COVID-19: ведение пациентов на амбулаторном этапе

Оригинал: UpToDate
Авторы: Pieter Cohen, MD et al.
Опубликовано: последнее обновление 17 декабря 2020, UpToDate
Перевод: Константин Сергеев, Фонд «Не напрасно»
Редакция: Елена Попова, Фонд «Не напрасно»
Введение
В конце 2019 года новый коронавирус был идентифицирован как причина большого количества случаев пневмонии в городе Ухань, Китай. Впоследствии инфекция быстро распространилась по всему миру, что привело к пандемии. В настоящее время данный вирус обозначен как коронавирус тяжелого острого респираторного синдрома — 2 (SARS-CoV-2), а заболевание, которое он вызывает — коронавирусное заболевание 2019 года (COVID-19). Спектр проявлений COVID-19 варьирует от бессимптомной инфекции и легких симптомов поражения дыхательных путей до тяжелой пневмонии с острым респираторным дистресс-синдромом (ОРДС) и полиорганной недостаточностью. Понимание проявлений заболевания, а также оптимальных стратегий лечения продолжает развиваться.
Данная статья будет посвящена ведению пациентов с предполагаемым и подтвержденным COVID-19 в амбулаторных условиях, включая рекомендации по самообслуживанию, телемедицине, ведению на уровне поликлиник и направлению в отделение неотложной помощи. Важно отметить, что существуют лишь ограниченные данные, информирующие о стратегиях амбулаторного лечения, и описанный здесь подход основан на нашем клиническом опыте; клиницисты должны принимать во внимание индивидуальные клинические и социальные обстоятельства пациента, а также учитывать имеющиеся ресурсы.
Диагностика, эпидемиология и вирусология COVID-19, а также меры инфекционного контроля, лечение госпитализированных пациентов и системные осложнения COVID-19 подробно обсуждаются в других статьях, как и положения по особым группам населения.
COVID-19 вирусология, эпидемиология, диагностика, инфекционный контроль и профилактика:
— См. «Коронавирусная болезнь 2019 (COVID-19): эпидемиология, вирусология и профилактика».
— См. "Coronavirus disease 2019 (COVID-19): Vaccines to prevent SARS-CoV-2 infection" (англ.).
Стационарное ведение пациентов с COVID-19:
— См. «Коронавирусная болезнь 2019 (COVID-19): Ведение госпитализированных взрослых».
— См. «Коронавирусная болезнь 2019 (COVID-19): Экстракорпоральная мембранная оксигенация (ЭКМО)».
— См. «Коронавирусная болезнь 2019 (COVID-19): Плазма реконвалесцентов и гипериммунный глобулин».
— См. "Coronavirus disease 2019 (COVID-19): Anesthetic concerns, including airway management and infection control" (англ.).
Системные проявления COVID-19:
— См. «Коронавирусная болезнь 2019 (COVID-19): Аритмии и заболевании проводящей системы».
— См. «Коронавирусная болезнь 2019 (COVID-19): инфаркт миокарда и другие формы ИБС».
См. «Коронавирусная болезнь 2019 (COVID-19): гиперкоагуляция».
— См. "Coronavirus disease 2019 (COVID-19): Evaluation and management of cardiac disease in adults" (англ.).
— См. "Coronavirus disease 2019 (COVID-19): Cardiac manifestations in adults" (англ.).
— См. "Coronavirus disease 2019 (COVID-19): Intensive care ventilation with anesthesia machines" (англ.).
— См. "Coronavirus disease 2019 (COVID-19): Cutaneous manifestations and issues related to dermatologic care" (англ).
Проблемы, связанные с COVID-19 в определенных группах взрослого населения:
— См. «Коронавирусная болезнь 2019 (COVID-19): вопросы беременности».
— См. «Коронавирусная болезнь 2019 (COVID-19): Психиатрические заболевания».
— См. «Коронавирусная болезнь 2019 (COVID-19): вопросы, связанные с заболеванием почек и гипертонией».
— См. «Коронавирусная болезнь 2019 (COVID-19): проблемы, связанные с заболеваниями печени у взрослых».
— См. «Коронавирусная болезнь 2019 (COVID-19): Взрослые с системным ревматическим заболеванием».
— См. "Coronavirus disease 2019 (COVID-19): Labor, delivery, and postpartum issues and care" (англ.).
— См. "Coronavirus disease 2019 (COVID-19): Issues related to diabetes mellitus in adults"(англ.).
— См. "Coronavirus disease 2019 (COVID-19): Issues related to solid organ transplantation" (англ.).
— См."Coronavirus disease 2019 (COVID-19): Management in nursing homes" (англ.).
Проблемы, связанные с COVID-19 у детей:
— См. «Коронавирусная болезнь 2019 (COVID-19): Лечение детей».
— См. "Coronavirus disease 2019 (COVID-19): Clinical manifestations and diagnosis in children" (англ.).
— См. "Coronavirus disease 2019 (COVID-19): Multisystem inflammatory syndrome in children (MIS-C) management and outcome" (англ.).
Основные принципы
Непрерывная медицинская помощь — когда это возможно, мы выступаем за ведение всех пациентов с предполагаемым или подтвержденным COVID-19 в рамках амбулаторной помощи, которая включает:
- Средства самостоятельной оценки состояния. См. «Средства самостоятельной оценки состояния» ниже.
- Первоначальная медицинская сортировка по телефону. (См. «Первоначальная сортировка по телефону» ниже.)
- Скоординированный подход, основанный на индивидуальном риске пациента, тяжести симптомов и течении заболевания. См. «Стратификация риска», «Необходимость личной оценки пациента» и «Динамическое телемедицинское наблюдение» ниже.
- Удаленная консультация врача (по телефону или видео с первичной оценкой состояния и при необходимости динамического наблюдения) [1, 2]. См. «Динамическое телемедицинское наблюдение» ниже.
- Тестирование на COVID-19. См. «Подозрение на COVID-19 и роль тестирования» ниже.
- Отдельное амбулаторное респираторное отделение или специальное помещение в поликлинике, предназначенное для работы с пациентами с COVID-19 и другими респираторными нарушениями. Должны использоваться стратегии снижения риска передачи SARS-CoV-2 среди персонала и пациентов [3]. См. «Коронавирусная инфекция 2019 (COVID-19): Инфекционный контроль в медицинских учреждениях и домашних условиях», часть 'Инфекционный контроль в медицинских учреждениях'. Кроме того, амбулаторная клиника должна координировать работу с местным отделением неотложной помощи. См. «Обоснование для амбулаторного и удаленного ведения» ниже.
- Скоординированная работа с локальными отделениями департамента здравоохранения и чиновниками.
При этой стратегии пациенту может быть оказана амбулаторная помощь при COVID-19 уже после связи со своим лечащим врачом, или после выписки из отделения неотложной помощи, или после пребывания в стационаре.
Кроме того, в течение болезни и выздоровления вид медицинского наблюдения за пациентом может меняться в зависимости от клинических потребностей (например, начиная от самостоятельной оценки пациентом своего состояния и до наблюдения в амбулаторной клинике или в отделении неотложной помощи, с дальнейшими телемедицинскими консультациями и продолжением самостоятельной оценки своего состояния).
В отдаленных районах с ограниченными ресурсами, а также в городских районах с недостаточным уровнем обеспеченности медицинскими услугами, расширение этой непрерывной помощи может включать посещения врача на дому для оценки пациентов и членов семей из группы риска [4, 5]. Посещение на дому может способствовать более эффективному лечению пациента, оценке состояния потенциально инфицированных контактных лиц, проживающих в этом доме, и способствует соблюдению мер инфекционного контроля. При посещении на дому необходимо использовать соответствующие средства индивидуальной защиты (СИЗ). (См. «Коронавирусная инфекция 2019 (COVID-19): Инфекционный контроль в медицинских учреждениях и домашних условиях», раздел «Типы СИЗ».)
Обоснование для амбулаторного и удаленного ведения — амбулаторное ведение подходит для большинства пациентов с COVID-19; приблизительно у 80 % пациентов заболевание протекает в легкой форме и не требует медицинского вмешательства или госпитализации [6, 7]. Кроме того, дистанционное ведение (телемедицина) является предпочтительным для большинства пациентов по следующим причинам:
— Дистанционное ведение может предотвратить ненужные личные медицинские визиты, включая посещения учреждений неотложной помощи. Таким образом, это позволяет избежать дополнительной нагрузки на уже перегруженную систему здравоохранения (включая использование ограниченных ресурсов, особенно СИЗ).
— Для личной встречи с врачом требуется, чтобы пациент покинул свой дом, перемещался на общественном, частном или экстренном транспорте, что потенциально подвергает других риску заражения SARS-CoV-2. Кроме того, по прибытии в медицинское учреждение пациенты могут подвергать других пациентов и работников здравоохранения риска передачи вируса.
Создание комплексной, скоординированной программы амбулаторного ведения может позволить большему количеству пациентов получать поддерживающую помощь дома и, при необходимости, в условиях поликлиники, снижая нагрузку на отделение неотложной помощи и использование ресурсов больницы.
Телемедицина использовалась для ведения пациентов во время предыдущих вспышек заболеваний, включая тяжелый острый респираторный синдром (SARS), ближневосточный респираторный синдром (MERS) и грипп A H1N1 [8]. Однако дистанционная оценка состояния пациента не изучалась ни в условиях пандемии, ни при ведении пациентов с COVID-19; таким образом, не хватает доказательств улучшения исходов при ведении COVID-19 на дому.
Оценка состояния посредством телемедицины при пандемии COVID-19 может быть выполнена с помощью телефонного звонка, видеосвязи или платформы коммерческого видео-чата; выбранный формат должен соответствовать правилам конфиденциальности пациентов [9].
Гибкость в подходе к лечению. Не хватает данных, подтверждающих превосходство какой-либо одной стратегии амбулаторного ведения, а протоколы лечения разрабатываются и модифицируются по мере понимания заболевания.
Наш подход основан на нашем клиническом опыте ведения пациентов с COVID-19 и дополнительно подчеркивает важность избежания передачи вируса, сохранение ограниченных ресурсов (включая тесты и СИЗ) и снижение нагрузки на систему здравоохранения (см. «Коронавирусная болезнь 2019 (COVID-19): эпидемиология, вирусология и профилактика», «Коронавирусная болезнь 2019 (COVID-19): Диагностика», «Коронавирусная инфекция 2019 (COVID-19): Инфекционный контроль в медицинских учреждениях и домашних условиях»).
Интенсивность (частота и продолжительность) амбулаторного наблюдения будет варьироваться в зависимости от риска развития тяжелой формы заболевания у пациента (таблица 1), будет варьироваться в зависимости от учреждения, региона и доступности ресурсов и, вероятно, будет меняться в зависимости от количества заболевших в данном регионе. Например, некоторые учреждения смогли создать специализированные респираторные клиники, предназначенные для ведения пациентов с COVID-19, с доступными вариантами личного и дистанционного ведения; во многих других местах этих пациентов ведут врачи первичного звена, часто с командой специально подготовленных врачей.
Кроме того, учреждениям может потребоваться пересмотреть протоколы, даже в течение нескольких недель, в ответ на резкий рост числа их пациентов с подозрением на инфекцию [10].
Таблица 1. Установленные и возможные факторы риска развития тяжелого течения COVID-19
Установленные факторы риска:
- онкологическое заболевание;
- хроническая болезнь почек;
- хроническая обструктивная болезнь легких;
- иммунокомпрометированное состояние после трансплантации органов;
- ожирение (индекс массы тела ≥ 30 кг/м2);
- беременность;
- серьезное сердечно-сосудистое заболевание (сердечная недостаточность, ишемическая болезнь сердца, кардиомиопатии);
- серповидноклеточная анемия;
- курение;
- сахарный диабет 2 типа.
Возможные факторы риска:
- бронхиальная астма (средней степени тяжести и тяжелая);
- цереброваскулярное заболевание;
- муковисцидоз;
- гипертония;
- иммунокомпрометированное состояние из-за трансплантации гемопоэтических клеток, ВИЧ, приема кортикостероидов или других иммунодепрессантов, других иммунодефицитов;
- болезнь печени;
- неврологические состояния, такие как деменция;
- избыточный вес (индекс массы тела ≥ 25, но < 30 кг/м2);
- легочный фиброз;
- талассемия;
- сахарный диабет 1 типа.
Эти сопутствующие состояния ассоциированы с тяжелой формой COVID-19 у взрослых всех возрастов. Доказательства для сопутствующих состояний, перечисленных как установленные факторы риска, являются более последовательными и обширными, чем для возможных факторов риска. Риск тяжелого заболевания также увеличивается с возрастом. Сопутствующие состояния также связаны и с тяжелыми формами заболеваний у детей, но данные о них ограничены. Дети со следующими состояниями могут подвергаться повышенному риску тяжелого течения инфекции: ожирение, дети со специальными медицинскими потребностями, тяжелые генетические нарушения, тяжелые неврологические расстройства, наследственные метаболические нарушения, серповидноклеточная анемия, врожденные пороки сердца, диабет, хроническая болезнь почек, бронхиальная астма и другие хронические заболевания легких, а также иммуносупрессия из-за злокачественных новообразований или лекарств, ослабляющих иммунитет.
Первичная оценка состояния пациентов
Для пациентов, у которых есть подозрение на COVID-19, даже при легких симптомах, предпочтительными являются средства самостоятельной оценки состояния или дистанционная консультация (телемедицина) [11, 12, 13].
Средства самостоятельной оценки для пациентов. Обучающие материалы для пациентов, в том числе средства самостоятельной оценки, могут помочь им определить, необходима ли медицинская помощь, а активное распространение этих материалов может повысить осведомленность и стимулирует их использование. Вопросы различных онлайн-платформ для самооценки, публикуемые медицинскими учреждениями [14] и государственными организациями здравоохранения, помогают понять, нужно ли обращаться за медицинской помощью; следуя инструкциям, многие пациенты с легким течением заболевания могут выздороветь дома самостоятельно, без необходимости прямого контакта с медицинским работником. Однако перед тем как порекомендовать конкретный инструмент оценки, врачи должны тщательно проверить варианты, так как они могут выходить за пределы возможностей пациентов с ограниченной медицинской грамотностью или могут быстро устареть на основании меняющихся рекомендаций.
В одном из исследований средство самооценки, встроенное в электронную медицинскую карту, позволило надлежащим образом распределить 40 % пациентов с симптомами для самостоятельного наблюдения за состоянием [13]. Однако исследование было проведено в условиях относительно низкой распространенности SARS-CoV-2 среди населения и, возможно, нерепрезентативно для условий с широко распространенной передачей инфекции в обществе.
Первоначальная сортировка по телефону — дополнение к средствам самостоятельной оценки. Звонок медицинского сотрудника часто может определить, какие пациенты могут лечиться дома, какие пациенты требуют своевременной дистанционной связи с врачом, а каким пациентам требуется посещение поликлиники или срочная диагностика в отделении неотложной помощи [15, 16]. (См. «Стратификация риска» ниже.)
Любой пациент с симптомами, указывающими на прогрессирующие респираторные нарушения или гипоксию (например, выраженная одышка в покое или спутанность сознания), должен быть срочно осмотрен врачом (см. «Личная оценка среднетяжелой/тяжелой одышки, гипоксии и тяжелого состояния» ниже).
Подозрение на COVID-19 и роль тестирования. Во время пандемии у пациентов, которые живут в регионах с высоким уровнем передачи инфекции от неизвестных источников, а также имеют сходные симптомы, как правило, предполагают наличие COVID-19, даже если они не были протестированы или первоначальный тест имеет отрицательный результат.
Пациенты с COVID-19 обычно сначала испытывают симптомы вирусной инфекции, варьирующие от проявлений легкой инфекции верхних дыхательных путей (например, фарингит, ринорея) до симптомов инфекции нижних дыхательных путей (например, кашель, лихорадка), гриппоподобных симптомов (например, лихорадка, озноб, головная боль, миалгия) или гастроэнтерита (например, тошнота, рвота, диарея) (таблица 2) [17, 18]. Может также произойти потеря обоняния и вкуса [19, 20], с потерей обоняния, как правило, в начале заболевания [21, 22]. Если развивается одышка, то у большинства пациентов она может возникнуть через 4–8 дней с момента появления симптомов, хотя она может возникнуть и через 10 дней [17]. У пациентов с менее типичными симптомами, такими как изолированная ринорея или головная боль, в решении о вероятности COVID-19 должна учитываться распространенность инфекции среди населения. Тем не менее, во время пандемии нельзя исключать COVID-19 только на основании анамнеза. Кроме того, даже в областях с высокой распространенностью COVID-19 следует учитывать возможность возникновения симптомов и по другим причинам (см. «Коронавирусная болезнь 2019 (COVID-19): клинические проявления» и «Исключение других потенциальных причин симптомов» ниже).
Таблица 2. Симптомы, которые могут наблюдаться у пациентов с COVID-19:
— кашель;
— жар;
— миалгии;
— головная боль;
— одышка (вновь возникшая или ухудшение уже имевшейся);
— боль в горле;
— диарея;
— тошнота/рвота;
— аносмия или другие нарушения обоняния;
— агевзия (потеря вкуса) или другие нарушения вкуса;
— ринорея или/и заложенность носа;
— озноб;
— слабость;
— спутанность сознания;
— боль или чувство давления в груди.
Большинство пациентов с подтвержденным COVID-19 имеют лихорадку и/или симптомы острого респираторной инфекции. Тем не менее, различные другие симптомы были связаны с COVID-19; этот список не включает всех сообщенных симптомов. Эти симптомы также не являются специфическими для COVID-19, и прогностическая ценность одного симптома в диагнозе COVID-19 является неопределенной.
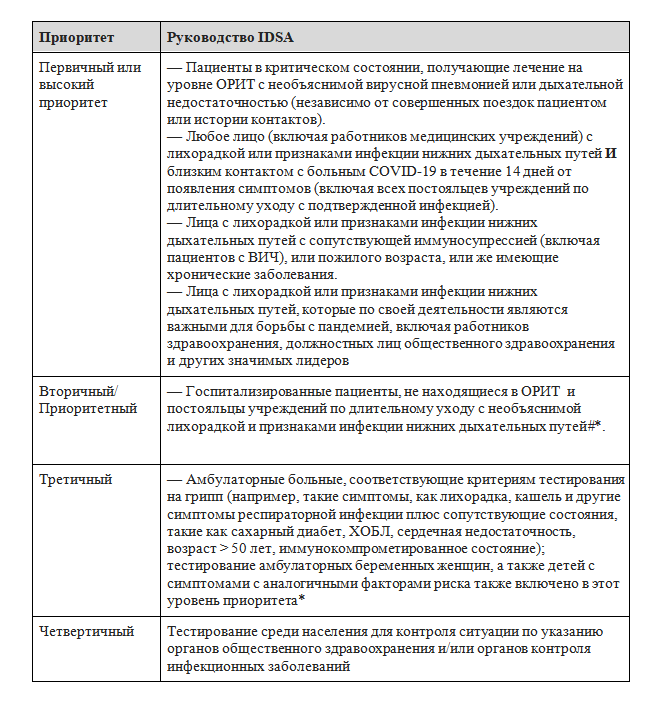
Мы выступаем за широкомасштабное тестирование. Однако, доступность тестирования на SARS-CoV-2 сильно различается в зависимости от региона. Если ресурсы (наличие тестов, СИЗ) ограничены, тестирование SARS-CoV-2 у амбулаторных больных с легким течением инфекции может быть труднодоступным. В США Американское общество по инфекционным болезням (IDSA) предложило приоритеты для тестирования (таблица 3). Конкретные критерии для тестирования варьируют в зависимости от местности и учреждения, и будут меняться со временем. См. «Коронавирусная болезнь 2019 (COVID-19): Диагностика».
Таблица 3. Предлагаемые приоритеты для тестирования на COVID-19
Эти приоритеты тестирования относятся к тестированию с помощью ОТ-ПЦР (или антигенному тестированию, если оно доступно).
* Следует учитывать количество подтвержденных случаев COVID-19 среди населения.
#Поскольку тестирование становится все более доступным, рутинное тестирование госпитализированных пациентов может иметь важное значение для профилактики и лечения инфекции при выписке.
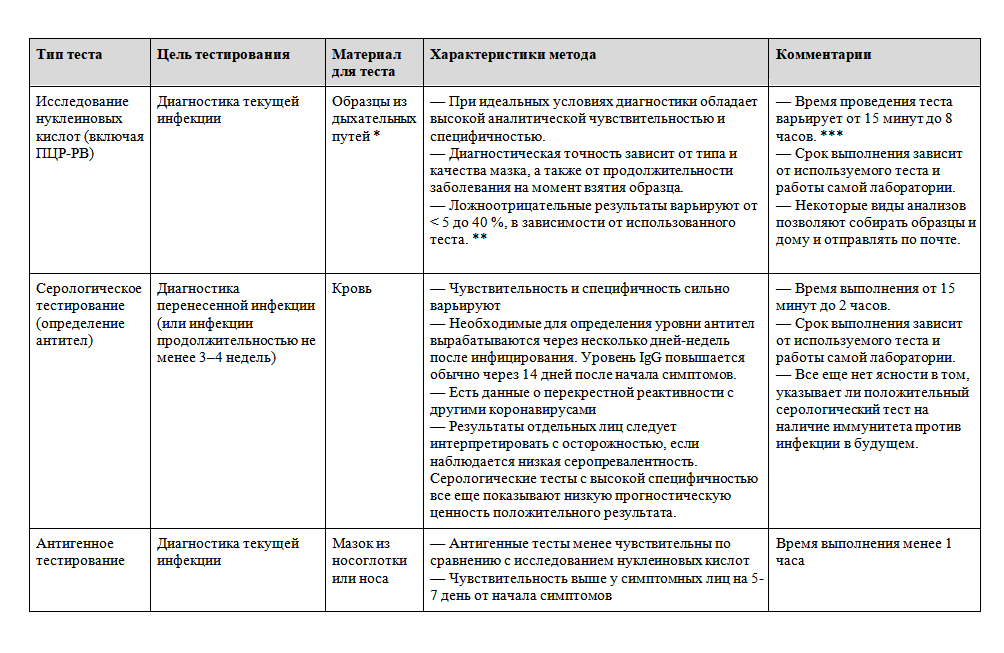
У пациентов, которые могут пройти тестирование, COVID-19 чаще подтверждают обнаружением в образцах с верхних дыхательных путей РНК SARS-CoV-2 с помощью амплификации нуклеиновых кислот, чаще всего методом полимеразной цепной реакции с обратной транскрипцией (ОТ-ПЦР). Следует учесть, что один отрицательный тест может и не исключать наличия инфекции, учитывая потенциальные ложноотрицательные результаты, встречающиеся в основном из-за изменчивости выборки и различия в вирусной нагрузке [23, 24]. Если первоначальный результат теста отрицательный, но сохраняется подозрение на COVID-19 (например, симптомы достоверно не указывают на альтернативные причины болезни) и подтверждение наличия инфекции важно для лечения и эпидемиологического контроля, рекомендуется повторить тест (см. «Коронавирусная болезнь 2019 (COVID-19): Диагностика»).
Тесты, обнаруживающие антиген SARS-CoV-2, могут быть выполнены быстро и на месте оказания медицинской помощи, таким образом, они могут быть более доступными с более быстрым получением результата, чем некоторые тесты амплификации нуклеиновых кислот. Однако данные об эффективности тестов на антигены ограничены, и они, как правило, менее чувствительны, чем тесты амплификации (таблица 4). Врачи должны знать о возможности получения ложноотрицательных результатов тестов на антигены; отрицательный результат теста на антиген не исключает заражения SARS-CoV-2 (см. «Коронавирусная болезнь 2019 (COVID-19): Диагностика»).
Обнаружение антител имеет намного меньшую пользу в диагностике в срочных амбулаторных условиях; мы не используем серологические тесты для исключения или диагностики COVID-19 (см. «Коронавирусная болезнь 2019 (COVID-19): Диагностика»).
Таблица 4. Диагностические тесты на COVID-19
ПЦР-РВ — метод полимеразной цепной реакции в реальном времени (количественная ПЦР).
* — CDC (центры по контролю и профилактике заболеваний США) рекомендуют взятие мазков из носоглотки, ротоглотки, носа (обе ноздри), а также исследование назального или носоглоточного смыва. Пациент может самостоятельно на месте или дома взять себе мазок из носа. Согласно отдельным данным, диагностическая значимость образцов из носоглотки выше, чем собранных из других отделов верхних дыхательных путей. Образцы из нижних дыхательных путей могут быть собраны у госпитализированных пациентов с подозрением на инфекцию нижних дыхательных путей, если результаты мазка из верхних дыхательных путей отрицательные.
** — Чаще всего один положительный результат подтверждает инфекцию. При первом отрицательном результате теста и сохраняющемся подозрении на инфекцию, проведение повторного тестирования может повысить диагностическую значимость.
*** — Быстрые тесты невысокой сложности могут быть выполнены на месте менее чем за 1 час. Большинство тестов средней и высокой сложности, проводимых в лабораториях, требует нескольких часов. Время получения результата врачом или пациентом зависит от частоты проведения тестирования образцов в лаборатории, а также других условий.
Стратификация риска — представленный выше непрерывный подход к ведению пациента, основан на стратификации по риску развития тяжелой инфекции и тщательном мониторинге дыхательной недостаточности. Пациентов без тяжелых симптомов в начале заболевания при достаточно стабильном состоянии без необходимости личной консультации врача, можно оценить с учетом рисков для определения частоты и продолжительности динамического наблюдения.
Оценка риска тяжелого течения заболевания. Пожилой возраст и некоторые хронические заболевания связаны с более тяжелым течением и более высокой смертностью при COVID-19 (таблица 1).
В частности, помимо старшего возраста, установленные факторы риска тяжелого течения включают:
- онкологическое заболевание;
- хроническая болезнь почек;
- хроническая обструктивная болезнь легких;
- иммунокомпрометированное состояние после трансплантации органов;
- ожирение (индекс массы тела ≥ 30 кг/м2);
- беременность;
- серьезное сердечно-сосудистое заболевание (сердечная недостаточность, ишемическая болезнь сердца, кардиомиопатии);
- серповидноклеточная анемия;
- курение;
- сахарный диабет 2 типа.
Кроме того, к возможным факторам риска тяжелого течения относятся:
- бронхиальная астма (средней степени тяжести и тяжелая);
- цереброваскулярное заболевание;
- муковисцидоз;
- гипертония;
- иммунокомпрометированное состояние из-за трансплантации гемопоэтических клеток, ВИЧ, приема кортикостероидов или других иммунодепрессантов, других иммунодефицитов;
- болезнь печени;
- неврологические состояния, такие как деменция;
- избыточный вес (индекс массы тела ≥ 25, но < 30 кг/м2);
- легочный фиброз;
- талассемия;
- сахарный диабет 1 типа.
Эти категории основаны на руководстве CDC, базирующемся на данных когортных исследований, в которых многие из этих сопутствующих состояний были связаны с тяжелым течением инфекции и смертью [7, 25, 26, 27, 28, 29, 30, 31]. У пациентов с COVID-19 и онкологическим заболеванием тяжесть инфекции может зависеть и от формы онкологического процесса (см. «Коронавирусная болезнь 2019 (COVID-19): риски заражения, клинические проявления, тестирование и лечение больных раком»). Важно отметить, что хотя пожилые пациенты или пациенты с плохо контролируемыми хроническими заболеваниями имеют более высокий риск госпитализации и смерти, инфицирование SARS-CoV-2 может вызвать крайне тяжелую инфекцию у любого пациента, даже при отсутствии факторов риска. Факторы риска тяжелой формы COVID-19 подробно обсуждаются в другом разделе (см. «Коронавирусная болезнь 2019 (COVID-19): клинические проявления»).
Кроме того, в США среди пациентов афроамериканцев и латиноамериканцев регистрировался непропорционально высокий процент госпитализаций и смертей [7, 26, 27, 29, 32, 33]. Причины этого неясны, но могут быть связаны с неравенством в социальных факторах касательно здоровья (например, доступность медицинской помощи, экономическая стабильность, образ и место жизни, социальная активность, образование), которые предрасполагают к заболеванию [34].
COVID-19 также непропорционально поражает жителей домов престарелых и учреждений по длительному уходу из-за высокой доли ослабленных пожилых людей и лиц с сопутствующими хроническими заболеваниями [35]. Эти факторы увеличивают как распространенность, так и тяжесть инфекции, что приводит к высокому уровню смертности среди этой группы [36] (см. "Coronavirus disease 2019 (COVID-19): Management in nursing homes", section on 'Scope of the problem', англ.).
Кроме того, хотя подавляющее большинство детей с COVID-19 имеют легкое течение инфекции [37, 38], младенцы и дети с сопутствующими медицинскими состояниями требуют тщательного наблюдения; тяжелое течение инфекции чаще всего встречается среди детей с сопутствующими заболеваниями [39]. Мультисистемный воспалительный синдром у детей (MIS-C) — редкое, но серьезное состояние, которое может развиться у детей и подростков в связи с текущим или недавно перенесенным COVID-19 или в связи с контактом с инфицированным [40, 41, 42, 43, 44]. Он имеет общие клинические признаки с болезнью Кавасаки и шоком, ассоциированным с болезнью Кавасаки, синдромом токсического шока. Также сообщалось о случаях мультисистемного воспалительного синдрома у взрослых (MIS-A) [45]. Дополнительноэтитемыобсуждаютсяотдельно (см. «Коронавирусная болезнь 2019 (COVID-19): Взрослые с системным ревматическим заболеванием», материалы на англ.: "Coronavirus disease 2019 (COVID-19): Clinical manifestations and diagnosis in children, "Coronavirus disease 2019 (COVID-19): Multisystem inflammatory syndrome in children (MIS-C) clinical features, evaluation, and diagnosis", "Coronavirus disease 2019 (COVID-19): Multisystem inflammatory syndrome in children (MIS-C) management and outcome", "Coronavirus disease 2019 (COVID-19): Cardiac manifestations in adults", section on 'Multisystem inflammatory syndrome in adults (MIS-A)'.
Оценка продолжительности и тяжести симптомов
Развитие одышки. Для любого пациента с предполагаемым или подтвержденным COVID-19 мы создаем график течения заболевания: симптомы в первый день начала заболевания, наличие одышки и день начала одышки. В то время как легкая одышка является распространенным явлением, ухудшение одышки, особенно одышка в покое, и более выраженный дискомфорт/стеснение в груди, относятся к тревожным симптомам, предполагающим развитие или прогрессирование легочного поражения. Динамика одышки в течение дней после ее появления особенно важна, так как значительное ухудшение и острый респираторный дистресс-синдром (ОРДС) могут проявляться вскоре после возникновения одышки. В исследованиях пациентов, у которых развился ОРДС, прогрессирование до ОРДС происходило в среднем через 2,5 дня после появления одышки [46, 47, 48, 49, 50].
У пациентов с высоким риском развития тяжелого течения инфекции (включая установленные и возможные факторы риска, (таблица 1), основные усилия должны быть сосредоточены на том, чтобы оценить любое ухудшение респираторного статуса, особенно в дни, следующие за появлением одышки.
Остается неясным, у какого процента пациентов с COVID-19 развивается одышка, поскольку доступные отчеты, вероятно, не являются репрезентативными для всех пациентов с инфекцией, вызванной SARS-CoV-2. Одышка развивается не у большинства пациентов. В качестве примеров, одышка развилась у 19 % из приблизительно 1000 пациентов с COVID-19, поступивших в больницу в городе Ухань, Китай [51]. Тем не менее, в исследовании CDC американских пациентов с COVID-19, у 43% взрослых с симптомами и у 13% детей с симптомами развивалась одышка [39]. Одышка развивается приблизительно через несколько дней после начала заболевания. В одном исследовании 41 госпитализированного пациента в Китае, одышка развивалась в среднем через восемь дней после начала симптомов [52] (см. «Коронавирусная болезнь 2019 (COVID-19): клинические проявления»).
Оценка одышки. Дистанционная оценка одышки должна фокусироваться на субъективных симптомах пациента, а также на объективной оценке дыхания, включая ухудшение дыхательной функции [53]. Мы начинаем с вопроса о том, развились ли у пациента какие-либо проблемы с дыханием, кроме тех, которые связаны с кашлем. Если да, мы просим пациента описать трудности своими словами и оценить легкость и комфортность их речи (например, могут ли они проговаривать комфортно целое предложение).
Кроме того, мы задаем вопросы, которые обеспечивают более объективную оценку изменений дыхательного статуса, в том числе [53]:
— Какие действия, которые вы могли выполнять раньше без затруднений, теперь вызывают нарушение дыхания?
— Стало ли хуже за последние один, два или три дня?
— Дышите ли вы тяжелее или чаще, чем обычно, когда спокойно сидите?
— Обычные домашние дела более невозможны из-за одышки?
— При ходьбе у вас кружится голова?
Мы используем эту оценку, чтобы классифицировать одышку по степени тяжести:
— Легкая одышка — одышка, которая не мешает повседневной деятельности (например, легкая одышка при выполнении таких действий, как подъем на один или два лестничных пролета или быстрая ходьба).
— Умеренная одышка — одышка, которая создает ограничения для повседневной деятельности (например, одышка, которая ограничивает подъем на один лестничный пролет без необходимости отдохнуть или мешает приготовлению пищи и легким домашним делам).
— Тяжелая одышка — проявляется в состоянии покоя, делает пациента неспособным выговаривать предложение целиком и мешает основным занятиям, таким как поход в туалет и одевание.
При возможности видеоконсультации, она может позволить врачу еще лучше определить респираторный статус пациента, оценивая то, как пациент дышит, использует ли дополнительную дыхательную мускулатуру, а также косвенно оценить имеется ли гипоксия на основании возможного цианоза [11].
Наличие одышки, наряду с факторами риска развития тяжелого течения инфекции (таблица 1), могут быть использованы для принятия решения врачом по поводу личной консультации пациента (см. «Оценка риска тяжелого течения заболевания» выше и «Необходимость личной оценки пациента» ниже).
Оценка оксигенации — если пациент с COVID-19 имеет доступ к надежному пульсоксиметру в домашних условиях и может адекватно измерить и сообщить результаты врачу, измерение оксигенации можно использовать в качестве дополнительной информации для оценки клинического статуса. Пациентам рекомендуется производить измерения на теплых пальцах, поскольку показания, полученные на холодных пальцах, могут быть не такими точными [54]. В амбулаторных условиях мы просим пациентов проводить оксиметрию два раза в день и сообщать нам, если значение падает ниже 95 %.
— Для любого пациента с насыщением кислородом ≤ 94 % на воздухе, необходима личная оценка состояния (см. «Личная оценка среднетяжелой/тяжелой одышки, гипоксии и тяжелого состояния» ниже).
— Для пациентов с насыщением кислородом ≥ 95 % на воздухе, решение о личной оценке состояния врачом зависит от других клинических признаков, таких как: тяжесть одышки, риск развития тяжелого течения заболевания и общая тяжесть состояния («Необходимость личной оценки пациента» ниже).
Результаты оксиметрии должны рассматриваться только в контексте общей клинической картины пациента. Нормальный уровень насыщения кислородом нельзя использовать для исключения клинически значимого поражения дыхательной системы у пациента с такими тревожными симптомами, как прогрессирующая или тяжелая одышка или выраженная общая тяжесть состояния (см. «Оценка общей тяжести состояния» ниже). Кроме того, хотя нормальные показатели оксиметрии могут быть обнадеживающими, нет никаких гарантий, что респираторный статус не ухудшится по мере прогрессирования заболевания.
Мы не считаем показания насыщения кислородом, полученные с помощью приложения на мобильном телефоне, достаточно точными, чтобы быть использованным в клинической диагностике [55].
Оценка общей тяжести состояния. Помимо оценки респираторного статуса, мы оцениваем уровень общей тяжести состояния пациента, задавая вопросы, касающиеся ортостатической гипотензии, головокружения, случаев падений, гипотонии (если доступно измерение артериального давления в домашних условиях), изменения психического состояния (например, выраженная заторможенность, спутанность сознания, изменения в поведении, трудности в ответе на раздражители), заметный цианоз и мочеиспускания. Хотя симптомы легкой ортостатической гипотензии можно устранить с помощью указаний по увеличению потребления жидкости, изменения психического состояния, падения, цианоз, гипотония, анурия и боль в груди по типу острого коронарного синдрома являются тревожными признаками и требуют личного осмотра врачом (см. «Личная оценка среднетяжелой/тяжелой одышки, гипоксии и тяжелого состояния» ниже).
Оценка домашних условий и социальных факторов. Мы оцениваем способность пациентов контролировать свои симптомы и понимание важности обращения за медицинской помощью в случае прогрессирования симптомов. Если пациент на это не способен, то может потребоваться более интенсивное общение с медицинским персоналом для адекватного ведения заболевания на дому.
Кроме того, в соответствии с временными рекомендациями CDC по ведению пациентов на дому, мы оцениваем, подходит ли место проживания пациента для ведения заболевания и восстановления после болезни [56]; пациенты, находящиеся на лечении дома, должны быть в состоянии соблюдать надлежащие меры инфекционного контроля и меры по изоляции на время болезни и выздоровления (включая использование отдельной спальни, если они не живут одни). Другие важные домашние ресурсы включают в себя возможность помощи со стороны (помощник в уходе, повседневных делах и т.д.), адекватный доступ к еде. При проживании вместе с лицами, находящимися в группе риска тяжелого течения инфекции (таблица 1), подходы к лечению дома могут меняться (см. «Коронавирусная инфекция 2019 (COVID-19): Инфекционный контроль в медицинских учреждениях и домашних условиях», часть 'Предотвращение распространения в обществе').
Необходимость личной оценки пациента
На основании приведенной выше оценки, в частности, риска развития тяжелой формы COVID-19, одышки и снижения оксигенации, а также уровня общей тяжести состояния, мы определяем экстренность ситуации и подходящие условия для дальнейшего ведения заболевания (личная оценка врачом, наблюдение посредством телемедицины или самостоятельная оценка своего состояния).
Для тех пациентов, которые требуют личного осмотра, мы решаем, подходит ли осмотр в амбулаторной клинике или необходимо направление в отделение неотложной (экстренной) помощи.
Хотя мы используем следующие общие критерии для определения наиболее подходящих клинических условий для личной оценки врачом, эти критерии не являются фиксированными и будут различаться в зависимости от учреждения, региона и даже с течением времени в зависимости от наличия ресурсов и условий лечения.
Личная оценка среднетяжелой/тяжелой одышки, гипоксии и тяжелого состояния. Все пациенты со среднетяжелой или тяжелой одышкой, начальной сатурацией ≤ 94% на воздухе (при доступности результатов оксиметрии) или симптомами, соответствующими более высокому уровню тяжести состояния, требуют личной оценки врачом либо в отделении неотложной помощи, либо в амбулаторной клинике, в зависимости от тяжести состояния.
Критерии для оценки в отделении неотложной помощи и возможной госпитализации. Как правило, мы направляем пациентов с одним и более из следующих признаков в отделение неотложной помощи для дальнейшего обследования и возможной госпитализации:
— тяжелая одышка (одышка в состоянии покоя и неспособность завершать целые предложения без одышки);
— сатурация на воздухе ≤ 90%, независимо от тяжести одышки;
— тревожные изменения психического статуса (например, спутанность сознания, изменение поведения, трудности в ответе на раздражители) или другие признаки и симптомы гипоперфузии или гипоксии (например, падения, гипотония, цианоз, анурия, боль в груди по типу ОКС).
Пациенты, отвечающие указанным выше критериям, обычно поступают в больницу для обследования и лечения в условиях стационара.
Национальные институты здоровья США (NIH), рекомендуют госпитализировать пациента с любым следующим признаком: сатурация менее 94 % на воздухе; частота дыхания более 30/мин; респираторный индекс PaO2/FiO2 < 300 мм рт. ст.; инфильтрация легких более 50 % [57]. В то время как для большинства пациентов с подобными признаками потребуется наблюдение в стационаре, показания для госпитализации не ограничиваются вышеперечисленными и различаются в зависимости от региона и специфической терапии COVID-19 (см. «Коронавирусная болезнь 2019 (COVID-19): Ведение госпитализированных взрослых»).
Также в регионах с высокой распространенностью инфекции, критерии госпитализации также могут различаться в зависимости от доступности больничных ресурсов. Более упрощенные показания для госпитализации возможны там, где нагрузка на здравоохранение не превышает доступность ресурсов. Наряду с клиническими показаниями есть и социальные факторы, которые могут побудить к более ранней госпитализации. Разрабатываются модели прогнозирования вероятности критического течения заболевания у госпитализированных пациентов с COVID-19, в то время как для амбулаторных больных подобных моделей по оценке и ведению заболевания еще не одобрено [58].
Поскольку объем пациентов превышает наши стационарные ресурсы в условиях резкого увеличения числа случаев COVID-19, мы создали амбулаторную систему для тщательного наблюдения и контроля за пациентами, которые не были госпитализированы. Однако этот подход может не подходить для условий с более ограниченными амбулаторными ресурсами (см. «Пациенты, подходящие для оценки в амбулаторной клинике» ниже).
Пациенты, подходящие для оценки состояния в поликлинике. Пациенты с одним и более из следующих признаков чаще подходят для оценки в поликлинике (амбулаторной клинике), в идеале — в специализированном респираторном или COVID-19-стационаре, если таковой имеется), при условии, что они не отвечают ни одному из вышеуказанных критериев для оценки в отделении неотложной помощи:
— легкая одышка у пациента с насыщением кислородом 91–94 % на воздухе;
— легкая одышка у пациента с установленным или возможным риском тяжелого течения инфекции (таблица 1);
— среднетяжелая одышка у любого пациента;
— тревожные симптомы, требующие личной оценки (например, умеренная ортостатическая гипотензия), но ещё не такие тяжелые, чтобы направлять пациента в отделение неотложной помощи.
Оценка в поликлинике. У пациентов, осмотренных в поликлинике (если это возможно, в специализированном респираторном или COVID-19-стационаре), мы оцениваем респираторный и гемодинамический статус пациента, также оцениваем другие потенциально корректируемые причины симптомов [17]. См. «Коррекция других причин симптомов» ниже.
На основании тщательного изучения истории болезни и физического осмотра, включая показатели жизненно важных функций, а также измерения сатурации в покое и при активности, в итоге мы определяем, способен ли пациент самостоятельно лечиться дома, или же подходит для ведения на дому с наблюдением посредством телемедицины или необходим перевод в отделение неотложной помощи. Также, мы оцениваем, возможно ли назначение в рамках клинического исследования моноклональных антител для амбулаторного лечения (См. «Терапия моноклональными антителами» ниже).
Опираясь на свой опыт, мы отметили, что лабораторные исследования крови и визуализация грудной клетки имеют ограниченную полезность при оценке большинства пациентов с COVID-19 в поликлинике. Клиническая картина является более важным фактором при принятии нами решения по ведению пациента (см. «Коронавирусная болезнь 2019 (COVID-19): клинические проявления»).
— Пациентов, которым необходима кислородотерапия, мы направляем в отделение неотложной помощи с дальнейшей госпитализацией. Дополнительные материалы по ведению госпитализированных пациентов смотрите в другой статье. (См. «Коронавирусная болезнь 2019 (COVID-19): Ведение госпитализированных взрослых».)
— Некоторые пациенты без потребности в кислородотерапии также могут нуждаться в оценке в отделении неотложной помощи с возможной дальнейшей госпитализацией (См. «Критерии для оценки в отделении неотложной помощи и возможной госпитализации» выше).
— Отдельные пациенты с менее тяжелым течением заболевания могут быть тоже направлены в стационар или же проходить лечение в условиях амбулаторной клиники. Принятие решения по амбулаторному лечению (например, возможность проведения внутривенных инфузий и способность организовать процесс амбулаторного наблюдения) или же госпитализации может различаться в зависимости от региона, учреждения, ресурсов здравоохранения и изменения эпидемиологической ситуации с течением времени. Мы также оцениваем условия жизни и социальные факторы пациента, определяя возможность непрерывного амбулаторного ведения заболевания в условиях клиники и с помощью телемедицины.
Возможность вести пациентов в амбулаторных условиях (например, возможность вводить внутривенные жидкости и лекарства и организовывать амбулаторное наблюдение) будет варьироваться между учреждениями и регионами и, таким образом, влиять на принятие решения. Кроме того, мы также учитываем условия проживания пациента и социальные факторы при определении целесообразности продолжения амбулаторного (клинического и телемедицинского) лечения.
Оценивается роль домашнего мониторинга сатурации для пациентов, которые были осмотрены в отделении неотложной помощи и выписаны домой [59]. Однако недостаточно доказательств того, что данный подход сопровождается улучшением клинических исходов среди пациентов.
Лечение дома без личной оценки врачом. Большинство пациентов без среднетяжелой или тяжелой одышки, гипоксии (если доступны данные об оксиметрии) или без симптомов, предрасполагающих к общему тяжелому состоянию, могут лечиться дома без личного осмотра медицинским работником, при имеющейся у пациента возможности сообщить об ухудшении состояния и самоизолироваться на срок предполагаемого срока заболевания.
Требуют ли такие пациенты наблюдения с помощью телемедицины, зависит от их риска развития тяжелого течения заболевания и выраженности одышки (таблица 1):
— Пациенты без факторов риска тяжелого течения заболевания (установленных или возможных)и без одышки, могут быть выписаны на лечение домой; им не нужен личный осмотр или наблюдение врачом с помощью телемедицины. Пациенты из этой группы получают инструкции по необходимости связаться с врачом при ухудшении состояния.
— Пациенты, без факторов риска тяжелого течения заболевания (установленных или возможных), но с легкой одышкой, не нуждаются в личной (живой) консультации, но им необходимы периодические консультации с помощью телемедицины.
— Пациенты с любым фактором риска тяжелого течения заболевания (установленных или возможных), но без одышки, нуждаются в периодической оценке состояния врачом с помощью телемедицины. Также для некоторых лиц из этой группы пациентов при соответствии критериям для такой терапии, возможно назначение моноклональных антител в рамках клинического исследования (см. «Терапия моноклональными антителами» ниже).
Аспекты лечения на дому и консультирование пациентов с предполагаемым или подтвержденным COVID-19 обсуждаются ниже (см. «Лечение и консультирование всех амбулаторных больных» ниже).
Частота и особенности наблюдения с помощью телемедицины обсуждаются в другом разделе. См. «Динамическое телемедицинское наблюдение» ниже.
Изоляция в специализированных учреждениях. Пациенты, чье состояние позволяет лечиться дома (с необходимостью или без наблюдения посредством телемедицины), но без полноценного обеспечения всех условий у себя дома, возможно рассмотрение временного места изоляции вне дома с возможностью наблюдения за состоянием [60].
В частности, пациентам без возможности полноценной самоизоляции (например, проживание вместе с несколькими поколениями семьи, или же вместе с лицами с риском развития тяжелого течения инфекции (таблица 1), а также бездомные пациенты), при такой возможности следует предоставлять отдельное специализированное место для изоляции [61, 62, 63]. Следует стремиться к минимальному вмешательству в целостность семей, а также не рассматривать госпитализацию, лишь как простую возможность изоляции пациента, поскольку этот вариант обычно недоступен в регионах со значимым распространением инфекции.
Специализированные учреждения для изоляции с наблюдением за пациентами с COVID-19 во многих странах и регионах мало распространены, поэтому следует внедрять решения по вариантам самоизоляции на локальном уровне.
Лечение и консультирование всех амбулаторных больных
В целом лечение пациентов с предполагаемым или подтвержденным COVID-19, желательно осуществлять посредством средств телемедицины, если такой подход клинически оправдан (см. «Обоснование для амбулаторного и удаленного ведения» выше и "Telemedicine for adults", раздел 'Telemedicine during COVID-19 pandemic', англ.).
Временные рекомендации по амбулаторному ведению пациентов с COVID-19 были представлены ВОЗ, CDC (США) и NICE (Великобритания), а также некоторыми медицинскими центрами [64,65,66,67,68].
Инфекционный контроль. Все пациенты должны знать о важности инфекционного контроля и правил самоизоляции, с предоставлением инструкций на весь период изоляции (См. «Коронавирусная инфекция 2019 г. (COVID-19): Инфекционный контроль в медицинских учреждениях и домашних условиях»).
COVID-19 СПЕЦИФИЧЕСКАЯ ТЕРАПИЯ
Лечение моноклональными антителами. Моноклональные антитела против SARS-CoV-2 оцениваются для амбулаторных пациентов с легким и среднетяжелым течением инфекции, в ранних исследованиях сообщалось о возможной пользе такой терапии [69,70]. В США терапия моноклональными антителами доступна через разрешение на экстренное применение для отдельных пациентов с риском тяжелого течения инфекции. Однако из-за ограниченных данных по клинически важным исходам (например, прогрессирование до тяжелого течения или госпитализация), мы предлагаем использовать эту группу препаратов в рамках клинических исследований, чтобы затем была возможность оценить эффекты терапии (данный подход согласуется с рекомендациями NIH США [71,72]). К тому же количество поставляемых препаратов этой группы ограничены, а введение только внутривенное. Таким образом, подобная терапия является сложной как с точки зрения клинического применения, так и клинических исследований.
FDA (Управление по надзору за продуктами и лекарствами США) одобрило для экстренного применения бамланивимаб и комбинацию казиривимаб-имдевимаб (также известна как REGN-COV2) у негоспитализированных пациентов с COVID-19 с легким и среднетяжелым течением инфекции, имеющих хотя бы один из факторов риска развития тяжелой формы заболевания [73,74]. Факторы риска для пациентов старше 18 лет включают:
— ИМТ ≥ 35 кг/м2;
— хроническая болезнь почек;
— сахарный диабет;
— иммуносупрессия (иммуносупрессивное лечение или заболевание);
— возраст 65 лет и более;
— возраст 55 лет и более И имеющие сердечно-сосудистые заболевания, И/ИЛИ гипертонию, И/ИЛИ ХОБЛ (или иное хроническое респираторное заболевание).
Применяемый из перечисленных препарат моноклональных антител должен быть введен в/в в количестве одной дозы как можно скорее после положительного теста на SARS-CoV-2, в период 10 дней с момента начала симптомов.
В предварительных отчетах о клинических исследованиях, перечисленные препараты моноклональных антител в определенных дозах снижали вирусную нагрузку. Также отмечено снижение частоты последующей госпитализации на подобной терапии, но данные исследований являются ограниченными и неполными. Сохраняется необходимость в публикации полных результатов исследований и дополнительных исследований для оценки роли моноклональных антител.
— Бамланивимаб — в рандомизированном плацебо-контролируемом исследовании 452 амбулаторных пациентов с легкой и среднетяжелой инфекцией, испытывались различные дозы антител (700, 2500, 7000 мг) в сравнении с плацебо [69]. У большинства пациентов во всех группах наблюдалось снижение вирусной нагрузки на 11 день, хотя применение средней дозы антител было ассоциировано с большим снижением вирусной нагрузки по сравнению с плацебо. Риск последующей госпитализации оказался ниже среди тех, кто получал терапию антителами (независимо от дозы) в сравнении с группой плацебо (1,6 и 6 % соответственно). В ретроспективном исследовании пациентов ≥ 65 лет или с ИМТ ≥ 35 кг/м2, риск госпитализации в группе терапии антителами составил 4 %, в группе плацебо 15 %. Тошнота или нежелательные явления из-за инфузий (зуд, приливы жара, сыпь) наблюдались нечасто и проявлялись в легкой степени.
— Казиривимаб-имдевимаб — в рандомизированном плацебо-контролируемом исследовании 799 амбулаторных пациентов с легким и средне-тяжелым COVID-19, сравнивалась комбинация казиривимаб-имдевимаб (две различные дозы, 2400 и 8000 мг) с плацебо [75]. Согласно предварительным данным, применение антител (обе дозировки) было ассоциировано со снижением вирусной нагрузки по сравнению с плацебо. К 28 дню визит врача в группе антител понадобился 2,8 % пациентов, в группе плацебо — 6,5 %, а среди пациентов среди определенных факторов риска тяжелого COVID-19, число обращений в отделение неотложной помощи или госпитализаций было меньше в группе казиривимаб-имдевимаб (3%) по сравнению с плацебо (9 %). Среди пациентов на терапии комбинацией антител, были зарегистрированы нечастые нежелательные явления, связанные с инфузией антител, включая лихорадку, озноб, крапивницу, зуд, боль в животе, ощущение приливов жара, также зарегистрирован один эпизод анафилактической реакции.
Ограниченная роль другой терапии для амбулаторного лечения. Другая терапия, которая позиционируется как специфическая терапия COVID-19, не должна назначаться в амбулаторных условиях вне клинических исследований [76]. Не хватает доказательств эффективности для такой терапии (например, лопинавир/ритонавир, ивермектин, хлорохин, гидроксихлорохин, флувоксамин [77], азитромицин), а также имеются опасения по поводу потенциальной токсичности такой терапии в отсутствии клинического мониторинга [78,79] (см. «Коронавирусная болезнь 2019 (COVID-19): Ведение госпитализированных взрослых»).
В частности, не получено доказательств эффективности гидроксихлорохина для пациентов с COVID-19, включая амбулаторных [80,81]. Доказательства высокого качества из рандомизированных исследований свидетельствуют о неэффективности гидроксихлорохина COVID-19, хотя имеются отдельные редкие сообщения с возможными вмешивающимися факторами при анализе [82], свидетельствующие об обратном. Открытое исследование 293 пациентов с легким COVID-19 без необходимости госпитализации, свидетельствует об отсутствии снижения вирусной нагрузки на 3 и 7 дни терапии гидроксихлорохином, начатой в течении 5 дней с начала симптомов, по сравнению с отсутствием специфической терапии [80]. К тому же прием гидроксихлорохина не был связан со статистически значимым снижением частоты госпитализаций или сокращением срока до выздоровления. Большее число нежелательных явлений, особенно со стороны ЖКТ, было связано с гидроксихлорохином (см. «Коронавирусная болезнь 2019 (COVID-19): Ведение госпитализированных взрослых»).
Доступен ресурс с перечнем клинических исследований препаратов, роль которых изучается для терапии COVID-19, в которые врачи могут включить своих пациентов.
Иная COVID-19 специфическая терапия, включая дексаметазон, ремдесивир, а также другие препараты на основе антител, применяются и оценены у госпитализированных пациентов или же при тяжелом течении инфекции. Они обсуждаются в другом материале (см. «Коронавирусная болезнь 2019 (COVID-19): Ведение госпитализированных взрослых»).
Симптоматическая терапия и процесс восстановления. Симптоматическая терапия включает антипиретики и анальгетики при лихорадке, мышечных болях и головной боли. Мы отдаем предпочтение ацетаминофену, а при его неэффективности рекомендуем прием нестероидных противовоспалительных препаратов (НПВП) (См. «Коронавирусная болезнь 2019 (COVID-19): Ведение госпитализированных взрослых»).
У некоторых пациентов наблюдается уменьшение симптоматики при самостоятельном принятии прон-позиции (при нахождение в кровати) [83]. Также мы обучаем пациентов дыхательным упражнениям (таблица 5). Они помогают пациентам с одышкой при заболеваниях легких, но они не изучены при COVID-19.
Таблица 5. Дыхательные упражнения в помощь при одышке
Необходимо предупредить пациента, что прогрессирование респираторных симптомов, особенно прогрессирование одышки, является обязательным поводом для связи с врачом (cм. «Повторная оценка прогрессирующей одышки» ниже).
Также, возможно назначение другой поддерживающей терапии, как и при прочих острых респираторных вирусных инфекциях:
— Пациентам необходимо употреблять достаточно жидкости, особенно при сохраняющейся или высокой лихорадке, при которой даже малая потеря жидкости отражается на состоянии.
— Постоянный кашель, мешающий сну или доставляющий дискомфорт, можно лечить нерецептурными препаратами (например, содержащие декстрометорфан [в РФ входит в список психотропных веществ]) или содержащими бензонатат (не зарегистрирован в РФ), в дозировке 100-200 мг 3 раза в день при необходимости.
— Пациентам необходим покой. При отсутствии гипоксии рекомендуется часто менять положение тела в постели, самостоятельно вставать и увеличивать активность по мере выздоровления.
Мы информируем пациентов о том, что процесс исчезновения симптомов и полного выздоровления после COVID-19 может длиться у каждого пациента по-разному. Хотя в ранних сообщениях из Китая предполагалось, что пациенты с легким течением инфекции выздоравливают за 2 недели, а при более тяжелом течении — за 3 недели [84], но уже согласно обновленным данным, процесс выздоровления может длиться и дольше и зависит от имеющихся факторов (например, возраст, состояние здоровья) в дополнение к тяжести инфекции [85] (см. «Коронавирусная болезнь 2019 (COVID-19): клинические проявления»).
Например, при наблюдении за 292 пациентами, восстанавливающимися после COVID-19, в среднем у 35 % пациентов не было возвращения к исходному уровню здоровья в период с 14 по 21 день болезни. У молодых пациентов реже наблюдались остаточные симптомы по сравнению с более взрослыми (26 % в группе 18–34 лет и 47 % в группе старше 50 лет) [86]. Количество сопутствующих заболеваний было ассоциировано с удлинением продолжительности заболевания во всех возрастных группах. Молодые и здоровые пациенты с легким течением инфекции выздоравливают быстрее, в то время как пациенты с мультиморбидностью имеют более долгий период выздоровления. Наиболее долго сохраняются слабость, одышка и головная боль.
Коррекция других причин симптомов. Поскольку симптомы, развивающиеся при COVID-19, могут быть вызваны и другими причинами, поэтому важно рассматривать различные этиологии симптомов, включая другие респираторные инфекции (например, грипп, стрептококковый фарингит, внебольничная пневмония), сердечную недостаточность, бронхиальную астму, ХОБЛ и даже тревожное расстройство (см. таблица 2) [17].
Для состояний, которые возможно вести удаленно (вероятный стрептококковый фарингит, легкое обострение бронхиальной астмы, легкое обострение сердечной недостаточности), мы выбираем тактику без личных встреч для осмотра пациента, но с обязательным ежедневным наблюдением с помощью телемедицины.
Также, в регионах с высокой распространенностью как COVID-19, так и сезонного гриппа, следует выбирать и эмпирическую тактику лечения гриппа при появлении у пациента симптомов, характерных для обеих инфекций.
Принимая решение о необходимости личной встречи с пациентом для оценки состояния, мы также опираемся на уровень распространенности COVID-19 в обществе, но сохраняя главный критерий — клиническую картину пациента. Например, в регионах с высоким уровнем распространенности, следует стараться избегать или минимизировать личные встречи с пациентами, если это возможно. Легкую одышку, при клинической оправданности, предпочтительно вести удаленно (см. «Повторная оценка прогрессирующей одышки» и «Дополнительные причины прогрессирующей одышки» ниже).
Коррекция постоянной терапии пациента. При необходимости, возможны некоторые корректировки постоянной терапии пациента.
Если пациент использует небулайзер, мы рекомендуем избегать его применения при нахождении рядом других людей, а также при возможности использовать дозированный ингалятор вместо небулайзера, во избежание аэролизации SARS-CoV-2 (см. «Коронавирусная болезнь 2019 (COVID-19): Ведение госпитализированных взрослых», «Коронавирусное заболевание 2019 (COVID-19): Критические состояния и проблемы с проходимостью дыхательных путей»).
Нет необходимости прерывать CPAP-терапию и BPAP-терапию, которую пациент может использовать при обструктивном апноэ сна, но следует также предупредить пациента, что использовать их следует в отдельной комнате, где нет других людей.
По поводу пациентов, принимающих иммуномодулирующую терапию, мы консультируемся с лечащим врачом пациента по поводу назначенной терапии и о возможных рисках и пользе временного прекращения такой терапии, в зависимости от назначений и тяжести сопутствующих состояний (см. «Коронавирусная болезнь 2019 (COVID-19): Взрослые с системным ревматическим заболеванием», см. «Коронавирусная болезнь 2019 (COVID-19): Проблемы, связанные с желудочно-кишечными заболеваниями у взрослых», см. «Коронавирусная болезнь 2019 (COVID-19): риски заражения, клинические проявления, тестирование и лечение больных раком», см. "Coronavirus disease 2019 (COVID-19): Issues related to solid organ transplantation" [англ.]).
Тромбопрофилактика может быть необходима для определенных пациентов, например, при высоком риске венозной тромбоэмболии. Вопросы, связанные с этой темой, обсуждаются отдельно (см. «Коронавирусная болезнь 2019 (COVID-19): гиперкоагуляция»).
Информирование о тревожных симптомах. Мы консультируем всех пациентов по поводу тревожных симптомов, которые незамедлительно должны оцениваться либо с помощью телемедицины или же лично медицинским работником, включая специалистов отделения неотложной помощи. Такие симптомы включают: возникновение одышки или прогрессирование уже имеющейся у пациента одышки, головокружение, изменения психического статуса (например, спутанность сознания). Пациент должен быть осведомлен о возможных вариантах развития заболевания, включая нарушения со стороны дыхательной системы, которые могут возникнуть примерно через неделю от начала симптомов. Также мы оцениваем возможность пациента лечиться дома, способность пациента обратиться при необходимости за медицинской помощью и знание, как связаться с экстренными медицинскими службами.
Пациенты с ХОБЛ и бронхиальной астмой должны особенно тщательно контролировать свое состояние и не оценивать одышку, лишь как возможный признак ухудшения их хронического легочного заболевания.
Решение по поводу целей лечения. Учитывая потенциальную тяжесть COVID-19, следует учитывать наличие у пациента доверенности на принятие решения другими лицами по их медицинским вопросам, а также обновить необходимую информацию в медицинской карте.
У пациентов с тяжелыми сопутствующими патологиями и неудовлетворительным состоянием здоровья, COVID-19 может привести к критическим состояниям, включая острую дыхательную недостаточность из-за острого респираторного дистресс-синдрома (ОРДС). У таких пациентов, течение заболевания которых может стать жизнеугрожающим, наблюдаются худшие клинические исходы, несмотря на агрессивные вмешательства, включая ИВЛ. Рассматривая пациентов с высоким риском развития осложнений и наименьшей вероятностью выживания, следует обсуждать вопросы госпитализации и ИВЛ еще до развития серьезного ухудшения состояния. Для таких пациентов возможно будет подходящим вариантом домашний паллиативный подход при обсуждении его необходимости. Во многих учреждениях имеется отделение паллиативной помощи и программа хосписной поддержки для специализированной медицинской помощи пациентам и их семьям.
Реконвалесцентная плазма. Мы считаем важным, чтобы пациенты, выздоровевшие после COVID-19, включались в программу донорства реконвалесцентной плазмы. Для этого выздоровевшему необходимо соответствовать определенным критериям согласно специальным рекомендациям [87] (см. «Коронавируснаяболезнь 2019 (COVID-19): Ведениегоспитализированныхвзрослых», и "Blood donor screening: Medical history", section on 'COVID-19 pandemic revised deferral criteria', англ.).
Наблюдение с помощью телемедицины
Частота наблюдения. Частота удаленных консультаций пациентов с COVID-19, чье состояние позволяет вести заболевание на таком уровне, основывается на риска развития тяжелого течения заболевания, тяжести респираторных симптомов и уверенности в том, что пациент сможет при необходимости сообщить об утяжелении симптомов (см. «Лечение дома без личной оценки врачом» выше).
- Для большинства пациентов, можно запланировать удаленную консультацию на 4, 7 и 10 день с момента развития симптомов.
- Для пациентов, чье состояние вызывает настороженность, мы зачастую проводим консультацию в течение первых 24 часов. В данную группу пациентов входят:
Пациенты 65 лет и более, с одним и более установленным или возможным фактором риска тяжелого течения инфекции (Таблица 1). (См. «Оценка риска тяжелого течения заболевания» выше).
Любой пациент со средне-тяжелой одышкой на момент первичной оценки (См. «Оценка одышки» выше).
Пациенты, которых было необходимо вести на уровне стационара, но которые не были госпитализированы из-за загруженности больниц (см. «Оценка в клинике» выше).
Пациенты, чье состояние не позволит сообщить об обострении симптоматики.
Для таких пациентов частота последующих удаленных консультаций может быть сокращена по мере стабилизации состояния пациента.
Повторная оценка одышки и гипоксии. При каждой удаленной консультации, мы оцениваем респираторный статус пациента, фокусируясь на появлении одышки или прогрессировании имеющейся, а также оцениваем наличие гипоксии, так как эти показатели являются наиболее вероятными поводами для личной консультации врачом и возможной госпитализации. Также, мы оцениваем уровень общей тяжести состояния и стабилен ли пациент, чтобы заболевание велось на удаленном уровне (см. «Оценка одышки» и «Оценка общей тяжести состояния» выше).
Повторная оценка прогрессирующей одышки. Все пациенты с прогрессирующей одышкой или тяжелой одышкой требуют дальнейшей оценки и лечения. Используются те же критерии, что и при первоначальной оценке состояния (см. «Необходимость личной оценки пациента» выше).
Пациентов, чье состояние не требует живой оценки врачом и у которых имеются потенциально корригируемые причины одышки в анамнезе (например, тревожное расстройство, легкое обострение сердечной недостаточности, легкое обострение БА или ХОБЛ), мы обычно оставляем на уровне удаленных консультаций. До улучшения состояния следует тщательно отслеживать симптомы пациента ежедневно, частота и длительность последующих консультаций будет зависеть от течения заболевания.
Одышка, мешающая повседневной активности или из-за которой пациент не может спокойно общаться — повод для личного осмотра врачом. К тому же, возникновение одышки у пациентов высокого риска развития тяжелого течения инфекции требует незамедлительной личной оценки врачом (таблица 1, см. «Оценка риска тяжелого течения заболевания» выше).
Живая личная оценка врачом должна происходить в наиболее подходящих клинических условиях, в зависимости от тяжести одышки и состояния местной системы оказания медицинской помощи (см. «Личная оценка среднетяжелой/тяжелой одышки, гипоксии и тяжелого состояния» выше).
Дополнительные причины прогрессирующей одышки. Несмотря на то, что некоторые пациенты с прогрессирующими симптомами могут лечиться удаленно, мы проводим личную оценку состояния пациента, если появляются жалобы, свидетельствующие о тяжелом заболевании или осложнения, которые невозможно оценивать удаленно.
К таким состояниям относятся: тяжелая внебольничная пневмония (например, возникший продуктивный кашель, плевральная боль), обострение бронхиальной астмы или ХОБЛ (например, кашель, прогрессирующее свистящее дыхание), легочная эмболия (например, прогрессирующая одышка, плевральная боль, кровохарканье), сердечная недостаточность (прогрессирующая одышка, отеки, ортопноэ), острый перикардит (например, боль в грудной клетке).
Оценка подобных состояний возможна в специальной респираторной COVID-19 клинике или в иных подходящих условиях.
В частности, у пациентов с подозрением на COVID-19 и одышкой, имеющих сопутствующую обструктивную патологию легких (включая БА, ХОБЛ), одышка может проявляться и по причине обострения обструкции, поэтому клинически сложно различить изолированное обострение хронического легочного заболевания и обострение ввиду COVID-19. В таких случаях предполагаемое обострение БА или ХОБЛ необходимо лечить коротким курсом пероральных кортикостероидов и усилением терапии короткодействующими бета-2-агонистами. Пациенты уже находящиеся на домашней кислородотерапии должны быть оценены на предмет возросшей потребности в кислороде (см. "An overview of asthma management", section on 'Advice related to COVID-19 pandemic' и "COPD exacerbations: Management", англ.).
Амбулаторное лечение после выписки из больницы
После выписки из стационара или из отделения неотложной помощи, необходимо наблюдение врача, либо в условиях поликлиники, либо посредством телемедицины [88]. При каждой консультации мы подчеркиваем важность мер инфекционного контроля и информируем о тревожных симптомах, требующих неотложной оценки (см. «Инфекционный контроль» и «Информирование о тревожных симптомах»).
В некоторых случаях пациентов выписывают домой или в специализированные учреждения на низкопоточной оксигенотерапии с мониторированием сатурации посредством телемедицины или при посещениях медицинской сестры. Подходы к отправке пациентов домой на кислородотерапии могут различаться, но в любом случае необходим тщательный контроль за состоянием пациента.
Некоторых пациентов с венозной тромбоэмболией или же пациентов с высоким её риском, могут выписывать домой, амбулаторно назначая антикоагулянты. Такой подход обсуждается отдельно (см. «Коронавирусная болезнь 2019 (COVID-19): гиперкоагуляция»).
Синдром «последствий интенсивной терапии», включающий снижение физических, ментальных, психологических функций, может наблюдаться у некоторых выздоравливающих пациентов после критического течения COVID-19. Кроме того, при поражении большого объема легочной ткани в процессе заболевания, могут длительно наблюдаться симптомы со стороны органов дыхания, хотя нет данных о долгосрочных осложнениях COVID-19 со стороны дыхательной системы (см. «Коронавирусное заболевание 2019 (COVID-19): Критические состояния и проблемы с проходимостью дыхательных путей» и "Post-intensive care syndrome (PICS)", англ.).
Пациенты, которых выписали домой.
— Большинство пациентов нуждаются в наблюдении врача в течении 1-2 дней после выписки из больницы. В зависимости от состояния и социальных факторов, может проводиться либо удаленная консультация, либо личная живая консультация врача.
— Пациенты, которые проходили диагностику в отделении неотложной помощи и были выписаны домой, при такой необходимости, могут быть консультированы удаленно. Продолжительность такого наблюдения будет зависеть от состояния пациента и особых показаний.
Пациенты, которых выписали в специализированные учреждения. В рамках стратегии оказания непрерывной медицинской помощи больным COVID-19, временный уход в специализированных учреждениях может рассматриваться для пациентов, выписанных из больницы или из отделения неотложной помощи (см. «Изоляция в специализированных учреждениях» выше).
В зависимости от типа учреждения, состояния пациента и доступных ресурсов, наблюдение посредством телемедицины может быть подходящим вариантом, а частота таких консультаций будет зависеть от показаний к размещению в специализированные учреждения (например, только для изоляции или размещение с изоляцией и оказанием более серьезной медицинской помощи).
РЕЗЮМЕ И РЕКОМЕНДАЦИИ
Понимание COVID-19 и методов его лечения развивается. Представленный в данных рекомендациях подход к ведению амбулаторных больных основан на нашем клиническом опыте и развивающейся доказательной базе. Врачи должны учитывать клинические и социальные особенности пациента, а также доступность ресурсов (См. «Введение» выше).
Амбулаторная тактика ведения подходит для большинства пациентов с предполагаемым или подтвержденным COVID-19. При возможности, предпочтительным является комплексный подход, включающий первичную стратификацию факторов риска, удаленные консультации врача (теле-, виде-консультации), определенные амбулаторные респираторные клиники, поддержание тесных контактов с местным отделением неотложной помощи (см. «Основные принципы» выше).
Пациентов, живущих в регионах с широким распространением SARS-CoV-2 и заражением из неизвестных источников (community transmission), а также имеющих симптомы, характерные для COVID-19, следует расценивать как вероятно зараженных вирусом, даже если они не были протестированы или первоначальный тест оказался отрицательным (см. Таблицу 2 выше) (См. «Подозрение на COVID-19 и роль тестирования» выше).
При первоначальной оценке состояния пациента для принятия решения о необходимости личной встречи с врачом в амбулаторной клинике или отделении неотложной помощи, мы опираемся на факторы риска тяжелого течения заболевания (см. Таблицу 1 выше), выраженность и продолжительность одышки (и показатели оксигенации у лиц с одышкой), общий уровень тяжести, а также условия жизни пациента. Для принятия данного решения также могут использоваться дополнительные критерии, в зависимости от учреждения, региона, доступности ресурсов и изменения тактики лечения в течение времени (см. «Стратификация риска» выше).
Чаще всего, мы направляем пациентов в отделение неотложной помощи для дальнейшего обследования и возможной госпитализации при наличии одного и более из следующих признаков (см. «Критерии для оценки в отделении неотложной помощи и возможной госпитализации» выше):
— тяжелая одышка (одышка в покое, невозможность закончить предложение без остановки из-за одышки);
— сатурация ≤ 90 % на воздухе, независимо от тяжести одышки;
— тревожные нарушения сознания (например, спутанность сознания, изменения в поведении, вялая реакция на раздражители) или другие признаки гипоперфузии или гипоксии (например, падения, гипотензия, цианоз, анурия, боль в груди по типу ОКС).
Мы направляем пациентов в поликлинику при отсутствии любого признака из вышеперечисленных и при наличии одного и более из следующих симптомов (см. «Пациенты, подходящие для оценки в амбулаторной клинике» выше):
— легкая одышка у пациента с сатурацией на воздухе 91–94 %;
— легкая одышка у пациента с установленными или возможными факторами риска тяжелого течения инфекции (см. Таблицу 1 выше);
— среднетяжелая одышка у любого пациента;
— тревожные симптомы (например, умеренная ортостатическая гипотензия), которые еще не требуют оценки в отделении неотложной помощи.
- Принятие решения о необходимости госпитализации или ведения на дому зависит от нескольких факторов, включая потребность в кислородотерапии, оценка уровня общей тяжести состояния, возможности и ресурсы самой больницы (см. «Оценка в клинике» выше).
- Другие пациенты чаще могут оставаться дома, без необходимости личной встречи с врачом, если пациент способен при необходимости сообщить об ухудшении состояния и может изолироваться на предполагаемый срок заболевания. Некоторые пациенты могут стать кандидатами для COVID-19-специфической терапии, если она доступна. Необходимость удаленной консультации врача с помощью телемедицины зависит от риска развития тяжелого течения заболевания и выраженности одышки (см. «Лечение на дому без личной оценки врачом» выше).
- При лечении амбулаторных пациентов с COVID-19 (см. «Лечение и консультирование всех амбулаторных больных» выше):
— Мы подчеркиваем важность мер инфекционного контроля и правил изоляции. Дополнительно это обсуждается отдельно (см. «Коронавирусная инфекция 2019 г. (COVID-19): Инфекционный контроль в медицинских учреждениях и домашних условиях»).
— Для амбулаторных симптомных пациентов с легким или среднетяжелым течением инфекции, а также определенными факторами риска развития тяжелого течения, лечение моноклональными антителами к SARS-CoV-2 может стать потенциальным вариантом терапии. В США для данной группы препаратов было выпущено разрешение на экстренное применение. Однако поскольку данные по клинически значимым исходам (прогрессирование до тяжелой формы или госпитализация) ограничены, мы предлагаем назначать данные препараты в рамках клинических исследований подходящим для такой терапии пациентам с целью последующей оценки эффективности. Список доступных исследований можно найти по ссылке covid-trials.org. (См. «Лечение моноклональными антителами» выше).
Другая терапия не показала эффективности для лечения нетяжелых форм COVID-19. Такую терапию не следует назначать вне клинических исследований, а данные по препаратам ограничены, и они имеют потенциальную токсичность при неконтролируемом назначении (см. «Ограниченная роль другой терапии для амбулаторного лечения» выше).
— Симптомы COVID-19 могут быть схожи с проявлениями других заболеваний, поэтому важно определять этиологию симптомов, включая прочие респираторные инфекции, сердечную недостаточность, обострения бронхиальной астмы или ХОБЛ и даже тревожное расстройство. Для состояний, которые можно вести удаленно, мы обеспечиваем наблюдение с помощью телемедицины, без личных встреч с врачом (см. «Коррекция других причин симптомов» выше).
— Чаще всего коррекция постоянной терапии пациента не требуется. Однако мы советуем не использовать небулайзерную терапию при нахождении других людей в помещении (см. «Коррекция постоянной терапии» выше).
— Мы информируем всех пациентов о тревожных симптомах, при появлении которых необходима срочная оценка либо посредством телемедицины, либо лично врачом, включая направление в отделение неотложной помощи (см. «Информирование о тревожных симптомах» выше).
— Всем пациентам следует позаботиться об официальной доверенности касательно принятия решений о своем медицинском состоянии, а также обновить информацию в электронной медицинской карте (см. «Решение по поводу целей лечения» выше).
— Мы рекомендуем пациентам, выздоровевшим от COVID-19, участвовать в программе донорства реконвалесцентной плазмы, если пациент подходит по критериям (см. «Реконвалесцентная плазма» выше).
При наблюдении за пациентом (например, при удаленной консультации), мы оцениваем респираторный статус пациента, особенно при появлении одышки или прогрессировании уже имеющейся. Определение необходимости живой встречи с врачом происходит по тем же критериям, что было представлено выше (см. «Повторная оценка прогрессирующей одышки» и «Дополнительные причины прогрессирующей одышки» выше).
Большинству пациентов, выписываемых из больницы, необходимо наблюдение врача в течение последующих 1–2 дней. Выбор между удаленной и личной консультацией врача зависит от клинического состояния и социальных факторов пациента. Временное нахождение в специализированных учреждениях с возможностью наблюдения за пациентом, если есть такая возможность, также может стать подходящим вариантом для некоторых пациентов, выписанных из больницы (см. «Амбулаторное лечение после выписки из больницы» выше).
СПИСОК ЛИТЕРАТУРЫ
- Hollander JE, Carr BG. Virtually Perfect? Telemedicine for Covid-19. N Engl J Med 2020; 382:1679.
- Lam PW, Sehgal P, Andany N, et al. A virtual care program for outpatients diagnosed with COVID-19: a feasibility study. CMAJ Open 2020; 8:E407.
- https://www.cdc.gov/coronavirus/2019-ncov/hcp/ambulatory-care-settings.html (Accessed on April 20, 2020).
- Close RM, Stone MJ. Contact Tracing for Native Americans in Rural Arizona. N Engl J Med 2020; 383:e15.
- https://catalyst.nejm.org/doi/full/10.1056/CAT.20.0116 (Accessed on August 14, 2020).
- World Health Organization. Report of the WHO-China joint mission on coronavirus disease 2019 (COVID-19), 2020. Available at: https://www.who.int/publications-detail/report-of-the-who-china-joint-mission-on-coronavirus-disease-2019-(covid-19) (Accessed on April 09, 2020).
- Stokes EK, Zambrano LD, Anderson KN, et al. Coronavirus Disease 2019 Case Surveillance - United States, January 22-May 30, 2020. MMWR Morb Mortal Wkly Rep 2020; 69:759.
- Ohannessian R. Telemedicine: Potential applications in epidemic situations. Eur Res Telemed 2015; 4:95.
- https://www.hhs.gov/hipaa/for-professionals/special-topics/emergency-preparedness/notification-enforcement-discretion-telehealth/index.html (Accessed on April 27, 2020).
- Amrane S, Tissot-Dupont H, Doudier B, et al. Rapid viral diagnosis and ambulatory management of suspected COVID-19 cases presenting at the infectious diseases referral hospital in Marseille, France, - January 31st to March 1st, 2020: A respiratory virus snapshot. Travel Med Infect Dis 2020; 36:101632.
- Greenhalgh T, Wherton J, Shaw S, Morrison C. Video consultations for covid-19. BMJ 2020; 368:m998.
- Turer RW, Jones I, Rosenbloom ST, et al. Electronic personal protective equipment: A strategy to protect emergency department providers in the age of COVID-19. J Am Med Inform Assoc 2020; 27:967.
- Judson TJ, Odisho AY, Neinstein AB, et al. Rapid design and implementation of an integrated patient self-triage and self-scheduling tool for COVID-19. J Am Med Inform Assoc 2020; 27:860.
- Mehring WM, Poksay A, Kriege J, et al. Initial Experience with a COVID-19 Web-Based Patient Self-assessment Tool. J Gen Intern Med 2020; 35:2821.
- https://www.cdc.gov/coronavirus/2019-ncov/hcp/phone-guide/index.html (Accessed on July 02, 2020).
- Crane SJ, Ganesh R, Post JA, Jacobson NA. Telemedicine Consultations and Follow-up of Patients With COVID-19. Mayo Clin Proc 2020; 95:S33.
- Cohen PA, Hall LE, John JN, Rapoport AB. The Early Natural History of SARS-CoV-2 Infection: Clinical Observations From an Urban, Ambulatory COVID-19 Clinic. Mayo Clin Proc 2020; 95:1124.
- https://www.cdc.gov/coronavirus/2019-ncov/hcp/clinical-criteria.html (Accessed on April 28, 2020).
- Menni C, Valdes AM, Freidin MB, et al. Real-time tracking of self-reported symptoms to predict potential COVID-19. Nat Med 2020; 26:1037.
- Agyeman AA, Chin KL, Landersdorfer CB, et al. Smell and Taste Dysfunction in Patients With COVID-19: A Systematic Review and Meta-analysis. Mayo Clin Proc 2020; 95:1621.
- Eliezer M, Hautefort C, Hamel AL, et al. Sudden and Complete Olfactory Loss of Function as a Possible Symptom of COVID-19. JAMA Otolaryngol Head Neck Surg 2020; 146:674.
- Tong JY, Wong A, Zhu D, et al. The Prevalence of Olfactory and Gustatory Dysfunction in COVID-19 Patients: A Systematic Review and Meta-analysis. Otolaryngol Head Neck Surg 2020; 163:3.
- Wang W, Xu Y, Gao R, et al. Detection of SARS-CoV-2 in Different Types of Clinical Specimens. JAMA 2020; 323:1843.
- Liu Y, Yan LM, Wan L, et al. Viral dynamics in mild and severe cases of COVID-19. Lancet Infect Dis 2020; 20:656.
- Centers for Disease Control and Prevention. Coronavirus disease 2019 (COVID-19): Groups at higher risk for severe illness. Available at: https://www.cdc.gov/coronavirus/2019-ncov/need-extra-precautions/groups-at-higher-risk.html (Accessed on April 09, 2020).
- Garg S, Kim L, Whitaker M, et al. Hospitalization rates and characteristics of patients hospitalized with laboratory-confirmed coronavirus disease 2019 - COVID-NET, 14 states, March 1-30, 2020. MMWR Morb Mortal Wkly Rep 2020; 69.
- https://covid19tracker.health.ny.gov/views/NYS-COVID19-Tracker/NYSDOHCOVID-19Tracker-Fatalities?%3Aembed=yes&%3Atoolbar=no&%3Atabs=n#/views/NYS%2dCOVID10%2dTracker/NYSDOHCOVID%2d19Tracker%2dFatalities%3aembed%3dyes%2653Atoolbar%3dno%2653Atabs%3dn (Accessed on April 10, 2020).
- Lighter J, Phillips M, Hochman S, et al. Obesity in Patients Younger Than 60 Years Is a Risk Factor for COVID-19 Hospital Admission. Clin Infect Dis 2020; 71:896.
- Richardson S, Hirsch JS, Narasimhan M, et al. Presenting Characteristics, Comorbidities, and Outcomes Among 5700 Patients Hospitalized With COVID-19 in the New York City Area. JAMA 2020; 323:2052.
- Docherty AB, Harrison EM, Green CA, et al. Features of 20 133 UK patients in hospital with covid-19 using the ISARIC WHO Clinical Characterisation Protocol: prospective observational cohort study. BMJ 2020; 369:m1985.
- Nakeshbandi M, Maini R, Daniel P, et al. The impact of obesity on COVID-19 complications: a retrospective cohort study. Int J Obes (Lond) 2020; 44:1832.
- https://www.chicago.gov/content/dam/city/sites/covid/reports/2020-04-09/Chicago%20COVID-19%20Update%20V2%204.9.2020.pdf (Accessed on April 10, 2020).
- Azar KMJ, Shen Z, Romanelli RJ, et al. Disparities In Outcomes Among COVID-19 Patients In A Large Health Care System In California. Health Aff (Millwood) 2020; 39:1253.
- Belanger MJ, Hill MA, Angelidi AM, et al. Covid-19 and Disparities in Nutrition and Obesity. N Engl J Med 2020; 383:e69.
- Fisman DN, Bogoch I, Lapointe-Shaw L, et al. Risk Factors Associated With Mortality Among Residents With Coronavirus Disease 2019 (COVID-19) in Long-term Care Facilities in Ontario, Canada. JAMA Netw Open 2020; 3:e2015957.
- https://data.cms.gov/stories/s/COVID-19-Nursing-Home-Data/bkwz-xpvg (Accessed on October 20, 2020).
- Lu X, Zhang L, Du H, et al. SARS-CoV-2 Infection in Children. N Engl J Med 2020; 382:1663.
- Dong Y, Mo X, Hu Y, et al. Epidemiology of COVID-19 Among Children in China. Pediatrics 2020; 145.
- CDC COVID-19 Response Team. Coronavirus Disease 2019 in Children - United States, February 12-April 2, 2020. MMWR Morb Mortal Wkly Rep 2020; 69:422.
- Riphagen S, Gomez X, Gonzalez-Martinez C, et al. Hyperinflammatory shock in children during COVID-19 pandemic. Lancet 2020; 395:1607.
- https://emergency.cdc.gov/han/2020/han00432.asp (Accessed on May 21, 2020).
- https://www.ecdc.europa.eu/sites/default/files/documents/covid-19-risk-assessment-paediatric-inflammatory-multisystem-syndrome-15-May-2020.pdf (Accessed on May 21, 2020).
- https://www.who.int/news-room/commentaries/detail/multisystem-inflammatory-syndrome-in-children-and-adolescents-with-covid-19 (Accessed on May 21, 2020).
- Verdoni L, Mazza A, Gervasoni A, et al. An outbreak of severe Kawasaki-like disease at the Italian epicentre of the SARS-CoV-2 epidemic: an observational cohort study. Lancet 2020; 395:1771.
- Morris SB, Schwartz NG, Patel P, et al. Case Series of Multisystem Inflammatory Syndrome in Adults Associated with SARS-CoV-2 Infection - United Kingdom and United States, March-August 2020. MMWR Morb Mortal Wkly Rep 2020; 69:1450.
- Yang X, Yu Y, Xu J, at al.. Clinical course and outcomes of critically ill patients with SARS-CoV-2 pneumonia in Wuhan, China: a single-centered, retrospective, observational study. Lancet 2020.
- Wang D, Hu B, Hu C, et al. Clinical Characteristics of 138 Hospitalized Patients With 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China. JAMA 2020; 323:1061.
- Yang X, Yu Y, Xu J, et al. Clinical course and outcomes of critically ill patients with SARS-CoV-2 pneumonia in Wuhan, China: a single-centered, retrospective, observational study. Lancet Respir Med 2020; 8:475.
- Zhou F, Yu T, Du R, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet 2020; 395:1054.
- Arentz M, Yim E, Klaff L, et al. Characteristics and Outcomes of 21 Critically Ill Patients With COVID-19 in Washington State. JAMA 2020; 323:1612.
- Guan WJ, Ni ZY, Hu Y, et al. Clinical Characteristics of Coronavirus Disease 2019 in China. N Engl J Med 2020; 382:1708.
- Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet 2020; 395:497.
- Greenhalgh T, Koh GCH, Car J. Covid-19: a remote assessment in primary care. BMJ 2020; 368:m1182.
- Khan M, Pretty C, Amies A, et al. Analysing the effects of cold, normal, and warm digits on transmittance pulse oximetry. Biomedical Signal Processing and Control 2016; 26:34.
- Modi A, Kiroukas R, Scott JB. Accuracy of smartphone pulse oximeters in patients visiting an outpatient pulmonary function lab for a 6-minute walk test. Respir Care 2019; 64.
- https://www.cdc.gov/coronavirus/2019-ncov/hcp/guidance-home-care.html (Accessed on April 07, 2020).
- https://www.covid19treatmentguidelines.nih.gov/ (Accessed on November 17, 2020).
- Liang W, Liang H, Ou L, et al. Development and Validation of a Clinical Risk Score to Predict the Occurrence of Critical Illness in Hospitalized Patients With COVID-19. JAMA Intern Med 2020; 180:1081.
- Shah S, Majmudar K, Stein A, et al. Novel Use of Home Pulse Oximetry Monitoring in COVID-19 Patients Discharged From the Emergency Department Identifies Need for Hospitalization. Acad Emerg Med 2020; 27:681.
- Park PG, Kim CH, Heo Y, et al. Out-of-Hospital Cohort Treatment of Coronavirus Disease 2019 Patients with Mild Symptoms in Korea: an Experience from a Single Community Treatment Center. J Korean Med Sci 2020; 35:e140.
- Kang E, Lee SY, Jung H, et al. Operating Protocols of a Community Treatment Center for Isolation of Patients with Coronavirus Disease, South Korea. Emerg Infect Dis 2020; 26:2329.
- Lee YH, Hong CM, Kim DH, et al. Clinical Course of Asymptomatic and Mildly Symptomatic Patients with Coronavirus Disease Admitted to Community Treatment Centers, South Korea. Emerg Infect Dis 2020; 26:2346.
- Choi WS, Kim HS, Kim B, et al. Community Treatment Centers for Isolation of Asymptomatic and Mildly Symptomatic Patients with Coronavirus Disease, South Korea. Emerg Infect Dis 2020; 26:2338.
- World Health Organization. Home care for patients with suspected novel coronavirus (nCoV) infection presenting with mild symptoms and management of contacts. Updated February 4, 2020. https://www.who.int/publications-detail/home-care-for-patients-with-suspected-novel-coronavirus-(ncov)-infection-presenting-with-mild-symptoms-and-management-of-contacts (Accessed on February 14, 2020).
- Centers for Disease Control and Prevention. Interim Guidance for Implementing Home Care of People Not Requiring Hospitalization for 2019 Novel Coronavirus (2019-nCoV). Updated Janury 31, 2020. https://www.cdc.gov/coronavirus/2019-ncov/hcp/guidance-home-care.html (Accessed on February 04, 2020).
- Centers for Disease Control and Prevention. Interim guidance for persons who may have 2019 Novel Coronavirus (2019-nCoV) to prevent spread in homes and residential communities. https://www.cdc.gov/coronavirus/2019-ncov/hcp/guidance-prevent-spread.html#First_heading (Accessed on February 06, 2020).
- National Institute for Health and Care Excellence (NICE) in collaboration with NHS England and NHS Improvement. Managing COVID-19 symptoms (including at the end of life) in the community: summary of NICE guidelines. BMJ 2020; 369:m1461.
- University of California, San Francisco. UCSF Health COVID-19 ambulatory adult remote triage. Available at: https://infectioncontrol.ucsfmedicalcenter.org/sites/g/files/tkssra4681/f/Algorithm%20for%20Ambulatory%20Remote%20Triage%20for%20Patients%20with%20Respiratory%20Illness.pdf (Accessed on April 10, 2020).
- Chen P, Nirula A, Heller B, et al. SARS-CoV-2 Neutralizing Antibody LY-CoV555 in Outpatients with Covid-19. N Engl J Med 2020.
- https://investor.regeneron.com/news-releases/news-release-details/regenerons-regn-cov2-antibody-cocktail-reduced-viral-levels-and (Accessed on November 09, 2020).
- https://www.covid19treatmentguidelines.nih.gov/statement-on-bamlanivimab-eua/ (Accessed on November 18, 2020).
- https://www.covid19treatmentguidelines.nih.gov/statement-on-casirivimab-plus-imdevimab-eua/ (Accessed on December 03, 2020).
- https://www.fda.gov/news-events/press-announcements/coronavirus-covid-19-update-fda-authorizes-monoclonal-antibody-treatment-covid-19?utm_medium=email&utm_source=govdelivery (Accessed on November 10, 2020).
- https://www.fda.gov/news-events/press-announcements/coronavirus-covid-19-update-fda-authorizes-monoclonal-antibodies-treatment-covid-19 (Accessed on November 23, 2020).
- https://www.fda.gov/media/143892/download (Accessed on November 23, 2020).
- US Food and Drug Administration. FDA cautions against use of hydroxychloroquine or chloroquine for COVID-19 outside of the hospital setting or a clinical trial due to risk of heart rhythm problems. Available at: https://www.fda.gov/drugs/drug-safety-and-availability/fda-cautions-against-use-hydroxychloroquine-or-chloroquine-covid-19-outside-hospital-setting-or (Accessed on April 24, 2020).
- Lenze EJ, Mattar C, Zorumski CF, et al. Fluvoxamine vs Placebo and Clinical Deterioration in Outpatients With Symptomatic COVID-19: A Randomized Clinical Trial. JAMA 2020; 324:2292.
- https://www.fda.gov/news-events/press-announcements/coronavirus-covid-19-update-fda-reiterates-importance-close-patient-supervision-label-use (Accessed on April 27, 2020).
- https://www.covid19treatmentguidelines.nih.gov/antiviral-therapy/ (Accessed on November 30, 2020).
- Mitjà O, Corbacho-Monné M, Ubals M, et al. Hydroxychloroquine for Early Treatment of Adults with Mild Covid-19: A Randomized-Controlled Trial. Clin Infect Dis 2020.
- Skipper CP, Pastick KA, Engen NW, et al. Hydroxychloroquine in Nonhospitalized Adults With Early COVID-19 : A Randomized Trial. Ann Intern Med 2020; 173:623.
- https://files.covid19treatmentguidelines.nih.gov/guidelines/covid19treatmentguidelines.pdf (Accessed on August 11, 2020).
- Caputo ND, Strayer RJ, Levitan R. Early Self-Proning in Awake, Non-intubated Patients in the Emergency Department: A Single ED's Experience During the COVID-19 Pandemic. Acad Emerg Med 2020; 27:375.
- https://www.who.int/docs/default-source/coronaviruse/who-china-joint-mission-on-covid-19-final-report.pdf (Accessed on June 02, 2020).
- Carfì A, Bernabei R, Landi F, Gemelli Against COVID-19 Post-Acute Care Study Group. Persistent Symptoms in Patients After Acute COVID-19. JAMA 2020; 324:603.
- https://www.cdc.gov/mmwr/volumes/69/wr/mm6930e1.htm?s_cid=mm6930e1_w#suggestedcitation (Accessed on July 27, 2020).
- https://www.fda.gov/emergency-preparedness-and-response/coronavirus-disease-2019-covid-19/donate-covid-19-plasma (Accessed on May 13, 2020).
- SJ Crane, R Ganesh, JA Post, NA Jacobson. Telemedicine Consultations and Follow-up of Patients With COVID-19. Mayo Clin Proc 2020; 95:S33.