Тяжелое течение COVID-19

Оригинал: The New England Journal of Medicine
Автор: David A. Berlin et al.
Опубликовано: 15 мая 2020, NEJM
Перевод: Екатерина Злотникова, Фонд профилактики рака
Клиническая проблема
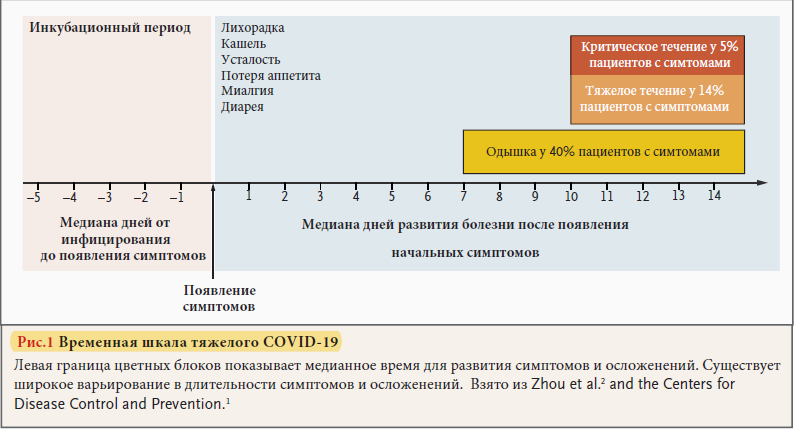
Наиболее распространенными начальными симптомами COVID-19 являются лихорадка, кашель, усталость, потеря аппетита, миалгии и диарея [1]. Тяжелое течение обычно начинается примерно через 1 неделю после первого появления симптомов. Одышка является наиболее распространенным симптомом тяжелого заболевания и часто сопровождается снижением уровня сатурации крови. [2, 3], Рис. 1. Ярким признаком COVID-19 является быстрое прогрессирование дыхательной недостаточности вскоре после появления одышки и начала снижения сатурации крови.
Пациенты с тяжелой формой COVID-19 обычно отвечают критериям, характерным для острого респираторного дистресс синдрома (SARS), который определяется как острое появление двусторонних инфильтратов, тяжелая недостаточность сатурации крови и отек легких, который не полностью объясняется сердечной недостаточностью или гиперволемией [4]. Большинство пациентов с тяжелым COVID-19 имеют лимфопению [5], и у некоторых проявляются расстройства центральной или периферической нервной системы [6]. Тяжелый COVID-19 также может приводить к острым повреждениям сердца, почек и печени в дополнение к сердечной аритмии, рабдомиолизу, коагулопатии и шоку [7, 8, 9]. Нарушения в работе этих органов могут быть ассоциированы с синдромом высвобождения цитокинов, который характеризуется сильным повышением температуры тела, тромбоцитопенией, гиперферритинемией (значительное повышение уровня ферритина) и повышением уровня других маркеров воспаления [10].
Диагноз COVID-19 может быть поставлен на основе соответствующей клинической истории и при обнаружении РНК вируса SARS-CoV-2 в пробах респираторных выделений. Рентгенография грудной клетки также должна быть выполнена и, как правило, показывает двусторонние затемнения или изменения по типу «матового стекла» [11].
Для эпидемиологических целей тяжелый COVID-19 у взрослых устанавливается при следующих признаках: одышка, частота дыхательных движений 30 или более в минуту, уровень сатурации кислорода 93% или ниже, соотношение парциального давления кислорода в артериальной крови к фракции кислорода во вдыхаемой смеси (PaO2:FiO2) в 300 мм рт. ст. или ниже, или наличие инфильтрата в более чем 50% легочного поля в период 24-48 часов с начала появления симптомов. [12]. В большой когорте пациентов с COVID-19 у 81% заболевание протекало в легкой форме, у 14% в тяжелой форме и 5% стали критическими больными с выраженной недостаточностью органов, смертность в группе критических больных составила 49% [12]. Большая часть критических пациентов с COVID-19 находились на длительной ИВЛ [8].
Люди с хроническими заболеваниями, такими как заболевания сердечно-сосудистой системы, сахарный диабет и ожирение имеют большую вероятность стать критическими пациентами по причине COVID-19. Частота критического течения заболевания также выше среди мужчин, чем среди женщин, и выше среди лиц старше 65 лет, чем среди более молодых [13, 14, 15].
Однако не имеющие хронических заболеваний лица любого возраста все равно могут стать критическими пациентами с COVID-19. Отличительной чертой пандемии COVID-19 является внезапное появление беспрецедентного числа критических пациентов на небольшой географической территории [12, 14]. Это может превзойти возможности локальной системы здравоохранения, что приведет к нехватке квалифицированного персонала, аппаратуры для ИВЛ и заместительной почечной терапии, а также коек в ОРИТ.
Ключевые клинические особенности
Оценка состояния и ведение пациентов в тяжелым COVID-19
- Пациенты с тяжелым течением COVID-19 могут стать критическими с развитием острого респираторного дистресс синдрома (SARS), который в типичном варианте начинается примерно через 1 неделю после первого появления симптомов.
- Принятие решения о том, когда пациент с тяжелым COVID-19 должен быть переведен на интубационную ИВЛ, является крайне важной составляющей ведения таких больных.
- После интубации пациенты должны получать протективную вентиляцию легких с давлением плато менее или равным 30 см вод. ст. и с дыхательным объемом из расчета роста пациента.
- Помещение пациента в прон-позицию является потенциальной стратегией в случае стойкого снижения уровня кислорода в крови.
- Тромбоз и почечная недостаточность являются широко распространенными осложнениями тяжелого COVID-19.
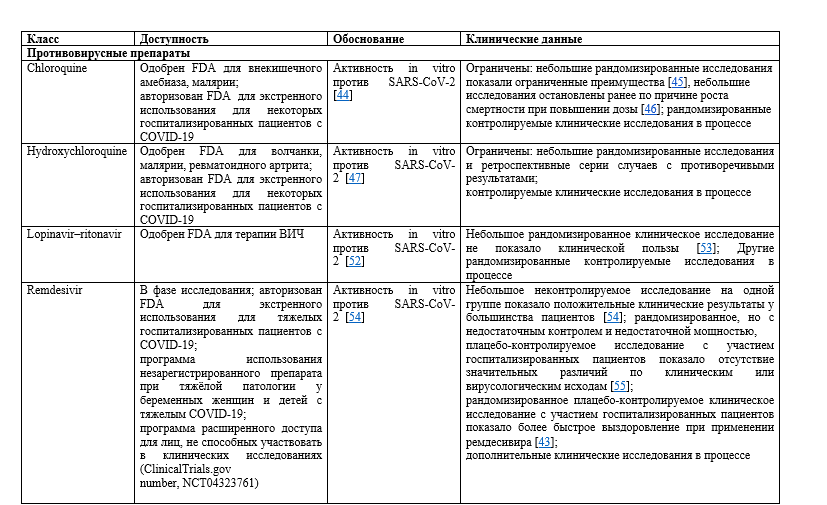
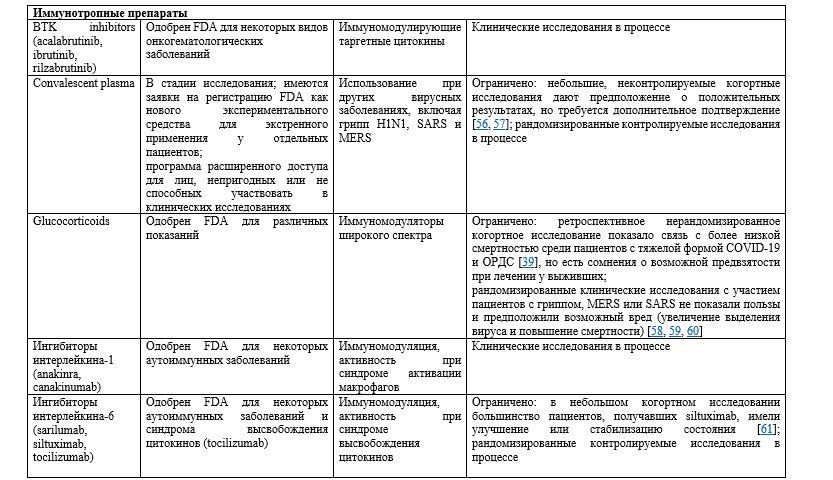
- Необходимы данные рандомизированных исследований для оценки преимуществ и рисков применения противовирусных и иммуномодулирующих препаратов при тяжелом COVID-19, т.к. по состоянию на середину мая 2020 ни один из препаратов не одобрен FDA для лечения таких пациентов.
- Предварительные данные по результатам рандомизированного плацебо-контролируемого исследования, включающего пациентов с тяжелым COVID-19, предполагают, что экспериментальное применение ремдесивира сокращает время выздоровления.
Основные положения по проведению ИВЛ
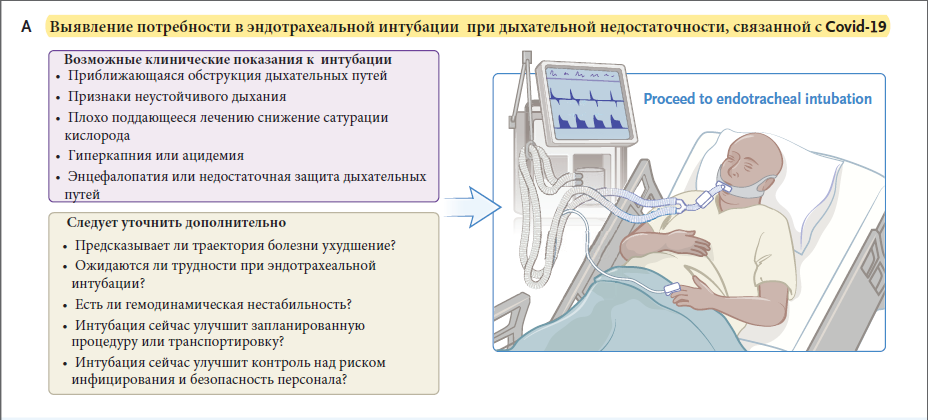
Пациенты должны находиться под пристальным наблюдением (осмотр) и на пульсокcиметрии. Кислородная поддержка должна осуществляться с использованием носовой канюли или с помощью маски Вентури для поддержания уровня сатурации кислорода на уровне от 90 до 96% [18]. Принятие решения о том, стоит интубировать или нет, является критическим аспектом в ведении пациентов с тяжелым COVID-19. Лечащие врачи обязаны соотнести риск преждевременной интубации и риск внезапной остановки дыхания, которая приведет к хаотической экстренной интубации, подвергая персонал большему риску заражения.
Признаки чрезмерных усилий при дыхании, снижение сатурации, не поддающееся коррекции посредством кислородной терапии, и энцефалопатия предвещают угрозу остановки дыхания и возникновения необходимости срочной эндотрахеальной интубации ИВЛ. Не существует какого-то единственного подхода или алгоритма, который определяет необходимость интубации, и лечащие врачи должны рассматривать разнообразные факторы (рис. 3А).
Если пациент не был интубирован, но остается с низким уровнем сатурации кислорода, носовая канюля с потоком максимальной интенсивности может улучшить оксигенацию и может предотвратить интубацию у части пациентов [18, 19]. Использование неинвазивной вентиляции с положительным давлением, вероятно, должно быть запрещено у пациентов с COVID-19, имеющих дыхательную недостаточность скорее в связи с ХОБЛ, кардиогенным отеком легких или синдромом обструктивного апноэ во сне, чем в связи с тяжелым респираторным дистресс синдромом. Однако некоторые эксперты не одобряют использование носовой канюли с потоком максимальной интенсивности и вообще неинвазивную ИВЛ, потому как данные процедуры могут неподобающим образом замедлить выявление необходимости в проведении эндотрахеальной интубации и увеличивают контакт лечащих врачей с инфицированными аэрозолями [20, 21].
Поворот пациентов в прон-позицию в момент, когда они получают кислородную поддержку в высоких дозах, может улучшить газообмен у пациентов с тяжелым COVID-19. Этот подход подтверждается серией случаев, описывающих его использование для неинтубированных пациентов с тяжелым респираторным дистресс синдромом, не связанным с COVID-19 [22, 23]. Однако может ли прон-позиция предотвратить интубацию у пациентов с тяжелым COVID-19, остается неясным. В связи с тем, что пациенту, находящемуся в прон-позиции, сложно обеспечить экстренную вентиляцию, это положение не следует применять к пациентам, чье состояние стремительно ухудшается.
Выводы и рекомендации
Для пациентов, описанных в данном материале, наиболее важным аспектом в ведении является тщательный мониторинг респираторного статуса, для определения момента, когда эндотрахеальная интубация является оправданной. В случае, если ИВЛ инициирована, лечащий врач должен придерживаться стратегии сохранения легких посредством ограничения давления плато и дыхательного потока. Глубокая седация с использованием миорелаксантов и прон-позиция должны быть рассмотрены в качестве варианта при развитии устойчивого снижения уровня сатурации кислорода.
Антикоагулянты должны использоваться для предотвращения тромбоза. Доступны предварительные данные по применению ремдесивира. Строгое соблюдение требований по защите от инфицирования всегда является крайне важным.
С учетом высокого риска осложнений при тяжёлом COVID-19, лечащий врач должен работать совместно с пациентом и семьей для постановки правильных целей при лечении, это должно быть сделано как можно раньше. С учетом отсутствия однозначных данных об эффективном лечении, лечащий врач должен обсудить с пациентом имеющиеся данные по клиническим исследованиям. Дополнительно, лечащие врачи должны обсуждать ценность аутопсии с семьями пациентов, которые не выжили.