Тяжелая форма COVID-19

Оригинал: NEJM
Авторы: David A. Berlin, Roy M. Gulick, Fernando J. Martinez
Опубликовано: 17 декабря 2020, The New England Journal of Medicine
Перевод: Чиркова В.А., Фонд медицинских решений «Не напрасно»
Редактор: Елена Попова, Фонд медицинских решений «Не напрасно»
Ключевые моменты
- У пациентов с тяжелым течением новой коронавирусной инфекции (COVID-19) может развиться острый респираторный дистресс-синдромом, который обычно начинается примерно через одну неделю после появления симптомов.
- Важный момент лечения — своевременно принять решение об эндотрахеальной интубации пациента с тяжелой формой COVID-19.
- После интубации пациенты должны получить протективную вентиляцию легких с давлением при инспираторной паузе (плато) не более 30 см вод. ст. и с дыхательными объемами в зависимости от роста пациента.
- Положение лежа на животе (прон-позиция) — это потенциальная стратегия лечения рефрактерной гипоксемии.
- Тромбоз и почечная недостаточность — наиболее частые осложнения тяжелой формы COVID-19.
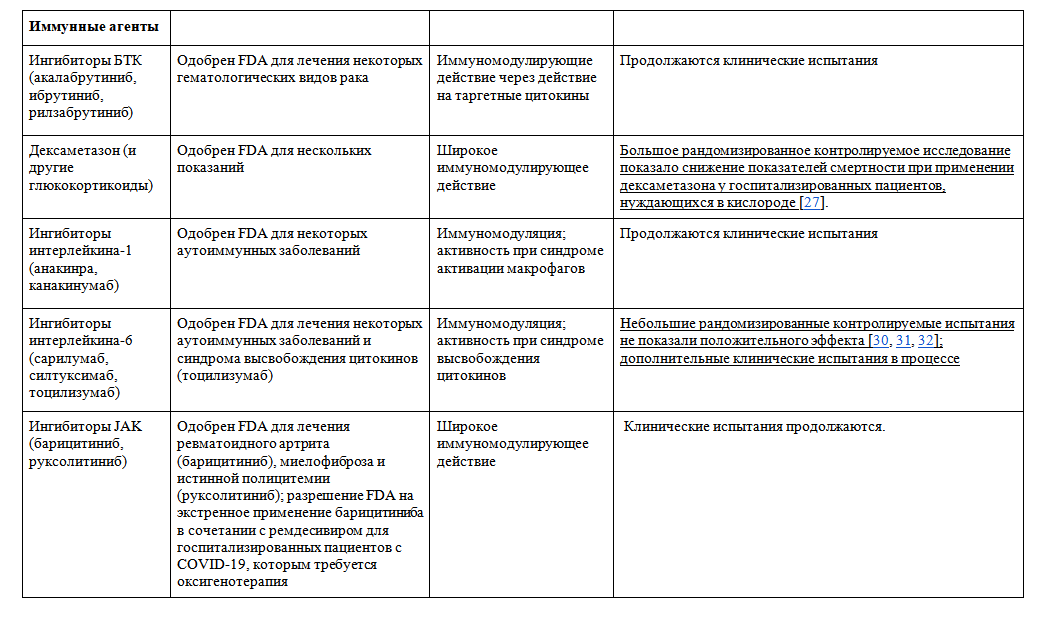
- Показано, что дексаметазон снижает смертность среди пациентов с COVID-19, нуждающихся в кислородной поддержке, особенно у нуждающихся в ИВЛ.
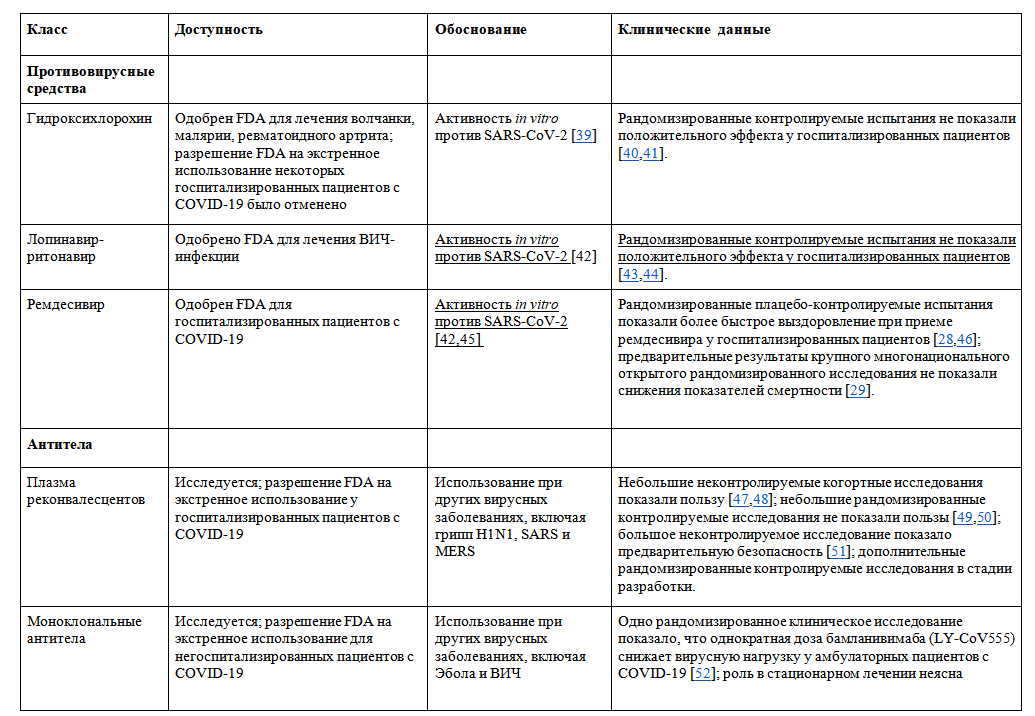
- Ремдесивир был одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для лечения COVID-19 у госпитализированных пациентов на основании рандомизированных исследований, показывающих, что препарат сокращает время до клинического выздоровления; однако необходимы дополнительные данные, чтобы проинформировать о его роли в лечении тяжелой формы COVID-19.
Какие критерии тяжелого течения можно выделить, и какие факторы ухудшают течение?
Критерии тяжелого течения COVID-19 у взрослых:
- одышка;
- частота дыхания 30 или более вдохов в минуту;
- SpO2 93 % или менее;
- PaO2/FiO2 менее 300 мм рт. ст.;
- инфильтраты более чем в 50 % легочного поля.
- Возраст является наиболее важным фактором риска летального исхода или тяжелого течения COVID-19, и этот риск увеличивается с каждым последующим десятилетием [13].
- Люди с хроническими заболеваниями, такими как сердечно-сосудистые заболевания, сахарный диабет, иммуносупрессия и ожирение, с большей вероятностью заболевают тяжелой формой COVID-19.
- Тяжелая форма заболевания чаще встречается у мужчин, чем у женщин.
- Риск также увеличивается среди определенных расовых и этнических групп, например, в США для чернокожих и латиноамериканцев [14].
Особенности респираторной поддержки у разных групп пациентов
- Пациенты должны находиться под тщательным контролем путем прямого наблюдения и пульсоксиметрии, необходимо поддерживать сатурацию от 90 до 96 % [17].
- Признаки чрезмерного напряжения при самостоятельном дыхании, гипоксемия, резистентная к оксигенотерапии, и энцефалопатия — признаки приближающейся остановки дыхания и необходимости экстренной эндотрахеальной интубации и искусственной вентиляции легких. Не существует единого показателя или алгоритма, определяющего необходимость интубации, врачи должны учитывать множество факторов.
- Если пациенту не требуется интубация, но он остается в состоянии гипоксемии, высокопоточная оксигенотерапия через назальную канюлю может улучшить насыщение крови кислородом и предотвратить интубацию у некоторых пациентов [17, 18].
- Использование неинвазивной вентиляции с положительным давлением, вероятно, должно быть ограничено у пациентов с COVID-19, у которых есть дыхательная недостаточность, вызванная ХОБЛ, кардиогенным отеком легких или синдромом обструктивного апноэ сна, но не ОРДС.
- Если пациент находится в сознании, применение прон-позиции может улучшить оксигенацию при COVID-19, однако неясно, может ли это предотвратить интубацию у пациентов с тяжелой формой COVID-19 [19].
Какие особенности интубации стоит отметить?
Если возможно, интубацию следует проводить после преоксигенации и сопровождать быстрой последовательной индукцией и миорелаксацией. У пациентов с тяжелым COVID-19 вскоре после интубации склонны к гипотонии из-за вентиляции с положительным давлением и системной вазодилатации, вызываемой седативными средствами. Таким образом, во время интубации должна быть возможность сразу внутривенно ввести жидкости и вазопрессоры, также необходим тщательный мониторинг гемодинамики.
Чем проведение ИВЛ у пациентов с тяжелым течением COVID-19 отличается от ИВЛ при других причинах ОРДС?
Большинство аутопсий, проведенных у погибших пациентов с тяжелой формой COVID-19, выявляют наличие диффузного альвеолярного повреждения, которое является отличительной чертой ОРДС [21]. Более того, показатели растяжимости легочной ткани и газообмена у пациентов с дыхательной недостаточностью, вызванной тяжелой формой COVID-19, аналогичны у пациентов с тяжелой формой иных легочных заболеваний, приводящих к ОРДС [22]. Поэтому врачи должны следовать парадигме лечения ОРДС, разработанной в течение последних двух десятилетий [17,18].
Чтобы предотвратить чрезмерное растяжение альвеол, врачи должны ограничить как дыхательный объем, выдаваемый аппаратом ИВЛ, так и максимальное давление в альвеолах в конце вдоха. Для этого врачи должны настроить аппарат ИВЛ на подачу дыхательного объема 6 мл на кг предполагаемой массы тела; этот подход называется «протективная легочная вентиляция». Дыхательный объем до 8 мл на кг прогнозируемой массы тела допускается, если пациент испытывает беспокойство и пытается взять больший дыхательный объем. Несколько раз в день врачи должны инициировать полусекундную паузу в конце вдоха, которая позволяет уравновесить давление в дыхательном контуре между пациентом и аппаратом ИВЛ. Давление в контуре дыхательных путей в конце инспираторной паузы (давление плато) приблизительно равно альвеолярному давлению (по отношению к атмосферному давлению). Чтобы предотвратить чрезмерное растяжение альвеол, давление плато не должно превышать 30 см вод. ст. [23]. Применение более высокого значения давления плато без развития повреждения легких возможно у пациентов с центральным ожирением или нестандартной грудной клеткой.
Для пациентов с ОРДС, связанной с COVID-19, достаточное положительное давление в конце выдоха (ПДКВ) на аппарате ИВЛ может предотвратить альвеолярный коллапс и облегчить участие нестабильных участков легких. В результате ПДКВ может улучшить соответствие дыхательной системы и снизить FiO2. Однако применение ПДКВ может снизить венозный возврат к сердцу и вызвать гемодинамическую нестабильность. Более того, чрезмерное использование ПДКВ может привести к чрезмерному растяжению альвеол и снижению сопротивляемости легочной ткани. Не было показано, что какой-либо конкретный метод определения соответствующего уровня ПДКВ превосходит другие методы [17].
Седативные и анальгетические средства должны быть нацелены на предотвращение боли, беспокойства и одышки. Их также можно использовать для подавления дыхательного движения пациента, что улучшает синхронизацию пациента с аппаратом ИВЛ. Седативный эффект особенно важен для пациентов с лихорадкой и высоким уровнем метаболизма, получающих протективную вентиляцию легких. Миорелаксанты могут использоваться у пациентов, находящихся в состоянии глубокой седации, которые продолжают использовать вспомогательные мышцы для вентиляции и имеют рефрактерную гипоксемию [17]. Кроме того, седативные препараты и миорелаксанты могут помочь снизить риск повреждения легких, которое может возникнуть, когда пациенты производят сильные спонтанные респираторные усилия.
Что делать с рефрактерной гипоксемией?
Пациенты должны находиться в положении положение лежа на животе во время искусственной вентиляции легких при рефрактерной гипоксемии (PaO2: FiO2 < 150 мм рт. ст. во время дыхания и FiO2, равное 0,6, несмотря на соответствующее ПДКВ). В рандомизированных исследованиях с участием интубированных пациентов с ОРДС, не связанной с COVID-19, прон-позиция пациента на 16 часов в день улучшает оксигенацию и снижает смертность. Также показано, что экстракорпоральная мембранная оксигенация (ЭКМО) — потенциальный метод спасения пациентов с рефрактерной дыхательной недостаточностью.
Как исследовались методы лечения?
- Крупное рандомизированное клиническое исследование с участием более чем 6400 госпитализированных пациентов с COVID-19 показало, что дексаметазон значительно снижает 30-дневную смертность (снижение на 17 %) [27].
- Данные рандомизированного плацебо-контролируемого исследования с участием более 1000 пациентов с тяжелой формой COVID-19 показали, что противовирусный препарат ремдесивир сокращает время до клинического выздоровления; Преимущество оказалось наибольшим у пациентов, которые получали дополнительный кислород, но не были интубированы [28].
- Эти данные подтверждают утверждение ремдесивира как препарата для лечения пациентов с COVID-19 в октябре 2020 года Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA). Недавние предварительные результаты крупного многонационального открытого рандомизированного исследования не показали снижения больничной смертности при использовании ремдесивира. Комбинация дексаметазона и ремдесивира все чаще используется в клинических условиях, но ее польза не была продемонстрирована в рандомизированных клинических исследованиях [29].
- Тоцилизумаб, ингибитор интерлейкина-6, не оказал существенного влияния на прогрессирование заболевания или показатели смертности в небольших рандомизированных исследованиях с участием пациентов с тяжелой формой COVID-19 [30, 31, 32].
Поддерживающая терапия
Восполнение ОЦК помогает поддерживать кровяное давление и сердечный выброс во время интубации и вентиляции с положительным давлением. После первых нескольких дней искусственной вентиляции легких следует стремиться избежать гиперволемии [33].
Лихорадка и тахипноэ у пациентов с тяжелой формой COVID-19 часто увеличивают потерю воды, поэтому необходимо тщательно следить за водным балансом. Если у пациента имеется гипотензия, дозу вазопрессора можно скорректировать для поддержания среднего артериального давления от 60 до 65 мм рт. ст. [17]. Норэпинефрин является предпочтительным вазопрессором.
Наличие необъяснимой гемодинамической нестабильности — повод для подозрения на ишемию миокарда, миокардит или тромбоэмболию легочной артерии.
Если нет противопоказаний, пациенты должны получать стандартную тромбопрофилактику (например, подкожный низкомолекулярный гепарин) [35]. В некоторых случаях у пациентов с тяжелым течением COVID-19 выявлен клинически значимый тромбоз, несмотря на использование тромбопрофилактики [6]. Однако преимущества и риски рутинного использования более интенсивных профилактических антикоагулянтов у пациентов достоверно неизвестны [35].
Пациенты, госпитализированные с тяжелой формой COVID-19, часто получают эмпирическое лечение антибиотиками [3,9]. При отсутствии признаков бактериальной коинфекции, таких как лейкоцитоз и очаговые легочные инфильтраты, прием антибиотиков можно прекратить после короткого курса [18].