Рекомендации для офтальмологов в период пандемии COVID-19

Источник: American Academy of Ophtalmology
Автор: Джеймс Чодош, MD, MPH
Опубликовано: American Academy of Ophtalmology, последнее обновление - 23.04.2020
Перевод: Иван Монахов
Что следует знать
- Согласно ряду сообщений, SARS-CoV-2 способен вызывать умеренный фолликулярный конъюнктивит, неотличимый от конъюнктивита, вызываемого другими возбудителями, и способный передаваться посредством контакта контаминированного аэрозоля с конъюнктивой. Однако, на данном этапе пандемии COVID-19 практически любой пациент, обратившийся к офтальмологу, может быть заражен SARS-CoV-2 вне зависимости от диагноза, факторов риска, причин для обращения к врачу или места пребывания пациента.
- SARS-CoV-2 восприимчив к тем же спирт- и хлорсодержащим дезинфектантам, которые офтальмологи используют для обеззараживания инструментария и мебели. Для предотвращения передачи SARS-CoV-2 рекомендуется использовать те же методы дезинфекции, которые уже применяются против распространения вирусных патогенов во врачебном кабинете до и после каждого контакта с пациентом.
- Академия и федеральные представители строго рекомендуют защищать рот, нос и глаза при уходе за пациентами, потенциально инфицированными SARS-CoV-2.
Введение
SARS-CoV-2 - это оболочечный одноцепочечный РНК вирус. Он высококонтагиозен и имеет высокую летальность, особенно у пожилых пациентов, а также больных с сопутствующим сниженным иммунитетом, заболеваниями дыхательной системы и сахарным диабетом. Обычно у пациентов имеются симптомы ОРВИ, такие как лихорадка, кашель, одышка; диарея характерна для ранних этапов, также были сообщения о наличии у пациентов конъюнктивита. Другие менее специфичные симптомы включают в себя головную боль, боль в глазах и повышенную утомляемость. Осложнениями в тяжелых случаях являются пневмония, почечная недостаточность, кардиомиопатия, энцефалопатия. Симптомы проявляются в период от 2 до 14 дней после контакта. В исследовании Annals of Internal Medicine от 10 марта сообщается, что средний инкубационный период SARS-CoV-2 составляет 5-7 дней, а пациенты являются заразными в течение нескольких дней до проявления симптомов.
Пути передачи
Вирус обычно передается при контакте с бессимптомным или пресимптомным пациентом. Есть сообщения о возможном заражении пяти членов семьи пациентом, имевшим нормальную компьютерную томограмму органов грудной клетки (отчет JAMA от 21 февраля). При вспышке в доме по уходу за пожилыми людьми в округе Кинг штата Вашингтон 30% резидентов показали положительные результаты теста на SARS-CoV-2, половина из них не имела симптомов. Li Wenliang, MD, офтальмолог-изобличитель, который одним из первых поднял тревогу по коронавирусу, а позже скончался от него, был убежден, что заразился от пациента с глаукомой без симптомов. Все это подтверждает передачу вируса пациентами без симптомов или пресимптомными носителями.
Медики озабочены поведением вируса в окружающей среде. В журнале New England Journal of Medicine опубликовано исследование, согласно которому ученые смогли выявить живой SARS-CoV-2 в аэрозолях в течение трех часов после распыления в лабораторных условиях, при отсутствии вентиляции, что, однако, не является однозначным подтверждением такой жизнеспособности вируса в реальных условиях. Исследование также выявило, что на картоне вирус сохраняется в течение 24 часов, до 4 часов на меди и до 2-3 дней на пластике и нержавеющей стали.
Средства индивидуальной защиты (СИЗ)
По-прежнему идут дебаты на тему, следует ли считать маски и очки достаточной защитой для офтальмолога при проведении осмотра пациента. Данные о смерти офтальмологов и отоларингологов в Италии и Китае, новая информация о поведении вируса в среде, а также сведения о распространении вируса асимптомными пациентами – все указывает на необходимость защиты рта, носа и глаз. Однако из-за нехватки СИЗ и обеспокоенности тем, что при превышении сроков ношения и повторном использовании маски теряют эффективность, требование о ношении масок не стало повсеместным. Поэтому рекомендации клиник варьируются: одни запрещают ношение масок врачами за исключением контактов с пациентами высокого риска, вероятно, из-за дефицита масок, другие, наоборот, предписывают носить хирургические маски всему персоналу и пациентам больницы для предотвращения асимптомной передачи. В некоторых очагах заболевания всем сотрудникам предписано носить маски типа N95. Академия следует рекомендациям Центра по контролю за заболеваниями (CDC, далее Центр) в отношении длительного ношения и повторного использования масок.
Офтальмологам на заметку
Последние новости и опубликованные отчеты предполагают, что SARS-CoV-2 может вызывать конъюнктивит: он может возникать как на ранних этапах инфекции как признак заражения, так и в течение госпитализации вследствие тяжелого протекания COVID-19. Также возможно, что SARS-CoV-2 может передаваться на конъюнктиву воздушно-капельным путем или при контакте рук с глазами. Имеются доказательства наличия РНК SARS-CoV-2 в слезной жидкости больных COVID-19 с конъюнктивитом, но вирус пока не был культивирован с конъюнктивы каждого пациента с COVID-19.
- В исследовании, опубликованном в Journal of Medical Virology, из 30 пациентов, госпитализированных в Китае, один имел конъюнктивит. Только у него в слезной жидкости была обнаружена РНК SARS-CoV-2. Это предполагает, что SARS-CoV-2 может вызывать конъюнктивит и что инфекционные вирусные частицы могут присутствовать в слезной жидкости пациентов, одновременно больных конъюнктивитом и COVID-19. Это наблюдение было подтверждено клиническими данными из Китая и Италии о пациентах с конъюнктивитом в картине COVID-19.
- В большом исследовании, опубликованном в New England Journal of Medicine, ученые зафиксировали «застой конъюнктивы» у 9 из 1099 пациентов (0,8 %), госпитализированных с лабораторно подтвержденным COVID-19 в 30 больницах Китая. Ни один из этих пациентов не был осмотрен офтальмологом, а слезная жидкость не была протестирована.
- В ретроспективной серии случаев из JAMA Ophthalmology от 31 марта, 12 из 38 «клинически подтвержденных» госпитализированных пациентов с COVID-19 в провинции Хубэй, Китай, имели изменения глаз, такие как хемоз и/или слезотечение. Из двух пациентов с позитивным мазком с конъюнктивы на SARS-CoV-2 РНК у одного была выявлена гиперемия конъюнктивы, а у второго – хемоз и эпифора. NewEngland Journal of Medicine Journal Watch полагает, что «у трети [пациентов, о которых шла речь в публикации в JAMA Ophthalmology] был обнаружен конъюнктивит». Мы не согласны с таким заявлением; у пациента в критическом состоянии хемоз вызван не конъюнктивитом, а другим состоянием или перегрузкой жидкостью.
- Два готовящихся к публикации исследования на MedRxiv предполагают относительно низкую вероятность наличия вируса в слезе больных COVID-19. В исследовании Zhang и соавт. из 72 пациентов в больнице при университете Тунцзи (Tongji) двое имели конъюнктивит. Только один из этих двоих больных имел в слезе вирусную РНК, у остальных 70 ее не обнаружили. В публикации Zhou и соавт. только у одного из 63 пациентов в г. Ухань был конъюнктивит, при этом мазок конъюнктивы был отрицательным. У другого пациента мазок был положительным, а у двух - сомнительным.
- В репортаже CNN медсестра из дома престарелых в штате Вашингтон, где произошла масштабная вспышка COVID-19, сообщала, что покраснение глаз являлось частым ранним симптомом инфекции COVID-19 у пожилых.
До сих пор сообщение CNN не было подтверждено; по имеющимся данным, конъюнктивит не является обычным признаком у пациентов с COVID-19. Однако, поскольку конъюнктивит является широко распространенным заболеванием, а пациенты с жалобами на него часто обращаются в глазные клиники или отделения неотложной помощи, офтальмологи оказываются первыми специалистами, оценивающими потенциальный риск заражения пациента COVID-19. Вышеописанные исследования считают возможным, что у пациентов с COVID-19-ассоциированным конъюнктивитом в глазном секрете могут содержаться вирусные частицы.
Поэтому рекомендована защита рта, носа (например, маской N-95) и глаз (очками, щитком) при уходе за пациентами, потенциально инфицированными COVID-19. Помимо этого весьма полезны щитки на щелевых лампах, отделяющие пациента и врача друг от друга.
Использование хлорохина и гидроксихлорохина
Американская Академия офтальмологии воздерживается от официальных рекомендаций относительно использования хлорохина или гидроксихлорохина у пациентов с COVID-19. В обзоре опубликованных руководств по применению этих двух препаратов для лечения COVID-19 рабочая группа из Азиатско-Тихоокеанского витрео-ретинального общества обнаружила, что предлагаемые дозы во многих текущих исследованиях во всем мире превышают максимальную суточную дозу, считающуюся безопасной для длительной терапии (обычно < 5 мг/кг массы тела для гидроксихлорохина) при ревматических и других хронических заболеваниях (WF Mieler, MD, личное сообщение, 25 марта 2020 г.).
Риск необратимой макулопатии при этих более высоких дозах в течение коротких периодов времени неизвестен. Пациенты должны быть проинформированы о потенциальной макулярной токсичности перед началом терапии. Кроме того неизвестно, необходимо ли проводить базовое исследование глазного дна и/или визуализацию в случаях с высокими дозами в течение относительно короткого времени. Дополнительное диагностическое тестирование, такое как электроретинография (ЭРГ), перед лечением COVID-19 гидроксихлорохином, скорее всего, не требуется из-за короткой продолжительности лечения. Кроме того, выполнение ЭРГ в этом параметре несет ненужный риск передачи вируса.
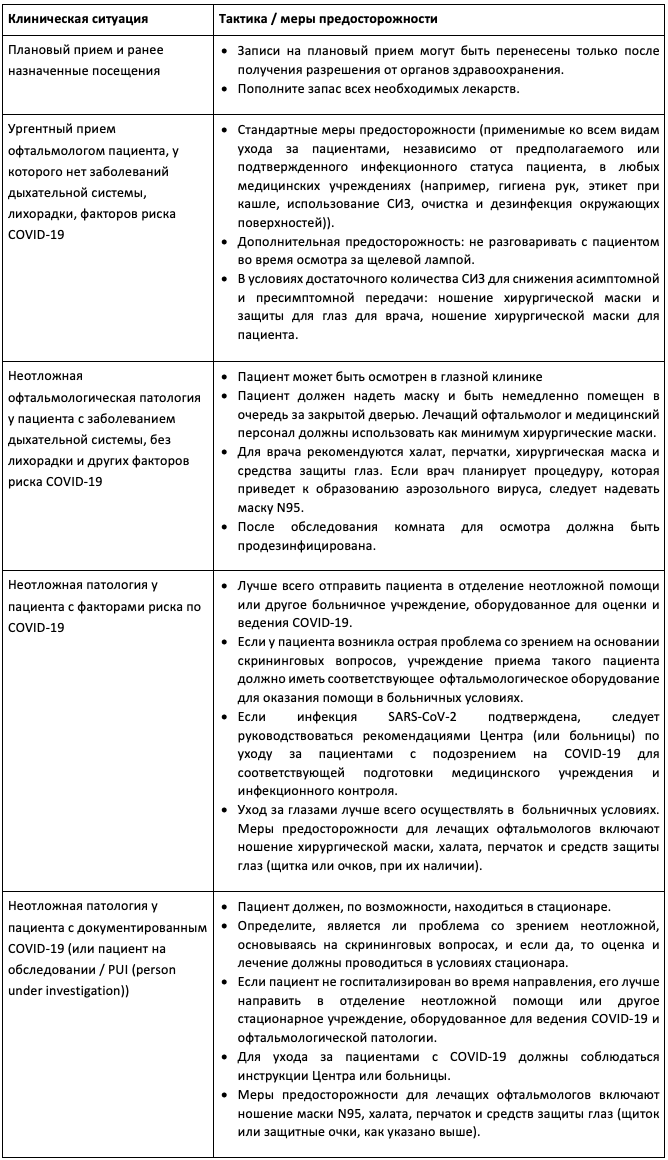
Рекомендуемый протокол для амбулаторного приема пациентов
- Если позволяет помещение, перед входом в зал ожидания у пациента следует узнать, была ли у него лихорадка, признаки ОРВИ, контактировал ли он или члены его семьи в последние 2-14 дней с лицами, у которых подтвержден COVID-19. При положительном ответе пациент должен быть направлен домой с указанием обратиться к врачу общей практики для тестирования.
- Держать зал ожидания настолько пустым, насколько это возможно. Расстояние между пациентами должно составлять не менее 2 метров. Отмените визиты уязвимых групп населения, если это возможно.
- Использование барьеров для щелевых ламп приветствуется.
- Для сокращения риска распространения вируса как пациентам, так и врачам рекомендуется меньше разговаривать.
- При осмотре пациенту рекомендуется ношение хирургической или тканевой маски; офтальмологу рекомендуется носить хирургическую маску и защитные очки.
- Для любых кабинетных процедур, требующих физической близости к пациенту (интравитреальные инъекции, латеральная тарзорафия – не в РФ), независимо от распространенности COVID-19 на данной конкретной территории, AAO рекомендует пациентам закрывать лицо хирургической или тканевой маской, а врачу – хирургической маской и защитными очками. Маска N95 рекомендована хирургам при условии достаточного запаса таких масок. В отношении пролонгированного ношения масок N95 важно следовать рекомендациям Центра.
- При выполнении процедур, в процессе которых появляется аэрозоль, необходимо преоперационно тестировать асимптомных пациентов на COVID-19 (RT-ПЦР, полимеразная цепная реакция в реальном времени); персоналу следует носить СИЗ. В случаях, требующих введения в наркоз, персонал без масок должен находиться вне операционной в течение интубации/экстубации. Для процедур, не продуцирующих аэрозоль, выполняемых под контролируемой анестезией/седацией, на пациента необходимо надеть хирургическую маску. При условии достаточного запаса масок N95, хирург-офтальмолог может воспользоваться такой маской, так как будет находиться в близком контакте с пациентом в течение длительного времени.
- Со временем офтальмологи все чаще будут сталкиваться с необходимостью обследовать и выполнять процедуры с пациентами, излечившимся или выздоравливающим от COVID-19. Из-за увеличенного времени выделения вируса (до 37 дней, согласно одному исследованию) до начала лечения у пациентов рекомендуется проводить повторное тестирование (RT-ПЦР назофарингеального мазка), если прошло менее 6 недель после постановки диагноза COVID-19, за исключением экстренных случаев. Если тест на SARS-CoV-2 положительный, отсрочен или нет возможности его выполнить, пациенту следует носить хирургическую маску. Лечащий офтальмолог должен носить маску N95 (предпочтительнее хирургической), а также халат, перчатки и защитные очки.
Временное руководство для сортировки офтальмологических пациентов
Руководство для поликлиники и плановой хирургии
Американская Академия офтальмологии поддерживает рекомендации Американского колледжа хирургов и рекомендации Центра относительно отсрочки плановых операций. В частности, Центр рекомендует поставщикам медицинских услуг:
- Отложить все плановые посещения амбулаторного врача
- Перенести плановые и несрочные приемы
- Отложить стационарные и амбулаторные плановые хирургические вмешательства и процедуры
- Отложить плановые визиты к офтальмологу и стоматологу.
Очистка тонометра
Вирус, вызывающий COVID-19, представляет собой оболочечный вирус, в отличие от аденовирусов, которые гораздо более устойчивы к спирту. Достаточно очистить наконечник тонометра 70%-м спиртовым раствором и дать высохнуть при комнатной температуре, чтобы обеспечить эффективную дезинфекцию от SARS-CoV-2. Тем не менее, спирт не будет эффективно стерилизовать наконечник против аденовирусов. Используйте одноразовые наконечники, если они имеются. Очищать наконечники разбавленным отбеливателем остается безопасной и приемлемой практикой.
Многодозовые глазные капли
Многодозовые контейнеры для диагностических глазных капель, необходимых для офтальмологических исследований, следует хранить в шкафах или других закрытых пространствах, вдали от мест, которые могут быть загрязнены во время встречи с пациентом. Постоянная рекомендация: следует соблюдать осторожность и не касаться ресниц или глазной поверхности кончиком флакона с глазными каплями, и сразу после контакта с лицом пациента врачу следует продезинфицировать руки.