Прон-позиция у бодрствующих неинтубированных пациентов с гипоксемической дыхательной недостаточностью вследствие COVID-19

Оригинал: JAMA
Автор: Alison E. Thompson
Опубликовано: 01 июня 2020, JAMA
Перевод: Лагерь Ирина, Фонд профилактики рака
Пациенты с COVID-19, находящиеся в критическом состоянии, потребовали напряжённой работы отделений интенсивной терапии в Нью-Йорке в апреле 2020 г. [1]. Было показано, что прон-позиция улучшает оксигенацию у интубированных пациентов с острым респираторным дистресс-синдромом [2, 3]. Мы изучали, связана ли прон-позиция с улучшением оксигенации и снижением риска интубации у пациентов с COVID-19, имеющих самостоятельное дыхание при тяжёлой гипоксемической дыхательной недостаточности [4-6].
Методы
Мы обследовали пациентов, поступивших в приёмное отделение Колумбийского университета в период с 6 по 14 апреля 2020 года (N = 88). Критерием включения были лабораторно подтверждённые случаи COVID-19 с тяжёлой гипоксемической дыхательной недостаточностью, определяемой как частота дыхательных движений 30 вдохов/мин и более и периферическая сатурация кислорода (SpO2) 93% и менее при кислородотерапии 6 л/мин через носовую канюлю и 15 л/мин через лицевую маску без дополнительного давления. Подтверждённый случай COVID-19 определялся по положительному результату полимеразной цепной реакции с обратной транскриптазой в мазке из носоглотки. Критериями исключения были: изменённый психический статус с невозможностью поворачиваться в постели без посторонней помощи (n = 13), крайне тяжёлый респираторный дистресс-синдром, требующий немедленной интубации (n = 23), или меньшая потребность в кислороде, чем указанная в критериях включения (n = 23). Мы попросили подходящих пациентов (n = 29) лежать на животе до тех пор, пока это терпимо, вплоть до 24 часов в день. Они могли использовать подушку, помещённую под бёдра/таз, если это необходимо, и отдохнуть в боковом положении или лёжа на спине с последующим повторным поворотом на живот. Статус "Не реанимировать" не влиял на решение о начале или продолжении использования прон-положения. Институциональный комитет Колумбийского университета одобрил исследование и отказался от получения информированного согласия от участников, поскольку мы проанализировали деперсонифицированные данные, взятые из электронных медицинских карт. Первичной конечной точкой было изменение SpO2 до и через 1 час после начала использования прон-позиции. Мы сообщаем о медианном изменении SpO2 с 95% доверительным интервалом. Мы использовали тест Уилкоксона для анализа изменений SpO2. Мы оценили среднюю разницу риска интубации у пациентов с SpO2 95% и более против SpO2 менее 95% через 1 час после начала использования прон-позиции. Также мы исследовали связь риска интубации с демографическими и другими клиническими факторами с помощью RStudio, версия 1.2.5019 (RStudio).
Результаты
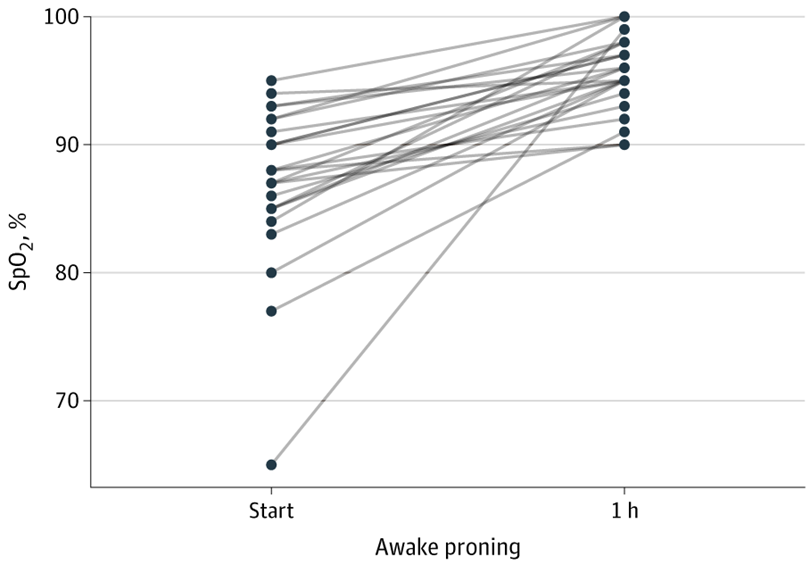
Из 29 включённых в исследование пациентов 25 имели по крайней мере 1 сеанс бодрствования в прон-позиции, длящийся более 1 часа; 4 отказались от прон-позиции и были интубированы немедленно. Через час после начала прон-позиции SpO2 увеличилась по сравнению с исходным уровнем (см. рисунок).
SpO2 до и через 1 ч после начала прон-позиции у бодрствующих, неинтубированных пациентов с тяжёлой гипоксемической дыхательной недостаточностью вследствие COVID-19 (n = 25).
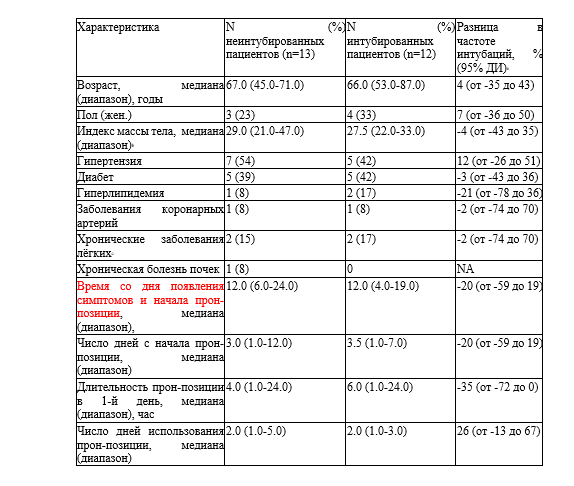
Диапазон улучшения SpO2 составлял от 1% до 34% (медиана [SE], 7% [1,2%]; 95% ДИ, 4,6%-9,4%). У всех пациентов уровни кислородной поддержки были неизменными в течение первого часа прон-позиции. Через час после начала прон-позиции у 19 пациентов SpO2 составляла 95% или более; впоследствии 7 (37%) потребовали интубации. Среди 6 пациентов, у которых SpO2 оставалась на уровне менее 95% через 1 час после начала прон-позиции, 5 (83%) были интубированы. Средняя разница в частоте интубации среди пациентов с SpO2 95% или более по сравнению с SpO2 менее 95% через 1 час после начала прон-позиции составила 46% (95% ДИ, 10%-88%). В таблице приведены другие характеристики пациентов, ни одна из которых не была связана с необходимостью интубации. Из 12 пациентов, которым потребовалась интубация, 3 впоследствии умерли в отделении интенсивной терапии. Из 13 пациентов, которым не потребовалась интубация, 9 выздоровели и были выписаны из больницы, 2 были переведены в терапевтическое отделение, а 2 оставались в приёмном отделении на момент цензурирования данных 25 мая 2020 года.
NA - неприменимо
a - Для бинарного фактора риска x разница в риске интубации определяется как Δ = [частота интубации | x=да] - [частота интубации | x=нет]. Если x является продолжительным фактором риска, то разница в риске интубации определяется как Δ = [частота интубации | x>=медиана] - [частота интубации | x<медиана]. 95% ДИ для Δ рассчитан как Δ ± SEΔ, где SEΔ - стандартная ошибка для Δ. Ни одно из различий не было значимым.
b - рассчитывается как вес в килограммах, делённый на рост в метрах в квадрате.
с - Включают в себя астму, хроническую обструктивную болезнь лёгких и интерстициальные заболевания лёгких.
Обсуждение
В этом небольшом одноцентровом когортном исследовании мы обнаружили, что использование прон-позиции для бодрствующих, самостоятельно дышащих пациентов с тяжелой гипоксемической дыхательной недостаточностью, вызванной COVID-19, было связано с улучшением оксигенации. Кроме того, пациенты с SpO2 95% или более после 1 часа прон-позиции имели более низкую частоту интубации. Ограничениями нашего исследования являются отсутствие контрольной группы и малый размер выборки. Необходимы рандомизированные клинические испытания, чтобы установить, связано ли улучшение оксигенации после использования прон-позиции у бодрствующих, неинтубированных пациентов с повышением выживаемости.
Ссылки
1. City of New York. COVID-19: data. Accessed April 17, 2020. https://www1.nyc.gov/site/doh/covid/covid-19-data.page
2. Guérin C, Reignier J, Richard JC, et al; PROSEVA Study Group. Prone positioning in severe acute respiratory distress syndrome. N Engl J Med. 2013;368(23):2159-2168. doi:10.1056/NEJMoa1214103PubMedGoogle ScholarCrossref
3. Gattinoni L, Taccone P, Carlesso E, Marini JJ. Prone position in acute respiratory distress syndrome. rationale, indications, and limits. Am J Respir Crit Care Med. 2013;188(11):1286-1293. doi:10.1164/rccm.201308-1532CIPubMedGoogle ScholarCrossref
4. Sun Q, Qiu H, Huang M, Yang Y. Lower mortality of COVID-19 by early recognition and intervention: experience from Jiangsu Province. Ann Intensive Care. 2020;10(1):33. doi:10.1186/s13613-020-00650-2PubMedGoogle ScholarCrossref
5. Pérez-Nieto OR, Guerrero-Gutiérrez MA, Deloya-Tomas E, Ñamendys-Silva SA. Prone positioning combined with high-flow nasal cannula in severe noninfectious ARDS. Crit Care. 2020;24(1):114. doi:10.1186/s13054-020-2821-yPubMedGoogle ScholarCrossref
6. Ding L, Wang L, Ma W, He H. Efficacy and safety of early prone positioning combined with HFNC or NIV in moderate to severe ARDS: a multi-center prospective cohort study. Crit Care. 2020;24(1):28. doi:10.1186/s13054-020-2738-5PubMedGoogle ScholarCrossref