Первый случай связанной с SARS-CoV-2 фокальной эпилепсии

Оригинал: Journal of Medical Virology
Авторы: Sara Elgamasy et al.
Опубликовано: 02 июня 2020, Journal of Medical Virology
Перевод: Сергей Кротов, Фонд профилактики рака
Вклад авторов
Sara Elgamasy и Mostafa Ebraheem Morra приняли совместное участие в разработке идеи и дизайна исследования. Sara Elgamasy занималась ведением пациента. Mohamed Gomaa Kamel, Sherief Ghozy и Adham Khalil подготовили иллюстрации. Все авторы приняли участие в составлении и утверждении оригинала.
Заявление об этических принципах
Используемые методики соответствуют требованиям применяемых утвержденных руководств, нормативных положений и Хельсинкской декларации. Пациентка предоставила письменное информированное согласие на публикацию ее данных и сопровождающих изображений.
Аннотация
В больницу Альтмюльфранкен Вайсенбург, Германия, поступила здоровая пациентка с жалобами на два утренних приступа болезненных мышечных спазмов в левой руке и ноге, без изменения сознания. Полное медицинское обследование, лучевая диагностика, электроэнцефалография, люмбальная пункция и аутоимунный профиль были либо в норме, либо противоречивыми. В день госпитализации и в последующие дни были зарегистрированы новые эпилептические приступы. На основании этого пациентке был поставлен диагноз фокальная эпилепсия. На четвертый день у пациентки были зарегистрированы повышенная температура и сильный кашель, а мазок из носоглотки подтвердил SARS-CoV-2. Пациентка принимала антиконвульсанты, получала симптоматическое лечение и полностью выздоровела. В этом отчете подчеркивается потенциальное влияние патогенеза SARS-CoV-2 на нервную систему.
Введение
Коронавирусы являются сильными патогенами, поражающими дыхательную, желудочно-кишечную и центральную нервную систему [1]. Тяжелый острый респираторный синдром CoV-2 (SARS-CoV-2), или COVID-19, распространился на территории 213 стран и регионов. Несомненно, сегодняшняя пандемия SARS-CoV-2 гораздо более опасна, чем ожидалось в сравнении с предыдущими эпидемиями, такими как пандемия H1N1: последняя привела к 12 429 смертям в течение года, в то время как только в США SARS-CoV-2 стал причиной более 13 000 смертей в течение пяти недель [2]. Кроме этого, не существует вакцин или специальных антивирусных препаратов для пациентов с COVID-19. Следовательно, имеющиеся протоколы лечения в основном подразумевают поддерживающую терапию и прием препаратов, которые ранее использовались при лечении генетически сходных SARS- и MERS-CoV [3–6]. SARS-CoV-2 может обладать нейроинвазивным и нейротропным потенциалом: у некоторых пациентов были зарегистрированы неврологические симптомы, такие как тошнота, рвота, головная боль, выраженные цереброваскулярные нарушения и атаксия [7–9]. В данном отчете рассматриваются результаты клинических, радиологических и лабораторных заключений, а также результат лечения первого случая SARS-CoV-2, сопровождаемого фокальной эпилепсией.
Представление случая
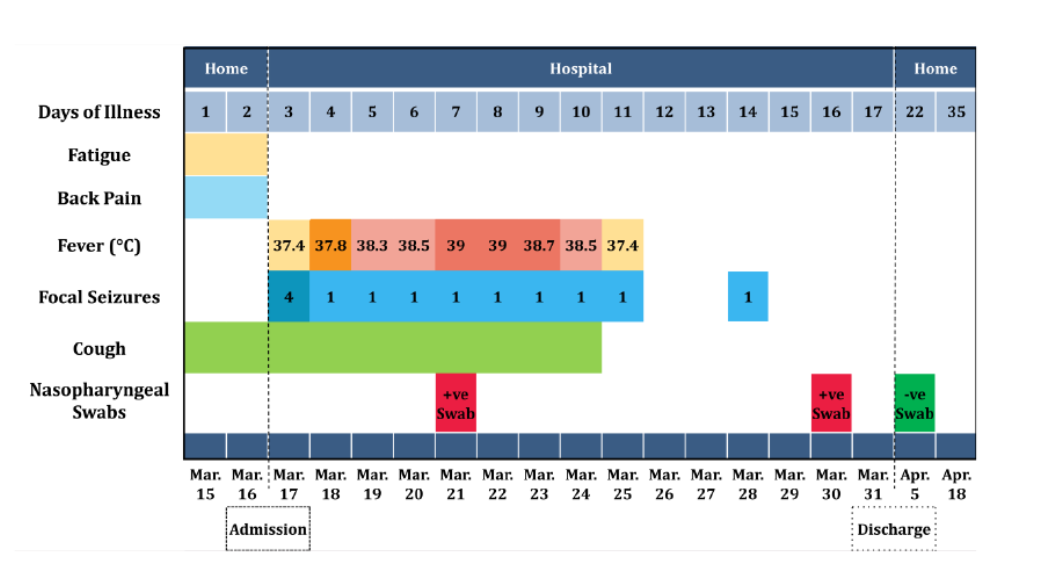
17 марта 2020 года в отделение неотложной помощи больницы Альтмюльфранкен Вайсенбург, Германия, поступила 73-летняя пациентка с жалобами на два отдельных утренних приступа болезненных мышечных спазмов, сопровождаемых сокращениями в левой руке и ноге. Каждый приступ продолжался в течение нескольких секунд, без связанных симптомов. Впоследствии пациентка пожаловалась на двухдневную слабость, легкий сухой кашель по ночам и боли в спине, в районе шеи и груди. Помимо хорошо контролируемой артериальной гипертензии, у пациентки не было других хронических заболеваний, анамнеза приступов и выраженных привычек. После комплексного обследования пациентка находилась в сознании и могла ориентироваться в пространстве без признаков неврологических расстройств или электрокардиографических отклонений. Основные жизненные показатели пациентки на тот момент: субфебрильная температура (37,4 °C), кровяное давление 177/84 мм рт. ст., насыщение кислородом 100%, ЧДД 15 вдохов в минуту и ЧСС 99 ударов в минуту. На этом этапе, в 0:12, у пациентки был зарегистрирован схожий приступ судорог, продолжавшийся 15 секунд (Рисунок 1). Последующая консультация невролога позволила исключить менингит и инсульт, а в дифференциальном диагнозе начали рассматривать фокальную эпилепсию. Бесконтрастная краниальная компьютерная томография (КТ) показала умеренное расширение боковых желудочков с выраженными фиссурами и бороздами. Были отмечены рассеянные глубокие участки пониженной плотности с белым веществом (что может указывать на хроническую болезнь мелких сосудов). Мы не выявили зон обструктивного поражения. Кроме того, не было обнаружено признаков кровоизлияния в мозг, ишемии головного мозга или инфаркта. Результаты каротидной КТ-ангиографии показали присутствие в проксимальной левой внутренней каротиде бляшек с очаговым кальцинозом (немного стенозирующим). Магнитно-резонансная томография (МРТ) мозга показала расширение его желудочковой системы и выраженный Сильвиев водопровод. Измеренный угол мозолистого тела составил 66 градусов. Не было обнаружено видимого нарушения циркуляции спинномозговой жидкости (заключения указывают на гидроцефалию нормального давления). Были исключены диагнозы острой или подострой ишемии, инфаркта и внутричерепного кровоизлияния (Рисунки S1-3). Впоследствии пациентку перевели в инсультное отделение, где в 18:20 у нее был зарегистрирован очередной идентичный приступ, продолжавшийся 30 секунд.
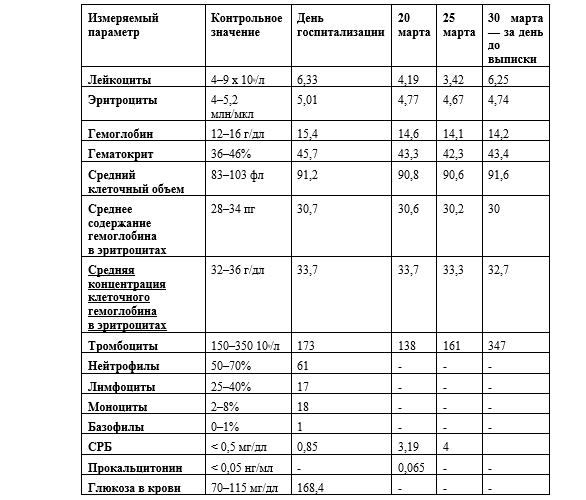
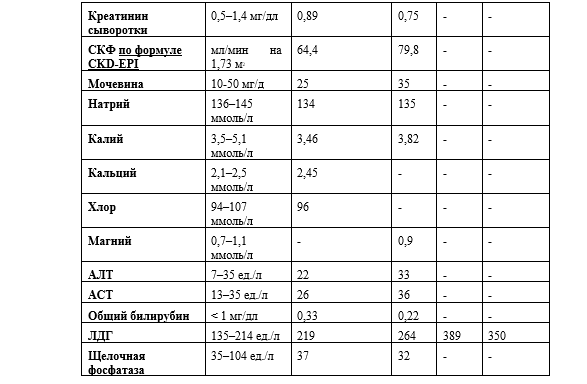
Лабораторные данные приводятся в Таблице 1.
18 марта температура начала подниматься и достигла 37,9 °C, а также появились жалобы на легкий сухой кашель по ночам. МРТ шейного отдела позвоночника показала диффузные дегенеративные изменения, сопровождаемые множественными выпячиваниями/протрузией дисков; эти изменения послужили причиной умеренно-тяжелого фораминального стеноза неврального канала в сегментах C4-5 и C5-6 слева, а также легкого фораминального стеноза в сегменте C4-5 справа. Выраженного спинального стеноза или признаков миелопатии выявлено не было. Вечером того же дня у пациентки случился очередной тонико-клонический припадок в левой руке, кисти и ноге, не сопровождающийся неврологическими расстройствами или потерей сознания.
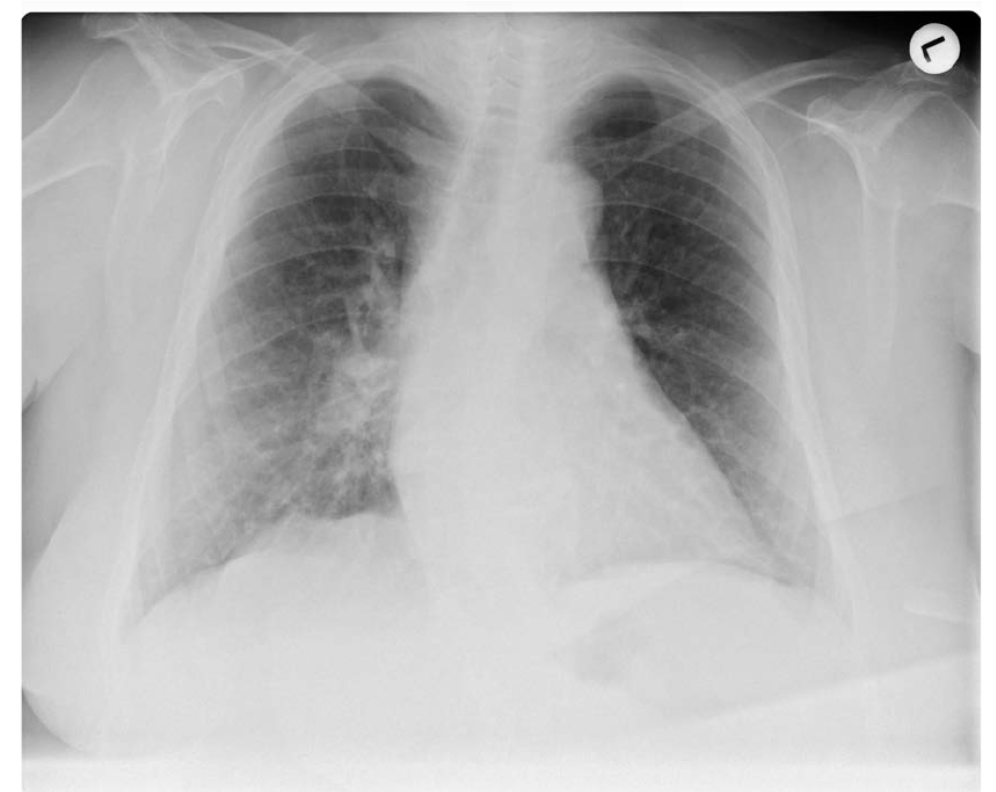
19 марта температура пациентки поднялась выше 38°C, были жалобы на легкий сухой кашель по ночам, а также случился очередной спазматический приступ, сопоставимый с предыдущими. Образец спинномозговой жидкости был чистым, с немного повышенным содержанием лейкоцитов (0,5 на кубический миллиметр); уровень магния был в норме. Был собран посев крови, который оказался стерильным. Была проведена электроэнцефалография (ЭЭГ), результаты которой были в норме. Аутоимунное тестирование, в рамках которого проводился анализ антиядерных антител, антинейтрофильных цитоплазматических антител, цитоплазматических АНЦА и перинуклеарных АНЦА, дало отрицательные результаты. Ультразвуковая визуализация брюшной полости показала холецистолитиаз, но результаты ультразвука таза были в норме. Эхокардиография позволила выявить легкую форму гипертрофии левого желудочка, а дуплексное сканирование сонной артерии — легкий каротидный стеноз. Рентген грудной клетки показал двустороннее увеличение межуточных точек с подозрением на проникновение инфильтрата в правой средней и нижней долях (Рисунок 2). Пациентке было назначено три дозы магния в дозировке 400 мг, продолжился прием леветирацетама в дозировке 1000 мг, а также был добавлен лакозамид 50 мг и клобазам 10 мг два раза в день.
20 марта у пациентки развился заметный кашель, поднялась температура (38–38,5 °C) и произошел еще один схожий спазматический приступ. Помимо этого, было отмечено увеличение реактивного C-протеина, поэтому был взят мазок из носоглотки. На следующий день были получены положительные результаты мазка на SARS-CoV-2.
С 22 по 25 марта у пациентки постоянно поддерживалась высокая температура (38–39 °C), был сильный кашель и один спазматический приступ в день. Мышечный спазм, который пациентка описывала как чрезвычайно болезненный, оставался одной из основных ее жалоб. Более того, она старалась не вставать и не ходить, так как боялась, что спазм повторится снова. Помимо режима приема противоэпилептических средств, пациентка проходила симптоматическое лечение раствором хлорида натрия, парацетамолом, амброксолом, ацетилцистеином и метамизолом.
С 26 по 30 марта все симптомы заметно смягчились, а пациентка начала восстанавливать подвижность. Однако 28 марта у нее был снова зарегистрирован похожий спазм, а 30 марта мазок все еще был положительным. После этого, 31 марта, пациентка была выписана и отправлена домой на самоизоляцию. 5 апреля ей в домашних условиях сделали мазок из носоглотки, и результаты были отрицательными. При последующем наблюдении (18 апреля) пациентка не жаловалась на новые приступы.
Обсуждение
В этом отчете рассматриваются результаты клинических, радиологических и лабораторных заключений в связи с первым случаем SARS-CoV-2, сопровождаемого фокальной эпилепсией. Неврологические осложнения в центральной (ЦНС) и периферической (ПНС) нервной системенередко сопровождают инфекцию коронавируса [7,10]. В предыдущих отчетах было подтверждено, что SARS-CoV может выявляться при аутопсиях в спинномозговой жидкости [11,12] и головном мозге [13].
Недавние исследования показали наличие связи между инфекцией SARS-CoV-2 и неврологическими нарушениями, такими как тошнота, рвота, головная боль, энцефалит, острые цереброваскулярные заболевания, атаксия, снижение уровня сознания, приступы и синдром Гийена-Барре [7,14,15]. Стоит заметить, что недавнее исследование показало: неврологические нарушения возникали на раннем этапе развития инфекции, в среднем в течение 24–48 часов [7]. Примечательно, что нарушения дыхания [] у некоторых инфицированных могут быть частично связаны с нейроинвазивностью SARS-CoV-28. Пациенты с тяжелыми случаями SARS-CoV-2 могут иметь признаки гипоксии, метаболического и электролитного дисбаланса, а также полиорганной недостаточности3. Таким образом, ожидается, что у этих пациентов впоследствии могут развиваться клинические или субклинические приступы и эпилептические состояния16. Именно поэтому настолько важно обеспечить непрерывную ЭЭГ для наблюдения за пациентами в критическом состоянии, чтобы избежать запоздалой диагностики приступов.
Mao и соавторы установили, что у 36,4% пациентов с SARS-CoV-2 наблюдались проявления неврологических нарушений. Они также выяснили, что, в сравнении с пациентами с умеренной инфекцией, у пациентов с тяжелой инфекцией более высока вероятность развития неврологических нарушений, особенно острых цереброваскулярных заболеваний, нарушений сознания и травм скелетных мышц [7]. Помимо этого, недавний отчет из Ирана обнаружил случай генерализованных судорог, сопровождающих инфекцию SARS-CoV-217.
Действительно, ангиотензинпревращающий фермент 2 (ACE2), известный как функциональный рецептор SARS-CoV-2, присутствует во множестве органов человека, включая нервную систему, скелетные мышцы и кишечный тракт [18]. Этот факт может объяснить то, как SARS-CoV-2 получает доступ к тканям головного мозга и приводит к нейрональному повреждению [19]. Zayet и соавторыпредположили, что вирусная нагрузка может соотноситься с неврологическими характеристик [ами, так как вирусная нагрузка двух пациентов с энцефалитом была выше, чем в случаях без неврологических характеристик20.
Нейроинвазивный потенциал SARS-CoV-2 могут объяснить и несколько других теорий.
Во-первых, SARS-CoV-2 может проникать в ЦНС через гематогенный или ретроградный нейрональный путь, как и другие вирусы — возбудители инфекций дыхательных путей. Гематогенный путь подразумевает проникновение вируса в ЦНС через влияние на эндотелиоциты гематоэнцефалического барьера или инфицирование эпителиоцитов хориоидных сплетений [21,22]. Способность вируса использовать ретроградный нейрональный путь через обонятельную луковицу, что приводит к воспалению и демиелинизации, подтверждается тем фактом, что у некоторых зараженных SARS-CoV-2 наблюдаются синусит и нарушение обоняния [23].
Во-вторых, производимые SARS-CoV-2 токсины и выделяемые мозгом воспалительные цитокины [24] могут вызвать каскад воспалительных реакций, ведущих к гипервозбудимости нейронов за счет активации глутаматных рецепторов, что впоследствии приводит к острым приступам [25,26].
В-третьих, вызванная SARS-CoV-2 неблагоприятная иммунная реакция может стать причиной неврологических нарушений [7]. Авторы наблюдали у пациентов с неврологическими симптомами пониженное содержание лимфоцитов по сравнению с пациентами без таких симптомов. Также было показано, что люди с тяжелой формой инфекции имели более высокую концентрацию D-димера, чем пациенты, переносившие заболевание не в тяжелой форме. Таким образом, у пациентов с тяжелой формой инфекции выше вероятность развития цереброваскулярных нарушений [7].
Специалисты в области здравоохранения все еще продолжают узнавать о новых результатах клинических исследований, связанных с SARS-CoV-2. Тот факт, что в текущем случае потенциальные симптомы SARS-CoV-2 проявились на четвертый день после госпитализации, может объяснить задержку во взятии мазка из носоглотки и подчеркнуть важность рассмотрения нарушений в нервной системе на более раннем этапе.
Важно отметить, что мы не проводили ПЦР-диагностику спинномозговой жидкости ввиду недостаточного понимания нейроинвазивного потенциала SARS-CoV-2 на ранней стадии пандемии, как и в предыдущих исследованиях [7,27,28]. Однако результаты других исследований могут подтвердить связь между SARS-CoV-2, его нейроинвазивным потенциалом и наблюдаемыми нами проявлениями.
Выводы
Неврологические проявления при заражении SARS-CoV-2 нередки и могут регистрироваться на ранних стадиях заболевания. Поэтому лечащие врачи должны рассматривать SARS-CoV-2 в рамках дифференциального диагноза, что позволит избежать задержки или ошибки в его постановке, а также предотвратить распространение заболевания
Условные обозначения к рисункам
Рисунок 1. Симптомы и максимальные значения температуры тела по дням заболевания и в день госпитализации, с 15 марта по 18 апреля 2020 года
Рисунок 2. Заднепередняя рентгенограмма органов грудной клетки, 19 марта 2020 года (третий день после госпитализации)
Список благодарностей
Нет.
Финансирование
Нет.
Конфликт интересов
У авторов нет конфликта интересов.
Справочные материалы
- Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. The Lancet. 2020;395(10223):497-506.
- Boëlle PY, Ansart S, Cori A, Valleron AJ. Transmission parameters of the A/H1N1 (2009) influenza virus pandemic: a review. Influenza and other respiratory viruses. 2011;5(5):306-316.
- Lu R, Zhao X, Li J, et al. Genomic characterisation and epidemiology of 2019 novel coronavirus: implications for virus origins and receptor binding. The Lancet. 2020;395(10224):565-574.
- Chan JF-W, Yuan S, Kok K-H, et al. A familial cluster of pneumonia associated with the 2019 novel coronavirus indicating person-to-person transmission: a study of a family cluster. The Lancet. 2020;395(10223):514-523.
- Morra ME, Van Thanh L, Kamel MG, et al. Clinical outcomes of current medical approaches for Middle East respiratory syndrome: A systematic review and meta‐analysis. Reviews in medical virology. 2018;28(3):e1977.
- Li X, Zai J, Zhao Q, et al. Evolutionary history, potential intermediate animal host, and cross‐species analyses of SARS‐CoV‐2. Journal of medical virology.
- Mao L, Jin H, Wang M, et al. Neurologic Manifestations of Hospitalized Patients With Coronavirus Disease 2019 in Wuhan, China. JAMA neurology.
- Li YC, Bai WZ, Hashikawa T. The neuroinvasive potential of SARS‐CoV2 may be at least partially responsible for the respiratory failure of COVID‐19 patients. J Med Virol. 2020.
- Yashavantha Rao H, Jayabaskaran C. The emergence of a novel coronavirus (SARS‐CoV‐2) disease and their neuroinvasive propensity may affect in COVID‐19 patients. Journal of Medical Virology. 2020.
- Dubé M, Le Coupanec A, Wong AH, Rini JM, Desforges M, Talbot PJ. Axonal transport enables neuron-to-neuron propagation of human coronavirus OC43. J Virol. 2018;92(17):e00404-00418.
- Arabi YM, Balkhy HH, Hayden FG, et al. Middle East respiratory syndrome. New Engl J Med. 2017;376(6):584-594.
- Desforges M, Favreau DJ, Brison É, et al. Human Coronaviruses: Respiratory pathogens revisited as infectious neuroinvasive, neurotropic, and neurovirulent agents. 2013.
- Gu J, Gong E, Zhang B, et al. Multiple organ infection and the pathogenesis of SARS. The Journal of experimental medicine. 2005;202(3):415-424.
- Kim J-E, Heo J-H, Kim H-o, et al. Neurological complications during treatment of Middle East respiratory syndrome. Journal of Clinical Neurology. 2017;13(3):227-233.
- Sharma K, Tengsupakul S, Sanchez O, Phaltas R, Maertens P. Guillain–Barré syndrome with unilateral peripheral facial and bulbar palsy in a child: A case report. SAGE open medical case reports. 2019;7:2050313X19838750.
- Miró JM, de Terán FD, Singer PA, Prior MA-A. Emergency electroencephalogram: Usefulness in the diagnosis of nonconvulsive status epilepticus by the on-call neurologist. Neurología (English Edition). 2018;33(2):71-77.
- Karimi N, Sharifi Razavi A, Rouhani N. Frequent Convulsive Seizures in an Adult Patient with COVID-19: A Case Report. Iranian Red Crescent Medical Journal. (In Press).
- Hussain M, Jabeen N, Raza F, et al. Structural variations in human ACE2 may influence its binding with SARS‐CoV‐2 spike protein. Journal of medical virology. 2020.
- Baig AM, Khaleeq A, Ali U, Syeda H. Evidence of the COVID-19 virus targeting the CNS: tissue distribution, host–virus interaction, and proposed neurotropic mechanisms. ACS chemical neuroscience. 2020;11(7):995-998.
- Zayet S, Abdallah YB, Royer PY, Toko‐Tchiundzie L, Gendrin V, Klopfenstein T. Encephalopathy in patients with COVID‐19:‘Causality or coincidence?’. Journal of Medical Virology.
- Paniz‐Mondolfi A, Bryce C, Grimes Z, et al. Central Nervous System Involvement by Severe Acute Respiratory Syndrome Coronavirus‐2 (SARS‐CoV‐2). Journal of medical virology. 2020.
- Desforges M, Le Coupanec A, Dubeau P, et al. Human Coronaviruses and Other Respiratory Viruses: Underestimated Opportunistic Pathogens of the Central Nervous System?Viruses. 2020;12(1):14.
- Bohmwald K, Galvez N, Ríos M, Kalergis AM. Neurologic alterations due to respiratory virus infections. Front Cell Neurosci. 2018;12:386.
- Libbey JE, Fujinami RS. Neurotropic viral infections leading to epilepsy: focus on Theiler’s murine encephalomyelitis virus. Future Virol. 2011;6(11):1339-1350.
- Singhi P. Infectious causes of seizures and epilepsy in the developing world. Dev Med Child Neurol. 2011;53(7):600-609.
- Libbey JE, Kirkman NJ, Smith MC, et al. Seizures following picornavirus infection. Epilepsia. 2008;49(6):1066-1074.
- Zhao H, Shen D, Zhou H, Liu J, Chen S. Guillain-Barré syndrome associated with SARS-CoV-2 infection: causality or coincidence?The Lancet Neurology. 2020;19(5):383-384.
- Yin R, Feng W, Wang T, et al. Concomitant neurological symptoms observed in a patient diagnosed with coronavirus disease 2019. Journal of medical virology. 2020.
Таблица 1. Результаты клинических лабораторных исследований пациентки
Сокращения: СРБ = реактивный C-протеин, АСТ = аспартат-аминотрансфераза, СКФ = скорость клубочковой фильтрации, АЛТ = аланин-аминотрансфераза, ЛДГ = лактатдегидрогеназа.