Особенности патогенеза COVID-19 при иммунноопосредованных воспалительных заболеваниях. Серия случаев из Нью-Йорка

Оригинал: The New England Journal of Medicine
Авторы: Rebecca Haberman, M.D. et al.
Опубликовано: 29 апреля 2020, The New England Journal of Medicine
Перевод: Карпова Наталья, Фонд профилактики рака
Имеется недостаточно данных о Covid-19 у пациентов с иммуноопосредованными воспалительными заболеваниями, получавшими антицитокиновую биологическуюили иммуномодулирующую терапию, или их комбинацию на длительной основе. Продолжаются исследования по оценке эффективности противоревматической терапии (гидроксихлорохин [1]) и антицитокиновой терапии (ингибиторы интерлейкина-6 [2]) для улучшения исходов у пациентов с Covid-19. Причина их применения заключается в том, что плохие исходы заболевания, такие, как госпитализация, искусственная вентиляция легких или смерть, могут быть связаны с провоспалительным цитокиновым штормом [3,4].
В данной статье мы сообщаем о проспективной серии случаев, включающей пациентов с известными иммунноопосредованными воспалительными заболеваниями (ревматоидный артрит, псориатический артрит, анкилозирующий спондилит, псориаз, воспалительные заболевания кишечника или связанные с ними состояния), которые получали антицитокиновые биологические препараты, другую иммуномодулирующую терапию или их комбинацию при подтвержденном COVID-19 или обоснованном подозрении на развитие Covid-19 с симптомами. Пациенты с иммуноопосредованными воспалительными заболеваниями находились под наблюдением в Нью-Йоркском университете Langone Health в период с 3 марта по 3 апреля 2020 года (средняя длительность наблюдения, 16 дней от начала симптомов). Мы проанализировали демографические и клинические данные включенных пациентов и сравнили пациентов, которые были госпитализированы, с амбулаторными пациентами.
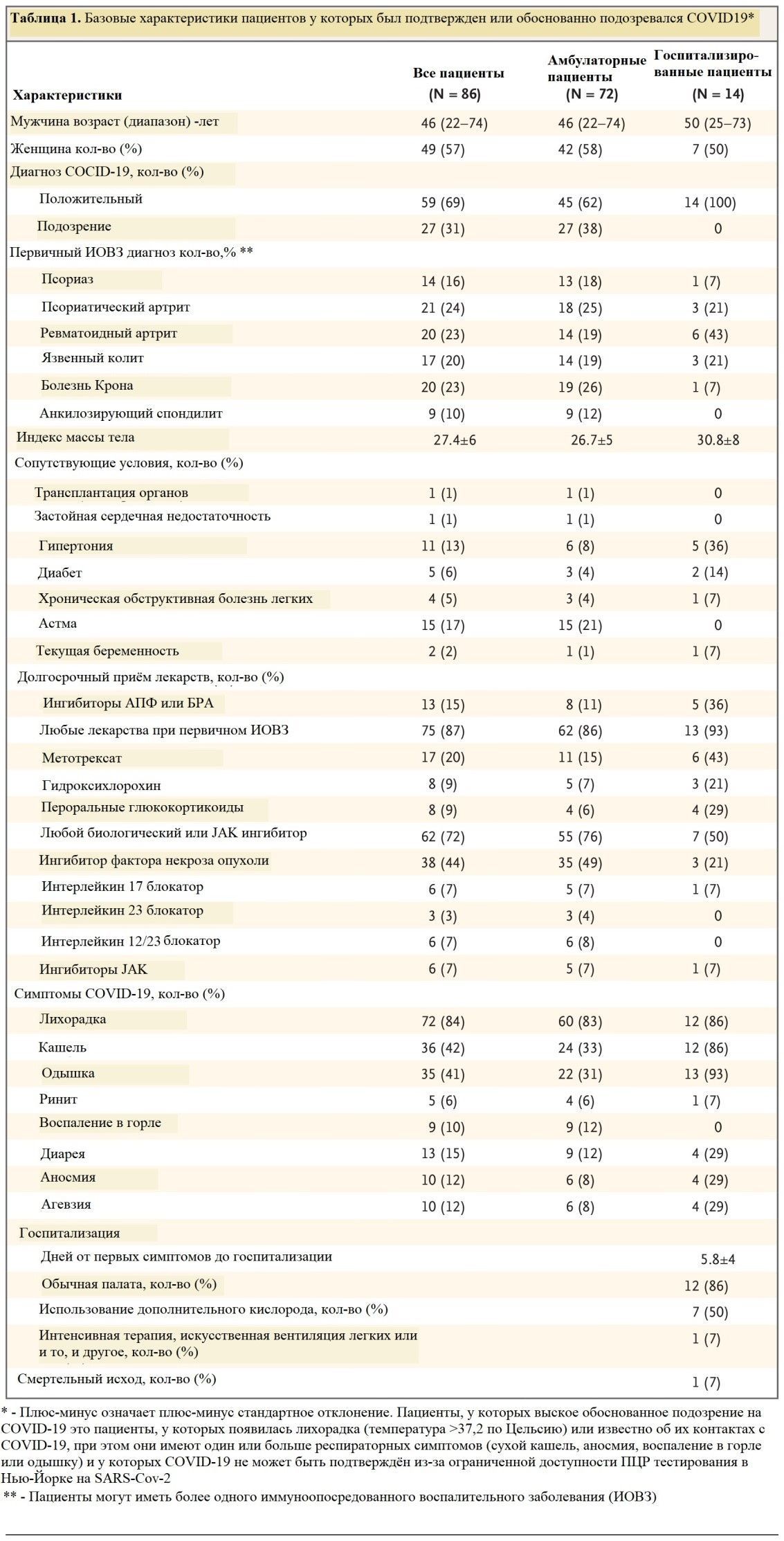
Мы выявили 86 пациентов с иммунноопосредованным воспалительным заболеванием, которые имели подтвержденную (59 пациентов), либо обоснованно подозреваемую с симптомами (27 пациентов) инфекцию Covid-19 (Таблица 1).Из этих пациентов 62 из 86 (72%) получали биологические препараты или ингибиторы JAK-киназы, а общая частота госпитализаций составила 16% (14 из 86 пациентов). Госпитализированные пациенты были старше амбулаторных больных. Распределение диагнозов иммуноопосредованных воспалительных заболеваний было сходным в амбулаторной и госпитализированной группах, однако у более высокого процента госпитализированных пациентов был ревматоидный артрит. По сравнению с амбулаторными пациентами у большего числа госпитализированных пациентов имелись сопутствующие заболевания: гипертония, диабет или хроническая обструктивная болезнь легких.
Процент пациентов, получавших биологические препараты или ингибиторы JAKбыл выше среди амбулаторных пациентов, чем среди госпитализированных пациентов (55 из 72 пациентов (76%) и 7 из 14 пациентов (50%) соответственно) (Табл.1), а общая частота госпитализации среди пациентов, получавших эти препараты в течение длительного времени, составила 11% (7 из 62 пациентов). Однако, даже после многофакторного анализа, применение пероральных глюкокортикоидов (у 4 из 14 госпитализированных пациентов (29%) и у 4 из 72 амбулаторных пациентов (6%), гидроксихлорохина (у 3 из 14 пациентов (21%) и 5 из 72 пациентов (7%) соответственно) и метотрексата (у 6 из 14 пациентов (43%) и 11 из 72 пациентов (15%) соответственно) было выше среди госпитализированных пациентов. Наблюдения проводились последовательно, при этом анализ был ограничен пациентами с подтвержденной инфекцией SARS-Cov-2 при тестировании полимеразной цепной реакции.
Из 14 госпитализированных пациентов с иммуноопосредованным воспалительным заболеванием 79% (11 из 14) были выписаны (средний срок пребывания - 5,6 дня), а 2 остаются госпитализированными по состоянию на 3 апреля. Из 2 пациентов с более тяжелой формой заболевания у одного из пациентов был выявлен повышенный уровень интерлейкина-6 и проводилась искусственная вентиляция легких при остром респираторном дистресс-синдроме, а другой пациент умер в отделении неотложной помощи; ни один пациент не получал биологическую терапию на длительной основе.
Хотя наш анализ ограничен по размеру выборки, данные проведенного исследования показывают частоту госпитализации среди пациентов с иммунноопосредованным воспалительным заболеванием, которая соответствовала таковой среди пациентов с Covid-19 в общей популяции в Нью-Йорке, сообщенной Департаментом здравоохранения и психической гигиены [5] (35 746 из 134 874 пациентов (26%). Эти результаты свидетельствуют о том, что исходное применение биологической терапии не связано с плохим исходом Covid-19.
Список литературы:
- Gautret P, Lagier J-C, Parola P, et al. Hydroxychloroquine and azithromycin as a treatment of COVID-19: results of an open-label non-randomized clinical trial. Int J Antimicrob Agents 2020 March 20 (Epub ahead of print).
- ClinicalTrials.gov. Evaluation of the efficacy and safety of sarilumab in hospitalized patients with COVID-19. 2020; clinicaltrials.gov.
- Wang D, Hu B, Hu C, et al. Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirus-infected pneumonia in Wuhan, China. JAMA 2020 February 7 (Epub ahead of print).
- Guan W, Ni Z, Hu Y, et al. Clinical characteristics of coronavirus disease 2019 in China. N Engl J Med 2020;382:1708-1720.
- NYC Department of Health and Mental Hygiene. COVID-19: data. 2020; .nyc.gov.