Коронавирусная инфекция 2019 (COVID‑19): вопросы, связанные с лечением ран и телемедицинскими услугами

Оригинал: Coronavirus disease 2019 (COVID-19): Issues related to wound care and telehealth management
Автор: Alisha Oropallo, MD, FACS
Опубликовано: UpToDate, декабрь 2020 г.
Перевод: Наталья Кириленкова, Фонд медицинских решений «Не напрасно!»
Редакция: Евгения Фрей, Фонд медицинских решений «Не напрасно!»
ВВЕДЕНИЕ
Хронические раны встречаются у 1–2 человек на 100 000 населения США [1]. Хронические язвы нижних конечностей преобладают у пациентов, страдающих сахарным диабетом, и особенно у лиц старше 65 лет [2, 3].
Хронические раны обычно связаны с теми же сопутствующими заболеваниями, которые увеличивают риск смерти от инфекции, вызванной вирусом SARS‑CoV‑2 [4, 5]. Коронавирусная инфекция 2019 (COVID‑19) высококонтагиозна, передается от человека к человеку и имеет относительно длительный инкубационный период (медиана — шесть дней) [6]. В инкубационном периоде бессимптомные носители могут инфицировать окружающих [6]. Таким образом, при уходе за ранами важно соблюдать меры предосторожности, чтобы снизить риск в этой уязвимой группе населения. Необходимо минимизировать возможный контакт с вирусом SARS‑CoV‑2, чтобы защитить как пациентов из группы высокого риска, так и медицинских работников.
Распространение COVID‑19 быстро достигло стадии пандемии, вызвав серьезные перебои в оказании медицинской помощи, включая уход за ранами [7-10]. Уход за ранами — это помощь первой необходимости, однако пандемия внесла свои изменения [11, 12]. Полное заживление перестало быть основной целью при уходе за ранами. Теперь главной задачей стало предотвращение серьезных раневых осложнений и, как следствие, минимизация госпитализаций и хирургических вмешательств.
Мы рассмотрели влияние COVID‑19 на лечение пациентов, которым требуется уход за ранами. Другие вопросы, касающиеся таких пациентов и относящиеся к COVID‑19, рассматриваются отдельно (см. «Coronavirus disease 2019 (COVID-19): Clinical features» и «Coronavirus disease 2019 (COVID-19): Diagnosis», «Coronavirus disease 2019 (COVID-19): Management in hospitalized adults», «Coronavirus disease 2019 (COVID-19): Infection control in health care and home settings», «Coronavirus disease 2019 (COVID-19): Hypercoagulability» и «Coronavirus disease 2019 (COVID-19): Cutaneous manifestations and issues related to dermatologic care»).
ГРУППА РИСКА
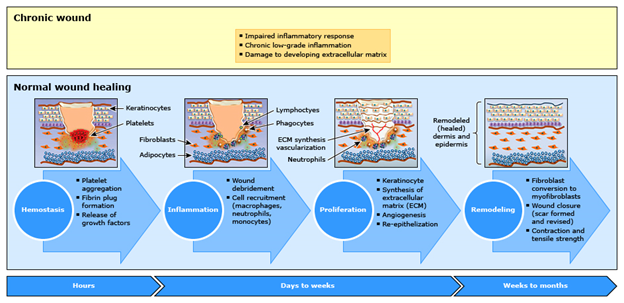
Рана — это нарушение нормальной структуры и функции кожи, которое может быть более глубоким и рассматривается как острое или хроническое. У лиц без факторов риска, осложняющих заживление, острые раны обычно проходят через упорядоченные фазы заживления и требуют только базового ухода. Однако у пациентов с факторами риска заживление ран может ухудшаться, поскольку нарушаются нормальные физиологические этапы заживления ран (воспалительная фаза, пролиферативная фаза и фаза ремоделирования) (рисунок 1).
Рисунок 1. Нормальный процесс заживления ран.
Типичные причины хронических ран: хроническая венозная недостаточность; индуцированная давлением травма кожи и повреждение мягких тканей; сахарный диабет; заболевания периферических артерий; злокачественные новообразования или облучение; инфекция области хирургического вмешательства; другие инфекции мягких тканей; травма; осложнение восстановительной операции с использованием лоскута; другие, менее частые причины (например, васкулопатия, гангренозная пиодермия), которые могут привести к изъязвлению).
ЗАЩИТА ПАЦИЕНТОВ
Риск COVID‑19 у пациентов с хроническими ранами. Незаживающая рана часто является следствием множества основных медицинских проблем. Большинство пациентов с хроническими ранами имеют несколько сопутствующих заболеваний, таких как диабет, артериальная гипертония и хроническая болезнь почек (см. «Coronavirus disease 2019 (COVID-19): Clinical features», раздел «Risk factors for severe illness»).
Из-за этих факторов многие пациенты с хроническими ранами имеют высокий риск осложнений и серьезных последствий COVID‑19 (таблица 1). Сахарный диабет, артериальная гипертония, сердечно-сосудистые заболевания, курение, хроническая обструктивная болезнь легких (ХОБЛ), злокачественные новообразования и хроническая болезнь почек — наиболее распространенные сопутствующие заболевания у пациентов, госпитализированных с COVID‑19, по данным систематического обзора и метаанализа [13]. В другом обзоре анализировались данные 1590 пациентов с лабораторно подтвержденным диагнозом COVID‑19, госпитализированных в 575 больниц материкового Китая. Риск тяжелых исходов COVID‑19 стратифицировали по числу и типу сопутствующих заболеваний [14]. У четверти пациентов была по крайней мере одна сопутствующая патология, и чуть менее 10 процентов имели два или более сопутствующих заболевания. У пациентов с ХОБЛ, сахарным диабетом, артериальной гипертонией и злокачественными новообразованиями риск достижения комбинированных конечных точек (госпитализация в отделение интенсивной терапии, инвазивная ИВЛ или летальный исход) был выше. В целом любая сопутствующая патология ухудшала клинические исходы. Большее количество сопутствующих заболеваний также коррелировало с худшими клиническими исходами [14].
[object Object] Сопутствующие заболевания, которые согласно классификации CDC считаются установленными или возможными факторами риска тяжелой формы COVID‑19.
Установленные факторы риска
- Злокачественные новообразования
- Хроническая болезнь почек
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Подавление иммунного ответа после трансплантации солидных органов
- Ожирение (индекс массы тела ≥ 30 кг/м²)
- Беременность
- Серьезные сердечно-сосудистые заболевания: сердечная недостаточность, ишемическая болезнь сердца, кардиомиопатии
- Серповидноклеточная анемия
- Курение
- Сахарный диабет 2 типа
Возможные факторы риска
- Бронхиальная астма (от средней до тяжелой)
- Цереброваскулярные заболевания
- Муковисцидоз
- Артериальная гипертония
- Нарушения иммунного ответа, вызванные трансплантацией кроветворных клеток, ВИЧ, приемом кортикостероидов или других иммунодепрессантов, а также другими иммунодефицитами
- Заболевания печени
- Неврологические заболевания (например, деменция)
- Избыточный вес (индекс массы тела ≥ 25, но < 30 кг/м²)
- Легочный фиброз (повреждение или рубцевание легочной ткани)
- Талассемия (тип заболевания крови)
- Сахарный диабет 1 типа
Эти сопутствующие заболевания связаны с тяжелой формой COVID‑19 у взрослых всех возрастов. Установленные факторы риска имеют более обширную доказательную базу, чем возможные факторы риска. Риск тяжелого течения COVID‑19 также повышается с возрастом. У детей сопутствующие заболевания тоже увеличивают риск тяжелой формы COVID‑19, но данных по этой теме недостаточно. Считается, что риск тяжелого течения COVID‑19 у детей могут увеличить следующие состояния: ожирение, множественные серьезные хронические заболевания, тяжелые генетические заболевания, тяжелые неврологические расстройства, наследственные метаболические нарушения, серповидноклеточная анемия, врожденные пороки сердца, диабет, хроническая болезнь почек, бронхиальная астма и другие хронические заболевания легких, иммуносупрессия вследствие злокачественных новообразований или лекарственных препаратов, ослабляющих иммунитет.
Из-за повышенного риска пациентам с хроническими ранами особенно важно избегать возможного контакта с коронавирусом. Возможно, что, помимо стандартных методов профилактики (в соответствии с предписаниями руководящих органов здравоохранения), потребуется уменьшить количество посещений, предназначенных для процедур по уходу за раной, и выбрать оптимальные условия для ухода (см. разделы «Частота посещений для ухода за ранами» и «Сортировка пациентов с ранами» ниже).
Риск передачи COVID‑19 от медсестер или врачей по-прежнему существует, но уход в домашних условиях с использованием средств индивидуальной защиты, вероятно, имеет более низкий риск по сравнению с уходом в медицинских учреждениях. Пациентам, которым требуется помощь в стационарных или амбулаторных условиях, следует надевать маску, закрывающую нос и рот. Если у них нет маски, ее необходимо предоставить (см. «Coronavirus disease 2019 (COVID-19): Infection control in health care and home settings»).
Риск хронических ран у пациентов с COVID‑19. Помимо традиционных факторов риска развития ран, инфекция SARS‑CoV‑2 связана с физиологическими изменениями, которые могут повлиять на заживление. Неизвестно, способствуют ли эти изменения развитию ран de novo или еще больше ухудшают заживление хронических ран у пациентов, инфицированных COVID‑19. Однако эти изменения могут увеличивать и без того повышенный риск травм кожи и мягких тканей, вызванных давлением, у пациентов с COVID‑19, которым требуется длительная госпитализация. Сообщалось о травмах, вызванных давлением на мягкие ткани в прон‑позиции, а также связанных с ношением лицевых масок [15–17].
Связанные с COVID‑19 сосудистые поражения кожи проявляются в виде фиолетовых пятен с «фарфороподобным» видом, ливедо, пурпуры (в т. ч. некротической), а также изменений, по виду напоминающих обморожения [18]. Патофизиология этих поражений неясна, но может включать нарушение иммунной регуляции, васкулит, тромбоз или неоангиогенез. Тяжелый COVID‑19 может сопровождаться особым типом микрососудистого повреждения, опосредованного активацией системы комплемента и связанным с этим прокоагулянтным состоянием. Кроме того, при подавлении активности ангиотензинпревращающего фермента 2 в сочетании с инфекцией SARS‑CoV‑2 происходит накопление ангиотензина II, что приводит к сужению сосудов и повышению их проницаемости [19]. Прямые тромбогенные эффекты также могут приводить к ишемии тканей [20]. Во время вспышки COVID‑19 в Ухане (Китай) сообщалось о клинических проявлениях ишемии нижних конечностей, таких как цианоз пальцев стопы, буллы (пузыри) и гангрена в сочетании с ДВС-синдромом [21]. При гистопатологическом исследовании образцов кожи и легочной ткани, взятых у пяти пациентов с дыхательной недостаточностью и пурпурной сыпью, в микроциркуляторном русле были выявлены значительные отложения C5b-9 (мембраноатакующий комплекс системы комплемента), C4d и MASP2 (маннансвязывающая лектин-ассоциированная сериновая протеаза 2) , что согласуется с устойчивой системной активацией системы комплемента по лектиновому и альтернативному путям [22]. Пурпурные поражения кожи также характеризовались слабовоспалительной тромбогенной васкулопатией с отложениями C5b-9 и C4d как в сильно пораженной, так и в нормальной коже. Повышенный риск тромбоэмболии легочной артерии и ампутаций на фоне артериального тромбоза, продемонстрированный в некоторых работах, свидетельствует в пользу гиперкоагуляции [23, 24]. Из-за высокой частоты тромбозов в сосудах различных органов пациенты с признаками гиперкоагуляции получают полную антикоагулянтую терапию.
С коронавирусной инфекцией связано множество других кожных повреждений/изъязвлений, которые могут быть как более распространенными (например, экзантема, везикулярные высыпания, крапивница, папуловезикулезные высыпания), так и очаговыми, преимущественно на коже конечностей (например, сетчатое ливедо, болезненные папулы, петехиальные поражения и ознобления) [25–29]. Некоторые из этих кожных поражений возникают до появления типичных симптомов COVID‑19 [27, 30]. Большинство кожных поражений исчезают спонтанно, и исследования не выявили корреляции между тяжестью COVID‑19 и заживлением [31, 32]. Однако общий иммунологический статус пациента может ухудшить заживление ран в зависимости от тяжести инфекции COVID‑19 (м. «Coronavirus disease 2019 (COVID-19): Cutaneous manifestations and issues related to dermatologic care»).
Защита медицинских работников.
Медицинские работники могут заразиться SARS‑CoV‑2 при контакте с пациентами, в том числе во время ухода за хроническими ранами [33]. Тестирование на COVID‑19 при повседневном уходе за ранами не применялось.
SARS-CoV-2 присутствует в каплях, выделяемых из дыхательных путей [34, 35]. Данные о наличии вируса в других биологических жидкостях и о связанных с этим рисках ограничены. SARS‑CoV‑2 был обнаружен в слюне и секретах слизистых оболочек, однако вирус не был идентифицирован в раневой ткани или раневом отделяемом [34, 36, 37].
Чтобы предотвратить передачу инфекции, медицинские работники, посещающие пациентов на дому, должны при входе в квартиру пациента надевать маску и перчатки. Политика больниц может различаться в разных системах здравоохранения. В условиях больницы следует соблюдать правила руководящих органов. Поскольку СИЗ стали более доступными, персонал обычно получает маски типа N95 [прим. редактора: в РФ респираторы класса FFP2-FFP3]. Во время нехватки средств при распределении СИЗ предпочтение отдавалось работникам стационаров, а не амбулаторному персоналу (включая персонал клиник по уходу за ранами).
Сортировка пациентов с ранами.
Раны можно лечить в разных условиях. Обычная модель предусматривает оказание помощи в специально отведенном месте с привлечением различных специалистов (например, в клинике по лечению ран). При хронических ранах нижних конечностей потребность в ампутациях уменьшается, если лечение проводят в специализированном центре [38–40]. Во время пандемии COVID‑19 стандартные принципы ухода за ранами серьезно изменились. Прекращение работы клиник по уходу за ранами, которые обычно тесно связаны с больницами, потребовало изменить систему оказания помощи по уходу за ранами. Так, поменялись цели ухода, и сам уход за ранами перенесли в другие условия, минимизирующие риск для пациентов (с упором на помощь в домашних условиях) [11, 12 ] (см. раздел «Цели лечения ран» ниже).
Перегрузка системы здравоохранения привела к необходимости использовать сортировку пациентов. Цель сортировки — оптимальное распределение ресурсов и преодоление трудностей (недостаток СИЗ и других расходных материалов, нехватка персонала) [41, 42]. Ниже кратко описаны полезные классификации ран и принципы, которые можно использовать для сортировки пациентов.
Полезные классификации
Язва, обусловленная синдромом диабетической стопы (а также раны в целом). Для ведения пациентов с синдромом диабетической стопы была предложена особая система сортировки [43]. С небольшими изменениями она применима и для сортировки пациентов с ранами различных этиологий и осложнениями [11]. Пациентов классифицируют по степени тяжести раны (критические, серьезные, сомнительные или стабильные; группы 1–4 с высоким и низким приоритетом соответственно) и определяют подходящее начальное место оказания помощи. Приоритет раны может увеличиваться или уменьшаться в зависимости от изменений состояния пациента. Раны с низким приоритетом можно лечить в домашних условиях, когда дополнительную поддержку пациенту оказывает на дому медсестра, а врач контролирует лечение с помощью телемедицины. Раны с высоким приоритетом потребуют дополнительного ухода, доступного в клинике или больнице (см. раздел «Оказание помощи по уходу за ранами» ниже).
Категории сортировки:
‒ Критический (приоритет 1). Пациенты с тяжелыми инфекциями (системные признаки инфекции: температура > 38 °C, тахикардия, тахипноэ, отклонение количества лейкоцитов от нормы или неудачная начальная терапия) и с некоторыми инфекциями умеренной степени тяжести (с системными признаками инфекционного процесса), газовой гангреной, сепсисом и острой ишемией, угрожающей потерей конечности, нуждаются в лечении в условиях стационара (степени тяжести инфекции согласно классификации Американского общества специалистов по инфекционным болезням, IDSA [44]).
‒ Серьезные (приоритет 2). Пациенты с инфекциями легкой степени тяжести и с некоторыми инфекциями умеренной степени тяжести (по классификации IDSA), в том числе с остеомиелитом, хронической ишемией конечностей, сухой гангреной, обострением язв стопы и острой диабетической остеоартропатией, должны получать помощь в амбулаторных условиях, хирургической клинике или клиниках подологии.
‒ Сомнительные (приоритет 3). Пациенты с язвами стопы, состояние которых улучшается, и неактивной диабетической остеоартропатией (без использования специальной ортопедической обуви) могут получать помощь в ортопедическом кабинете или дома под наблюдением с помощью телемедицины.
‒ Стабильные (приоритет 4). Пациенты с неосложненными варикозными язвами нижних конечностей, зажившими ранами стопы или зажившими ампутационными ранами, неактивной диабетической остеоартропатией (с использованием специальной ортопедической обуви) составляют 94 % пациентов с диабетом, имеющих раны. Этих пациентов можно лечить дома или с помощью телемедицины [43].
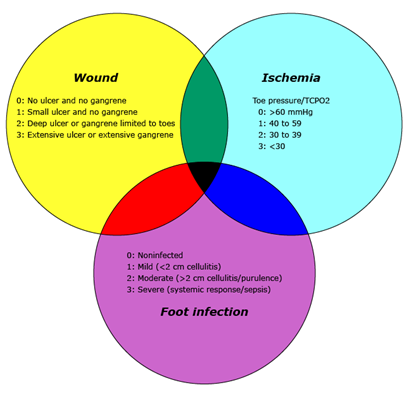
Возможная ишемия конечностей. Для стратификации риска и сортировки пациентов с ранами нижних конечностей и возможной ХИУПК (хроническая ишемия, угрожающая потерей конечности; см. рисунок 2) используют классификацию WIfI (Wound, Ischemia, foot Infection). Более высокая клиническая категория увеличивает риск ампутации. Наличие инфекции и высокий балл по шкале Wound (характеристика раны) — основные факторы, увеличивающие клиническую категорию и повышающие вероятность того, что пациенту потребуется лечение в стационаре.
‒ При низкой степени тяжести (клиническая стадия 1/очень низкий риск) показаны наблюдение и лечение с помощью телемедицины.
‒ При средней степени тяжести (стадия 2/низкий риск и в некоторых случаях стадия 3/умеренный риск) необходимо амбулаторное лечение (специализированный кабинет или центр лечения ран).
‒ Пациентам со стадией 3/умеренным риском и большинству пациентов с тяжелыми ранами (стадия 4/высокий риск) показано стационарное лечение, если это позволяют ресурсы больницы.
Рисунок 2. Патофизиологическая оценка хронических язв стопы
Схема иллюстрирует взаимодействие между основными факторами, способствующими некрозу ткани. Она подходит для любого пациента с хронической раной/некрозом ткани. Врач должен задаться вопросом: «Какие факторы являются основными в патофизиологии этой раны? Ишемия? Инфекция? Размер раны?». Ранняя оценка помогает определить начальную схему лечения. При этом важно регулярно проводить повторные оценки, поскольку раны динамичны, и соотношение факторов может измениться.
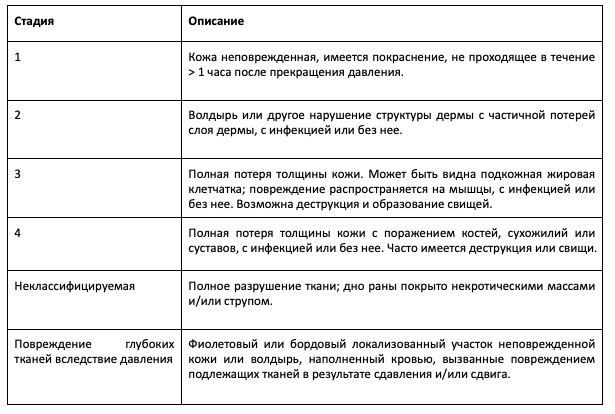
Повреждения кожи и мягких тканей, вызванные давлением. Консультативная группа NPIAP пока не дала официальных рекомендаций по сортировке пациентов с такими повреждениями [прим. редактора: Национальная консультативная группа по пролежням (NPIAP, The National Pressure Injury Advisory Panel) является руководящей профессиональной организацией США по лечению повреждений кожи и мягких тканей, вызванных давлением]. Классификация пролежней по NPIAP представлена в таблице 2. Пациенты с инфицированным повреждением кожи или мягких тканей получают приоритет 1 (как описано для язв диабетической стопы выше).
Таблица 2. Стадии повреждений кожи и мягких тканей, вызванных давлением
Содействие домашнему уходу.
Чтобы снизить риск передачи COVID‑19 и использовать все возможности для лечения пациентов, следует поощрять оказание медицинской помощи на дому [11]. Многие государственные медицинские центры США расширили доступ к своим услугам с помощью телемедицины [45]. Ожидается, что частные организации последуют их примеру.
Пересмотрено определение термина «пациенты, которым не рекомендуется выходить из дома» [46]. Теперь к этой группе относятся пациенты с подтвержденным или подозреваемым COVID‑19, а также пациенты, состояние здоровья которых таково, что для них выход из дома значительно увеличивает риск заражения COVID‑19 (по решению врача). Большинство пациентов с хроническими ранами попадают в эту категорию.
Телемедицина делает консультации по лечению ран доступными для пациентов, находящихся в стационаре, а также в отделениях неотложной помощи или в учреждениях для пациентов, нуждающихся в постоянном уходе. Кроме того, телемедицина позволяет врачу «увидеть» рану в тот момент, когда медсестра обрабатывает ее у пациента на дому. Это дает врачу возможность точнее оценить особенности раны.
Следует учесть, что юридические аспекты телемедицинских консультаций (в том числе использование соответствующего программного обеспечения) зависят от системы здравоохранения [47, 50]. В некоторых странах требования к лицензированию определенных групп медицинских работников во время пандемии COVID‑19 были изменены [48, 49].
УХОД ЗА РАНАМИ ИМЕЕТ ВАЖНЕЙШЕЕ ЗНАЧЕНИЕ
Некоторые ошибочно считают уход за раной второстепенной процедурой. Однако без надлежащей помощи пациенты с хроническими ранами подвержены развитию инфекции, что увеличивает риск осложнений на конечности, угрожает потерей конечностей и повышает риск летального исхода [39, 43, 51, 52]. Кроме того, недостаточно частая хирургическая обработка раны увеличивает время ее заживления, что в итоге требует дополнительных ресурсов. Также состояние раны может ухудшаться в случаях, когда пораженная конечность не получает адекватной разгрузки (например, язвы, обусловленные синдромом диабетической стопы), или же при отсутствии компрессионного лечения (например, хронические венозные язвы) [11].
Цели ухода за раной.
Для пациентов с некритическими ранами (например, стабильная язва, сухой струп) общая цель лечения во время пандемии — обеспечить необходимый уход за раной, который предотвратит ухудшение ее состояния, и при этом минимизировать контакты с медицинским персоналом для профилактики инфицирования SARS‑CoV‑2. Необходимо признать, что целью лечения не обязательно будет полное заживление раны (хотя это и может произойти).
Частота посещений для ухода за ранами.
Более редкие посещения центров и клиник по уходу за ранами, а также уменьшение частоты домашних посещений снижают риск инфицирования SARS‑CoV‑2 для пациента. Однако важно, чтобы частота посещений и уровень ухода не опускались ниже минимума, необходимого для заживления раны или по крайней мере для профилактики ее ухудшения. Оптимальная частота посещений зависит от типа раны.
В большом обзоре с участием 115 клиник и 17 849 пациентов было проанализировано 39 750 ран [53]. Обусловленные синдромом диабетической стопы язвы, которые в течение 4 недель наблюдали 7,5 раз или чаще, заживали быстрее, чем раны, которые наблюдали раз в две недели или реже. Более частые посещения позволили клиницистам выявить проблемы, которые ухудшают заживление ран. К таким проблемам относятся, в частности, несоблюдение пациентом режима лечения и факторы, которые мешают пациенту следовать рекомендациям; ранние признаки инфекции; неправильное оказание медицинской помощи на дому; необходимость хирургической обработки раны. Более активное взаимодействие с пациентами также уменьшило социальную изоляцию, что положительно сказалось на пациентах. Авторы рекомендуют осматривать пациентов не реже одного раза в две недели, желательно чаще [53]. Другое исследование показало аналогичные результаты: обусловленные синдромом диабетической стопы язвы и венозные язвы нижних конечностей при еженедельных визитах заживали в среднем в два раза быстрее, чем при визитах раз в две недели [54]. Другое исследование предложило еще более частую санацию раны. В обзоре, включавшем более 150 000 ран любой этиологии, раны, обрабатываемые не менее 1 раза в неделю, заживали быстрее, чем раны, обрабатываемые каждые 1–2 недели или реже, чем раз в 2 недели [55]. Например, среднее время заживления для язв, обусловленных синдромом диабетической стопы, при еженедельной или более частой хирургической обработке составляло 21 день по сравнению с 64 и 76 днями при обработке раз в 1–2 недели, раз в две недели или реже.
Ухудшение состояния раны и необходимость повторной оценки или вмешательства определяют врач или медсестра на основании следующих критериев:
‒ увеличение объема некротической ткани;
‒ появление любых признаков инфекции;
‒ несвоевременное проявление признаков заживления;
‒ чрезмерный объем фиброзной ткани, требующий первичной хирургической обработки раны.
Повязки/дополнительные процедуры.
Можно следовать стандартным процедурам по уходу за раной. Однако запасы перевязочных материалов, ортопедических изделий и других вспомогательных средств могут стать ограниченными, что потребует изменения методов ухода или обращения к другим поставщикам (в частности, отечественным). Дополнительные процедуры, такие как гипербарическая оксигенация или терапия отрицательным давлением, назначают по стандартным показаниям и при условии, что соответствующие процедуры доступны. При проведении гипербарической оксигенации необходимо следовать рекомендациям, которые определяют приоритетные категории пациентов и порядок тестирования на COVID‑19 (см. раздел «Хирургические манипуляции» ниже).
Инфекция.
Риск инфицирования особенно высок для пациентов с определенными типами ран. В одном обзоре частота инфицирования во время курса лечения среди пациентов с язвами, обусловленными синдромом диабетической стопы, составила более 50 % [57]. Инфекция требует дополнительных ресурсов, увеличивает риск госпитализации и оперативного вмешательства, а также ампутации (в случае ран нижних конечностей, особенно ишемических ран) [58]. Хотя CDC рекомендует ограничить эмпирическое применение антибиотиков, при подобных легких инфекциях их стали назначать чаще. Тип антибиотиков не изменился: со спектром действия против грамположительных бактерий для ран, не связанных с диабетом, и с широким спектром действия для пациентов с диабетом (см. раздел «Сортировка пациентов с ранами» выше).
Хирургические манипуляции.
На ранних стадиях пандемии в США были изданы рекомендации, устанавливающие ограничения на плановые операции и процедуры [59]. Американская коллегия хирургов выпустила руководство, помогающее принимать решения о хирургических вмешательствах во время пандемии [60]. Процедуры подразделяются на три уровня:
Уровень 1. Отложить операцию или обратиться в центр амбулаторной хирургии.
Уровень 2. Если возможно, отложить операцию или обратиться в центр амбулаторной хирургии.
Уровень 3. Не откладывать операцию.
Цели хирургической сортировки по приоритету — свести к минимуму риск COVID‑19 для персонала и пациентов, сохранить основные ресурсы и оборудование для пациентов с COVID‑19 в тяжелом состоянии, сократить нагрузку на отделения интенсивной терапии и стационары, а также освободить персонал для перебазирования [11, 61]. Отдельные центры амбулаторной хирургии, которые не имеют прямого отношения к лечению пациентов с COVID‑19, могут предоставить альтернативные места для хирургической помощи. Не все пациенты смогут получить плановую хирургическую помощь сразу после того, как ограничения на нее будут ослаблены. Пациентам, состояние которых позволяет отложить операцию, придется еще некоторое время ждать хирургической помощи.
Перед плановыми операциями и другими процедурами, включая гипербарическую оксигенацию, пациентам необходимо пройти тестирование на COVID‑19. Протоколы различаются в зависимости от лечебного учреждения. В нашей больнице все пациенты, поступающие на плановую операцию, должны пройти тестирование на COVID‑19 за 72 часа до процедуры. Результаты теста должны быть отрицательными. Если результат положительный, пациент должен пройти повторное тестирование через две недели, после чего вопрос об операции рассматривают повторно.
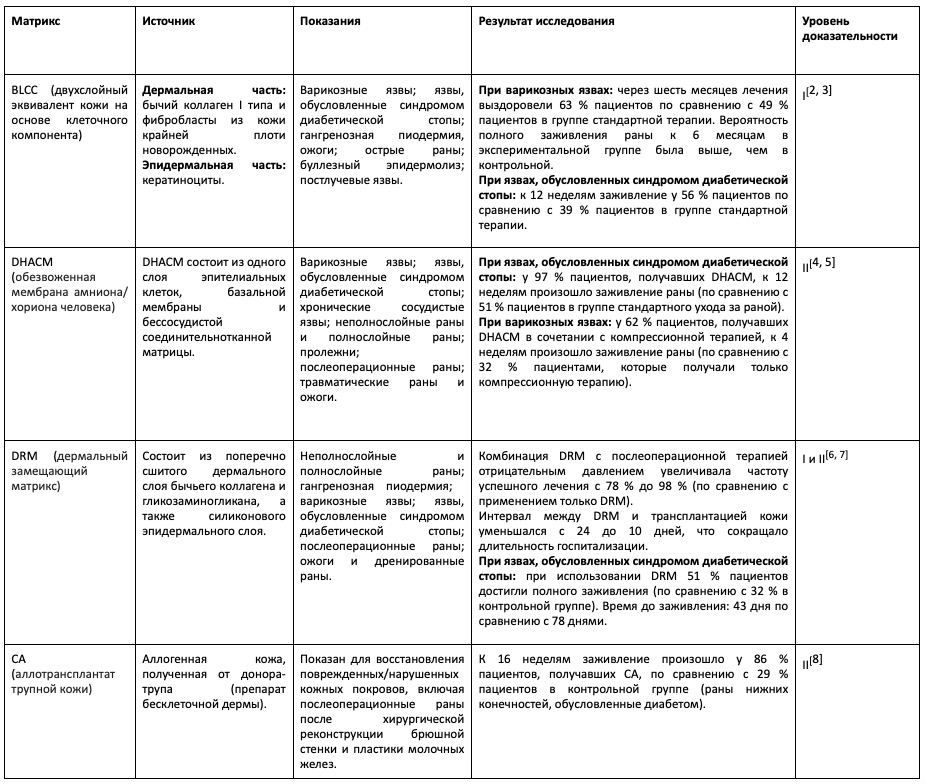
Пересадка кожи/эквиваленты кожи и безопасность. Есть много данных, демонстрирующих, что эквиваленты кожи эффективно ускоряют заживление ран по сравнению со стандартным уходом (влажные повязки) (таблица 3). Существует несколько типов эквивалентов кожи, некоторые из которых получают из донорских тканей (живых, умерших).
Таблица 3. Примеры эквивалентов кожи, показания к применению и результаты клинического исследования
Ссылки, использованные в таблице:
- Shahrokhi S, Arno A, Jeschke MG. The use of dermal substitutes in burn surgery: Acute phase. Wound Repair Regen 2014; 22:14.
- Veves A, Falanga V, Armstrong DG, et al. Graftskin, a human skin equivalent, is effective in the management of noninfected neuropathic diabetic foot ulcers: A prospective randomized multicenter clinical trial. Diabetes Care 2001; 24:290.
- Kirsner RS, Sabolinski ML, Parsons NB, et al. Comparative effectiveness of a bioengineered living cellular construct vs. a dehydrated human amniotic membrane allograft for the treatment of diabetic foot ulcers in a real world setting. Wound Repair Regen 2015; 23:737.
- Serena TE, Carter MJ, Le LT, et al. A multicenter, randomized, controlled clinical trial evaluating the use of dehydrated human amnion/chorion membrane allografts and multilayer compression therapy vs. multilayer compression therapy alone in the treatment of venous leg ulcers. Wound Repair Regen 2014; 22:688.
- Zelen CM, Serena TE, Gould L, et al. Treatment of chronic diabetic lower extremity ulcers with advanced therapies: A prospective, randomised, controlled, multi-centre comparative study examining clinical efficacy and cost. Int Wound J 2016; 13:272.
- Driver VR, Lavery LA, Reyzelman AM, et al. A clinical trial of Integra Template for diabetic foot ulcer treatment. Wound Repair Regen 2015; 23:891.
- Jeschke MG, Rose C, Angele P, et al. Development of new reconstructive techniques: Use of Integra in combination with fibrin glue and negative-pressure therapy for reconstruction of acute and chronic wounds. Plast Reconstr Surg 2004; 113:525.
- Brigido SA. The use of an acellular dermal regenerative tissue matrix in the treatment of lower extremity wounds: A prospective 16-week pilot study. Int Wound J 2006; 3:181.
Адаптировано из: Hughes OB, Rakosi A, Macquhae F, et al. A review of cellular and acellular matrix products: Indications, techniques, and outcomes. Plast Reconstr Surg 2016; 138:138S.
Возможность более активно использовать кожные эквиваленты ограничена. Большинство операций с использованием эквивалентов кожи выполняются в специализированных учреждениях. Во время пандемии COVID‑19 число плановых хирургических вмешательств сократилось. Как следствие, возможно уменьшение спроса на тканевые аллотрансплантаты. Так, в некоторых странах программы донорства тканей были приостановлены [62].
Единой практики, регулирующей скрининг доноров тканей на COVID‑19, пока нет [62]. Имеются данные о количестве жизнеспособных вирусных частиц в биологических жидкостях и различных тканях; нет данных о вирусемии в течение инкубационного периода, во время бессимптомной инфекции или после исчезновения симптомов. У пациентов с симптомами частота обнаружения вирусной нуклеиновой кислоты в крови составляет 1–15 % [63, 64]. Нет данных о том, что респираторные вирусы передаются через тканевые аллотрансплантаты; для вирусов SARS‑CoV и MERS‑CoV случаев передачи при трансплантации тканей зарегистрировано не было [65]. Донорскую ткань для кожных аллотрансплантатов подвергают децеллюляризации, и она становится неиммуногенной. Многие процессы обработки обладают противовирусными свойствами. Например, показано, что высокие дозы гамма-излучения инактивируют коронавирусы.
ОКАЗАНИЕ ПОМОЩИ ПО УХОДУ ЗА РАНАМИ
Пандемия COVID‑19 потребовала перестройки всех частей системы здравоохранения. Пришлось изменить не только место оказания помощи, но и сами цели лечения ран. Считается, что медицинская помощь в домашних условиях помогает снизить риск передачи COVID‑19 (см. выше раздел «Содействие домашнему уходу»).
Дистанционные медицинские услуги.
Для некоторых пациентов медицинскую помощь на дому можно организовать во время первичного контакта с врачом (личный визит или дистанционная консультация). Лечащий врач контролирует лечение пациента; медицинская сестра осуществляет уход на дому.
Обычно для того, чтобы принять решение об оказании помощи на дому, пациента должен осмотреть врач. До пандемии медицинскую помощь на дому оказывали ограниченной категории пациентов («пациенты, которым не рекомендуется выходить из дома»). Критерии для включения в эту категорию были следующими: боль, сильно ограничивающая подвижность; необходимость во вспомогательном устройстве для передвижения; угроза безопасности пациента из-за неустойчивой походки; ослабленный иммунный статус, вторичный по отношению к онкологическому заболеванию; открытая рана с риском инфицирования. Однако во время пандемии COVID‑19 большинство пациентов с ранами любого типа относятся к категории «пациентов, которым не рекомендуется выходить из дома» и, следовательно, удовлетворяют критериям для оказания медицинской помощи на дому. В некоторых случаях телемедицинских консультаций оказывается достаточно, но для большинства пациентов необходимо сочетать средства телемедицины и домашние визиты. В некоторых больницах телемедицинские консультации составляют до 30 % от всей клинической практики, включая лечение ран (см. раздел «Телемедицина» ниже).
Уход на дому включает также социальные услуги и физиотерапию. Некоторым пациентам социальные службы предоставляют питание. Цели квалифицированного медсестринского ухода на дому обычно включают оценку боли, наблюдение за нежелательными реакциями на лечение, а также информирование пациента о признаках и симптомах инфекции. В дополнение к типичным процедурам, которые выполняет на дому медсестра (забор крови для лабораторных исследований, посев из раны), посещающий врач может оказать расширенную помощь, которую обычно предоставляли в условиях клиники: санация раны, полная оценка васкуляризации и более сложный уход за раной (например, гипсование).
Дистанционные консультации по уходу за раной могут осуществляться на дому (самостоятельный уход, услуги медсестры) или в учреждении для пациентов, нуждающихся в постоянном уходе.
Самостоятельный уход. Самостоятельный уход приемлем, если пациент, его семья или другие помощники могут без каких-либо затруднений провести обработку и перевязку раны, и своевременно сообщить врачу о любых проблемах или осложнениях. Важное значение имеет обучение методам ухода за раной. Например, пациент или член семьи, ухаживающий за пациентом, обычно может сменить повязку на небольшой операционной ране, которая была инфицирована.
Посещения на дому. Для более сложных ран (например, если необходим тампонаж глубоких ран, терапия отрицательным давлением, компрессионная терапия) или в случаях, когда пациент или другие лица без профильного образования, осуществляющие уход, не могут или не хотят заниматься лечением раны, потребуется медицинская помощь на дому.
Лечебные учреждения для пациентов, нуждающихся в постоянном уходе. Чтобы свести к минимуму риск COVID‑19, в учреждениях такого типа (например, в домах престарелых или интернатах для инвалидов) были приняты серьезные меры изоляции. Все посещения обычно запрещены, в том числе посещения приходящих специалистов, осуществляющих уход за ранами. Персонал учреждений должен иметь соответствующие навыки и обеспечить уход за раной, который предотвратит ухудшение и развитие инфекции. Для консультаций по лечению ран, а также для заказа лекарственных средств и расходных материалов персонал может пользоваться средствами телемедицины (см. раздел «Телемедицина» ниже).
Амбулаторное лечение.
Когда посещения на дому невозможны или их недостаточно, показано амбулаторное лечение в центре лечения ран или в другом учреждении. Амбулаторный прием позволяет провести детальный осмотр и выполнить необходимые лабораторные исследования. В некоторых случаях может быть проведено неинвазивное исследование состояния сосудов (например, сфигмография, измерение лодыжечно‑плечевого индекса, дуплексное ультразвуковое исследование, исследования перфузии).
В нашем лечебном учреждении пациенты за 24 часа до визита проходят скрининг на наличие гриппоподобных симптомов. При входе в клинику оценивают состояние пациента (контроль основных показателей жизнедеятельности). Пациента может сопровождать только один человек. Все пациенты и сопровождающие ожидают приема снаружи клиники, чтобы избежать скопления людей в помещении. Согласно правилам, длительность приема следует максимально сократить.
Основные процедуры (хирургическая обработка раны, наложение кожных заменителей и другие) также могут выполняться в клинике. Чтобы снизить нагрузку на стационары, желательно расширить спектр амбулаторных процедур, включив в них, например, более обширную хирургическую обработку раны, малую ампутацию, дренирование абсцесса. Для этого потребуется соответствующее помещение, а также дополнительные лекарственные средства и расходные материалы.
Помимо возможности выполнить более обширную санацию раны, центр по лечению ран дает и другие преимущества, включая более доступную специализированную помощь (например, консультации специалистов по инфекционным заболеваниям, подологии, сосудистой хирургии). Как правило, в таком центре больше возможностей для ухода за раной, а также больше расходных материалов. Легче использовать другие методы лечения (например, гипербарическая оксигенация, терапия ран отрицательным давлением, компрессионная терапия, разгрузка конечности). Однако центры по уходу за ранами, расположенные при больницах, во время пандемии бывают недоступны; кроме того, уход в таких центрах может увеличить риск заражения COVID‑19. Стратегии снижения риска в амбулаторных условиях обсуждаются отдельно (см. «Coronavirus disease 2019 (COVID-19): Outpatient evaluation and management in adults»).
Стационарное лечение. Несмотря на то что при оказании неотложной помощи риск заражения COVID‑19 у пациентов с ранами повышается, госпитализация бывает неизбежной (например, при ранах с высоким приоритетом, согласно сортировке).
Состояния, при которых показана госпитализация:
‒ некоторые среднетяжелые и все тяжелые инфекции, синдром системной воспалительной реакции, сепсис;
‒ влажная или газовая гангрена;
‒ ишемия, угрожающая потерей конечности (обострение хронического заболевания).
В дополнение к обязательным мерам предосторожности, необходимым для предотвращения передачи SARS‑CoV‑2, уход за этими пациентами может быть изменен следующим образом:
‒ Хирургическую реваскуляризацию у пациентов с ранами нижних конечностей можно отложить до того момента, когда будет завершено лечение острой раны. Это возможно при условии, что у пациента нет инфекции, угрожающей потерей конечности (например, влажной гангрены), или острой ишемии конечности.
‒ При наличии раневой инфекции или флегмоны в сочетании с хронической венозной недостаточностью или лимфедемой могут быть начаты санация раны, компрессионная терапия и антимикробная терапия. Оценку состояния сосудов можно провести позднее, на этапе амбулаторного лечения.
‒ При локализованном остеомиелите приемлемым временным решением могут стать хирургическая обработка и антимикробная терапия, что позволяет отложить радикальное лечение.
Можно утверждать, что амбулаторный и/или домашний уход за раной начинается при выписке пациента. Подробные инструкции для последующего наблюдения предоставляются либо лично, либо с помощью средств телемедицины. Лечащий врач должен решить, можно ли отложить диагностические исследования, проводимые в стационаре (например, ультразвуковое исследование сосудов, компьютерную томографию, МР-ангиографию); решение принимают индивидуально. Диагностические исследования следует проводить только в том случае, если их результаты изменят тактику текущего лечения.
Основная цель — сократить продолжительность пребывания в стационаре, проведя только необходимые исследования и процедуры, и максимально ускорить выписку, заранее определив стратегию последующей амбулаторной или домашней помощи [11]. Необходимо наладить контакт с учреждениями, предоставляющими уход на дому, и обсудить вопросы, связанные с распределением персонала и поставкой расходных материалов.
ТЕЛЕМЕДИЦИНА
Главное условие для применения средств телемедицины — доступность для пациента через смартфон или компьютер. Можно использовать любое онлайн-приложение или сервис для компьютеров/смартфонов, а также телемедицинские платформы больниц. Средства телемедицины позволяют отслеживать основные показатели жизнедеятельности, проводить физикальный осмотр, а также оценивать размер и состояние раны.
Во время дистанционной консультации пациент может обсудить свое состояние с врачом или медсестрой и задать вопросы. Дистанционные консультации могут проводиться регулярно (например, раз в неделю), а при ухудшении состояния раны пациента направляют в клинику (алгоритм 1).
Типы телемедицинских услуг.
Выделяют три основных типа дистанционных услуг: дистанционный «визит», быстрая проверка и электронная консультация [50]. Форма телемедицинских услуг определяется доступностью провайдера услуг, учреждением по уходу на дому и возможностями пациента. Для пациентов с ранами наиболее полезными считаются дистанционные «визиты» [11].
Дистанционный «визит».
Общение с пациентом проходит в режиме реального времени с помощью аудио- и видеосвязи. Такой формат наиболее приближен к личному визиту. Пациенты, новые или постоянные, могут получать помощь в любом медицинском учреждении или дома.
Дистанционные быстрые проверки. Короткое взаимодействие с пациентом по телефону, с помощью изображений или видео, защищенных текстовых сообщений, электронной почты или портала для пациентов. Это позволяет избежать ненужных визитов к врачу.
Электронные консультации. Пациент может связаться с врачом через соответствующий онлайн-портал. Электронные консультации обычно доступны для пациентов, уже зарегистрированных в системе [50].
Эффективность. Многочисленные исследования показывают, что телемедицина эффективно улучшает исходы лечения ран, и большинство пациентов удовлетворены дистанционными услугами [66–69]. Телемедицина уже более двух десятилетий дает хорошие результаты для лечения пациентов с диабетом [70]. В метаанализе, включавшем два исследования, группу из 213 пациентов, получавших лечение с помощью телемедицины, сравнивали с группой из 301 пациента, которые получали классическую медицинскую помощь [66, 71, 72]. В системе телемедицины работала специально обученная медсестра, которая собирала данные и делала цифровые изображения раны. Собранные данные включали вопросы о качестве жизни (например, питание, подвижность и уровень боли), а также об удовлетворенности пациентов лечением. Затем информацию отправляли врачу для принятия решения. Полное заживление язвы (отношение шансов 0,86; 95 % ДИ 0,57–1,33), время заживления (43 дня против 45 дней) и частота ампутации (6,2 % против 7,7 %) были сравнимы в обеих группах. В группе телемедицины уровень смертности был значимо выше (4,1 % [8 из 193] по сравнению с 1,2 % [1 из 181]), без явных на то причин. Использование телемедицины не приводило к нежелательным явлениям. Исследования, включенные в систематический обзор, также показали, что дополнение амбулаторных визитов телемедицинскими консультациями увеличивает частоту полного заживления и скорость заживления язв, обусловленных синдромом диабетической стопы, а также снижает частоту ампутаций конечностей. В нескольких исследованиях сообщалось о высокой удовлетворенности пациентов телемедицинскими услугами [67–69].
Во многих странах телемедицина широко используется для обеспечения экономически эффективной и менее ресурсоемкой медицинской помощи. Впервые общие принципы организации телемедицинской помощи во время эпидемий были описаны в 2015 году [73]. Было показано, что телемедицина помогает в лечении пациентов, инфицированных вирусами SARS‑CoV и MERS‑CoV, а также вирусами Эбола и Зика [74, 75]. Во время пандемии COVID‑19 телемедицину стали активно использовать для снижения риска передачи вируса. Однако в большинстве стран отсутствует нормативная база для авторизации, интеграции и оплаты услуг. Мировое сообщество прилагает усилия, чтобы телемедицина широко использовалась как можно в большем количестве стран [73].
Проблемы и ограничения.
В ряде случаев применению телемедицины препятствуют технические ограничения. Так, качество изображений и скорость их передачи зависят от возможностей доступа в интернет (как со стороны врача, так и со стороны пациента). Некоторые пациенты не могут загрузить необходимые приложения на свои электронные устройства, поскольку объем памяти устройств недостаточен. Широкополосные каналы связи позволяют быстрее передавать видеоизображения и меньше «зависать». Низкое качество изображения затрудняет постановку диагноза.
Пациенты, которые не могут передавать изображения и данные через смартфон, могут общаться с медицинскими работниками через официальные каналы связи больницы или с помощью порталов для пациентов, если таковые имеются. Пациент может отправить фотографии по электронной почте или обсудить свои проблемы с врачом по телефону. При использовании электронной почты возможны задержки в передаче информации о здоровье пациента из-за шифрования данных.
ССЫЛКИ НА РУКОВОДСТВА
Ссылки на руководства, подготовленные при поддержке правительств или организаций в разных странах, даются отдельно (cм. «Society guideline links: Coronavirus disease 2019 (COVID-19) – International public health and government guidelines», «Society guideline links: Coronavirus disease 2019 (COVID-19) – Guidelines for specialty care» и «Society guideline links: Coronavirus disease 2019 (COVID-19) – Resources for patients»).
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ
UpToDate предлагает два типа материалов для пациентов: «Базовый уровень» и «Продвинутый уровень». Базовые материалы написаны простым языком и соответствуют уровню 5–6 классов школы. Они отвечают на 4–5 ключевых вопросов, которые могут возникнуть у пациента по поводу конкретного состояния. Эти статьи лучше всего подходят для пациентов, которым нужен общий обзор и которые предпочитают короткие, удобные для чтения материалы. Образовательные материалы продвинутого уровня длиннее, сложнее и детальнее. Эти статьи соответствуют уровню 10–12 классов школы и подходят для пациентов, которые хотят получить подробную информацию и знакомы с медицинской терминологией.
Ниже даны ссылки на материалы для пациентов, которые относятся к теме этой статьи. Мы рекомендуем вам распечатать их или отправить пациентам по электронной почте (вы можете найти материалы для пациентов и по другим темам, выполнив поиск по запросу «информация для пациентов» и добавив интересующие ключевые слова).
Базовые материалы: «Patient education: Coronavirus disease 2019 (COVID-19) overview (The Basics)», «Patient education: Coronavirus disease 2019 (COVID-19) and pregnancy (The Basics)» и «Patient education: Coronavirus disease 2019 (COVID-19) and children (The Basics)».
РЕЗЮМЕ И РЕКОМЕНДАЦИИ
Хронические раны широко распространены и часто связаны с сопутствующими заболеваниями (например, диабет, гипертония, ожирение, хроническая болезнь почек), которые увеличивают риск летального исхода при инфицировании SARS‑CoV‑2. При уходе за ранами важно соблюдать меры предосторожности, чтобы снизить риск в этой уязвимой группе населения. Риск передачи SARS‑CoV‑2 во время ухода в домашних условиях (при соблюдении всех мер предосторожности), вероятно, меньше, чем при уходе в медицинских учреждениях (см. раздел «Защита пациентов»).
Инфекция SARS‑CoV‑2 связана с физиологическими изменениями, которые могут повлиять на заживление ран. Неизвестно, способствуют ли эти изменения развитию ран de novo или еще больше ухудшают заживление хронических ран у инфицированных пациентов. У пациентов с COVID‑19 могут появиться сосудистые поражения кожи, которые, возможно, представляют собой последствия микроваскулярного повреждения. Госпитализированные пациенты с COVID‑19 имеют повышенный риск тромботических событий, включая артериальный тромбоз (см. раздел «Риск хронических ран у пациентов с COVID‑19»).
Своевременный уход за раной важен для предотвращения осложнений и сокращения времени заживления. Во время пандемии COVID‑19 стандартные принципы ухода за ранами серьезно изменились. С помощью сортировки можно определить, где именно следует оказывать помощь пациентам, которым требуется уход за раной. Основная цель лечения ран во время пандемии — обеспечить необходимый уход за раной, который предотвратит ухудшение ее состояния, и при этом минимизировать контакты пациентов и медицинского персонала для профилактики инфицирования SARS‑CoV‑2 (см. разделы «Сортировка пациентов с ранами» и «Цели ухода за раной» выше).
Для снижения риска передачи COVID‑19 необходимо поощрять уход за ранами в домашних условиях, а также более активно использовать средства телемедицины. Во время пандемии COVID‑19 большинство пациентов с ранами попадают в категорию «пациентов, которым не рекомендуется выходить из дома» и, следовательно, имеют право на уход за раной на дому независимо от типа раны. Дистанционную помощь по уходу за раной пациент может получать как на дому (во время самостоятельного ухода или домашних визитов), так и в учреждении для пациентов, нуждающихся в постоянном уходе (см. разделы «Содействие домашнему уходу» и «Дистанционные медицинские услуги» выше).
Форма телемедицинских услуг (дистанционный «визит», быстрая проверка, электронная консультация) определяется доступностью провайдера услуг, учреждением по уходу на дому и возможностями пациента. Для пациентов с ранами наиболее полезными считаются дистанционные «визиты». Многочисленные исследования показали, что телемедицина эффективно улучшает исходы лечения ран, и большинство пациентов удовлетворены дистанционными услугами. Во многих странах телемедицина широко используется для обеспечения экономически эффективной и менее ресурсоемкой медицинской помощи. Модель ухода за ранами с упором на дистанционное лечение, принятая во время пандемии, может быть полезна и в будущем (см. раздел «Телемедицина» выше).
Когда дистанционные «визиты» невозможны или их недостаточно (как при более сложных ранах), пациента необходимо осмотреть в кабинете врача или лечить в условиях стационара (например, при тяжелой инфекции или ишемии, угрожающей потерей конечности). Перед операцией пациенту может потребоваться обследование на наличие симптомов коронавирусной инфекции или тестирование на COVID‑19, в зависимости от места проведения процедуры и практики учреждения (см. раздел «Хирургические манипуляции» выше).
ССЫЛКИ
- Martinengo L, Olsson M, Bajpai R, et al. Prevalence of chronic wounds in the general population: systematic review and meta-analysis of observational studies. Ann Epidemiol 2019; 29:8.
- Hicks CW, Selvarajah S, Mathioudakis N, et al. Burden of Infected Diabetic Foot Ulcers on Hospital Admissions and Costs. Ann Vasc Surg 2016; 33:149.
- Nussbaum SR, Carter MJ, Fife CE, et al. An Economic Evaluation of the Impact, Cost, and Medicare Policy Implications of Chronic Nonhealing Wounds. Value Health 2018; 21:27.
- Zhou F, Yu T, Du R, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet 2020; 395:1054.
- Lu R, Zhao X, Li J, et al. Genomic characterisation and epidemiology of 2019 novel coronavirus: implications for virus origins and receptor binding. Lancet 2020; 395:565.
- Qian GQ, Yang NB, Ding F, et al. Epidemiologic and clinical characteristics of 91 hospitalized patients with COVID-19 in Zhejiang, China: a retrospective, multi-centre case series. QJM 2020; 113:474.
- WHO Timeline-COVID-19 https://www.who.int/news-room/detail/27-04-2020-who-timeline---covid-19 (Accessed on May 28, 2020).
- Coronavirus resource center https://coronavirus.jhu.edu/map.html (Accessed on May 28, 2020).
- Coronavirus resource center https://coronavirus.jhu.edu/ (Accessed on May 28, 2020).
- Coronavirus disease (COVID-19) outbreak situation. World Health Organization. Available at: www.who.int/emergencies/diseases/novel-coronavirus-2019. (Accessed on April 11, 2020).
- Rogers LC, Armstrong DG, Capotorto J, et al. Wound Center Without Walls: The New Model of Providing Care During the COVID-19 Pandemic. Wounds 2020.
- Prachand VN, Milner R, Angelos P, et al. Medically Necessary, Time-Sensitive Procedures: Scoring System to Ethically and Efficiently Manage Resource Scarcity and Provider Risk During the COVID-19 Pandemic. J Am Coll Surg 2020; 231:281.
- Emami A, Javanmardi F, Pirbonyeh N, Akbari A. Prevalence of Underlying Diseases in Hospitalized Patients with COVID-19: a Systematic Review and Meta-Analysis. Arch Acad Emerg Med 2020; 8:e35.
- Guan WJ, Liang WH, Zhao Y, et al. Comorbidity and its impact on 1590 patients with COVID-19 in China: a nationwide analysis. Eur Respir J 2020; 55.
- Tang J, Li B, Gong J, et al. Challenges in the management of critical ill COVID-19 patients with pressure ulcer. Int Wound J 2020.
- Zingarelli EM, Ghiglione M, Pesce M, et al. Facial Pressure Ulcers in a COVID-19 50-year-old Female Intubated Patient. Indian J Plast Surg 2020; 53:144.
- Gefen A, Ousey K. Update to device-related pressure ulcers: SECURE prevention. COVID-19, face masks and skin damage. J Wound Care 2020; 29:245.
- Bouaziz JD, Duong TA, Jachiet M, et al. Vascular skin symptoms in COVID-19: a French observational study. J Eur Acad Dermatol Venereol 2020; 34:e451.
- Vaduganathan M, Vardeny O, Michel T, et al. Renin-Angiotensin-Aldosterone System Inhibitors in Patients with Covid-19. N Engl J Med 2020; 382:1653.
- Wollina U, Karadağ AS, Rowland-Payne C, et al. Cutaneous signs in COVID-19 patients: A review. Dermatol Ther 2020; :e13549.
- Zhang Y, Cao W, Xiao M, et al. [Clinical and coagulation characteristics of 7 patients with critical COVID-2019 pneumonia and acro-ischemia]. Zhonghua Xue Ye Xue Za Zhi 2020; 41:E006.
- Magro C, Mulvey JJ, Berlin D, et al. Complement associated microvascular injury and thrombosis in the pathogenesis of severe COVID-19 infection: A report of five cases. Transl Res 2020; 220:1.
- Chen J, Wang X, Zhang S. Findings of acute pulmonary embolism in COVID-19 patients, Lanc Infect Dis, 2020.
- Zhang Y, Xiao M, Zhang S, et al. Coagulopathy and Antiphospholipid Antibodies in Patients with Covid-19. N Engl J Med 2020; 382:e38.
- Guarneri C, Rullo EV, Pavone P, et al. Silent COVID-19: what your skin can reveal. Lancet Infect Dis 2020.
- Henry D, Ackerman M, Sancelme E, et al. Urticarial eruption in COVID-19 infection. J Eur Acad Dermatol Venereol 2020; 34:e244.
- Young S, Fernandez AP. Skin manifestations of COVID-19. Cleve Clin J Med 2020.
- Tang K, Wang Y, Zhang H, et al. Cutaneous manifestations of the Coronavirus Disease 2019 (COVID-19): A brief review. Dermatol Ther 2020; 33:e13528.
- Skroza N, Bernardini N, Balduzzi V, et al. A late-onset widespread skin rash in a previous COVID-19-infected patient: viral or multidrug effect? J Eur Acad Dermatol Venereol 2020; 34:e438.
- Recalcati S. Cutaneous manifestations in COVID-19: a first perspective. J Eur Acad Dermatol Venereol 2020; 34:e212.
- Sachdeva M, Gianotti R, Shah M, et al. Cutaneous manifestations of COVID-19: Report of three cases and a review of literature. J Dermatol Sci 2020; 98:75.
- Ortega-Quijano D, Jimenez-Cauhe J, Selda-Enriquez G, et al. Algorithm for the classification of COVID-19 rashes. J Am Acad Dermatol 2020; 83:e103.
- The Lancet . COVID-19: protecting health-care workers. Lancet 2020; 395:922.
- To KK, Tsang OT, Yip CC, et al. Consistent Detection of 2019 Novel Coronavirus in Saliva. Clin Infect Dis 2020; 71:841.
- Xia J, Tong J, Liu M, et al. Evaluation of coronavirus in tears and conjunctival secretions of patients with SARS-CoV-2 infection. J Med Virol 2020; 92:589.
- Song C, Wang Y, Li W, et al. Detection of 2019 novel coronavirus in semen and testicular biopsy specimen of COVID-19 patients. medRxiv 2020.
- Foster P, Cheung T, Craft P, et al. Novel Approach to Reduce Transmission of COVID-19 During Tracheostomy. J Am Coll Surg 2020; 230:1102.
- Weck M, Slesaczeck T, Paetzold H, et al. Structured health care for subjects with diabetic foot ulcers results in a reduction of major amputation rates. Cardiovasc Diabetol 2013; 12:45.
- Rogers LC, Andros G, Caporusso J, et al. Toe and flow: essential components and structure of the amputation prevention team. J Am Podiatr Med Assoc 2010; 100:342.
- Kim PJ, Evans KK, Steinberg JS, et al. Critical elements to building an effective wound care center. J Vasc Surg 2013; 57:1703.
- How Italy spiraled from a perfectly healthy country to near collapse in 24 days as the coronavirus took hold. Business Insider. Available at: www.businessinsider.com/italy-falling-apart-coronavirus-pandemic-doctors-tough-choices-2020-3 (Accessed on April 11, 2020).
- Ranney ML, Griffeth V, Jha AK. Critical Supply Shortages - The Need for Ventilators and Personal Protective Equipment during the Covid-19 Pandemic. N Engl J Med 2020; 382:e41.
- Rogers LC, Lavery LA, Joseph WS, Armstrong DG. All Feet On Deck-The Role of Podiatry During the COVID-19 Pandemic: Preventing hospitalizations in an overburdened healthcare system, reducing amputation and death in people with diabetes. J Am Podiatr Med Assoc 2020.
- Stevens DL, Bisno AL, Chambers HF, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the Infectious Diseases Society of America. Clin Infect Dis 2014; 59:e10.
- Current emergencies https://www.cms.gov/About-CMS/Agency-Information/Emergency/EPRO/Current-Emergencies/Current-Emergencies-page (Accessed on June 02, 2020).
- Home health agencies: CMS flexibilities to fight COVID-19. Centers for Medicare and Medicaid Services. March 30, 2020. Updated May 15, 2020. https://www.cms.gov/files/document/covid-home-health-agencies.pdf (Accessed on June 03, 2020).
- States modifying licensure requirements/renewals for physicians in response to COVID-19. Federation of State Medical Boards. Available at: www.fsmb.org/siteassets/advocacy/pdf/state-emergency-declaration-licensure-requirement-covid-19.pdf. (Accessed on April 10, 2020).
- COVID-19 emergency declaration blanket waivers for health care providers. Available at: www.cms.gov/files/document/covid19-emergency-declaration-health-care-providers-fact-sheet.pdf. (Accessed on April 10, 2020).
- COVID-19. Federation of State Medical Boards. https://www.fsmb.org/advocacy/covid-19/ (Accessed on June 03, 2020).
- Medicate telemedicine health care provider fact sheet. Available at: www.cms.gov/newsroom/fact-sheets/medicare-telemedicine-health-care-provider-fact-sheet (Accessed on April 10, 2020).
- Olsson M, Järbrink K, Divakar U, et al. The humanistic and economic burden of chronic wounds: A systematic review. Wound Repair Regen 2019; 27:114.
- Blanchette V, Brousseau-Foley M, Cloutier L. Effect of contact with podiatry in a team approach context on diabetic foot ulcer and lower extremity amputation: systematic review and meta-analysis. J Foot Ankle Res 2020; 13:15.
- Carter MJ, Fife CE. Clinic visit frequency in wound care matters: data from the US wound registry. J Wound Care 2017; 26:S4.
- Warriner RA 3rd, Wilcox JR, Carter MJ, Stewart DG. More frequent visits to wound care clinics result in faster times to close diabetic foot and venous leg ulcers. Adv Skin Wound Care 2012; 25:494.
- Wilcox JR, Carter MJ, Covington S. Frequency of debridements and time to heal: a retrospective cohort study of 312 744 wounds. JAMA Dermatol 2013; 149:1050.
- Jordan S, McSwiggan J, Parker J, et al. An mHealth App for Decision-Making Support in Wound Dressing Selection (WounDS): Protocol for a User-Centered Feasibility Study. JMIR Res Protoc 2018; 7:e108.
- Prompers L, Huijberts M, Apelqvist J, et al. High prevalence of ischaemia, infection and serious comorbidity in patients with diabetic foot disease in Europe. Baseline results from the Eurodiale study. Diabetologia 2007; 50:18.
- Lavery LA, Ryan EC, Ahn J, et al. The Infected Diabetic Foot: Re-evaluating the Infectious Diseases Society of America Diabetic Foot Infection Classification. Clin Infect Dis 2020; 70:1573.
- Centers for Medicare and Medicaid Services. CMS Adult Elective Surgery and Procedures Recommendations: Limit all non-essential planned surgeries and procedures, including dental, until further notice. April 7, 2020. https://www.cms.gov/files/document/covid-elective-surgery-recommendations.pdf (Accessed on June 02, 2020).
- American College of Surgeons. COVID-19: guidance for triage of non-emergent surgical procedures. March 17, 2020. https://www.facs.org/covid-19/clinical-guidance/triage (Accessed on June 02, 2020).
- COVID-19: Recommendations for management of elective surgical procedures. Available at: www.facs.org/covid-19/clinical-guidance/elective-surgery (Accessed on April 09, 2020).
- NHSBT-TES POSITION STATEMENT. The Risk of Transmission of the SARS-CoV-2 Virus via Tissue Allografts https://nhsbtdbe.blob.core.windows.net/umbraco-assets-corp/18182/tes-covid-19-position-statement-march-2020.pdf (Accessed on June 14, 2020).
- Huang C, Wang Y, Li X, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet 2020; 395:497.
- Wang W, Xu Y, Gao R, et al. Detection of SARS-CoV-2 in Different Types of Clinical Specimens. JAMA 2020; 323:1843.
- AABB. AABB’s Coronavirus Resources. http://www.aabb.org/advocacy/regulatorygovernment/Pages/AABB-Coronavirus-Resources.aspx (Accessed on April 21, 2020).
- Tchero H, Noubou L, Becsangele B, et al. Telemedicine in Diabetic Foot Care: A Systematic Literature Review of Interventions and Meta-analysis of Controlled Trials. Int J Low Extrem Wounds 2017; 16:274.
- Kim HM, Lowery JC, Hamill JB, Wilkins EG. Patient attitudes toward a Web-based system for monitoring chronic wounds. Telemed J E Health 2004; 10 Suppl 2:S.
- Edmondson M, Prentice J, Fielder K, Mulligan S. WoundsWest advisory service pilot: an innovative delivery of wound management. Wound Practice & Research: Journal of the Australian Wound Management Association 2010; 18:180.
- Dobke MK, Bhavsar D, Gosman A, et al. Pilot trial of telemedicine as a decision aid for patients with chronic wounds. Telemed J E Health 2008; 14:245.
- Kim HS. A randomized controlled trial of a nurse short-message service by cellular phone for people with diabetes. Int J Nurs Stud 2007; 44:687.
- Wilbright WA, Birke JA, Patout CA, et al. The use of telemedicine in the management of diabetes-related foot ulceration: a pilot study. Adv Skin Wound Care 2004; 17:232.
- Rasmussen BS, Froekjaer J, Bjerregaard MR, et al. A Randomized Controlled Trial Comparing Telemedical and Standard Outpatient Monitoring of Diabetic Foot Ulcers. Diabetes Care 2015; 38:1723.
- Ohannessian R, Duong TA, Odone A. Global Telemedicine Implementation and Integration Within Health Systems to Fight the COVID-19 Pandemic: A Call to Action. JMIR Public Health Surveill 2020; 6:e18810.
- Ohannessian R, Mattos S, Paranhos-Baccalà G, Vanhems P. The role of telemedicine in response to the Zika virus outbreak in Brazil. Presentation and abstract, Zika Summit, Paris, France, April 2016.
- Ohannessian R. Telemedicine: Potential applications in epidemic situations. Eur Res Telemed 2015; 4:95.