Эндоваскулярное лечение инсульта во время пандемии COVID-19

Тип: Статья
Оригинал: Endovascular stroke treatment during the COVID-19 pandemic (28 May 2020)
Автор: Johanna M. Ospel, MayankGoyal, Nature Reviews Neurology (2020)
Перевод: Анна Ковалева, Фонд профилактики рака
Эпидемия COVID-19 добавила еще один уровень сложности к протоколу эндоваскулярного лечения (ЭЛ) острого ишемического инсульта. Опираясь на недавно опубликованные рекомендации, эта статья представляет концептуальную схему ЭЛ в условиях пандемии COVID-19, выделяя ключевые принципы для обеспечения безопасного и своевременного ЭЛ и одновременного снижения риска заражения инфекцией медицинского персонала и пациентов.
Со ссылкой на публикации в: Smith, M. S. et al. Endovascular therapy for patients with acute ischemic stroke during the COVID-19 pandemic: a proposed algorithm. Stroke doi.org (2020). | Nguyen, T. N. et al. Mechanical thrombectomy in the era of the COVID-19 pandemic: emergency preparedness for neuroscience teams: a guidance statement from the Society of Vascular and Interventional Neurology. Stroke doi.org (2020).
Эпидемия COVID-19 связана с существенными трудностями для лечения острого инсульта. Риск значительной задержки в лечении создает не только тот факт, что больные COVID-19, судя по всему, более подвержены церебральной ишемии [1], но и то, что пациентов с острым инсультом необходимо проверять на симптомы COVID-19 и предпринимать дополнительные защитные противоинфекционные меры в машине скорой помощи, во время комплекса нейроангиографических исследований и при госпитализации. Эндоваскулярное лечение (ЭЛ) инсульта – очень эффективный метод [2], но его преимущества уменьшаются прямо пропорционально времени, которое прошло до начала лечения [3]. Недостаток персонала вследствие болезни, карантина или перераспределения медицинских ресурсов только усложняют ситуацию.
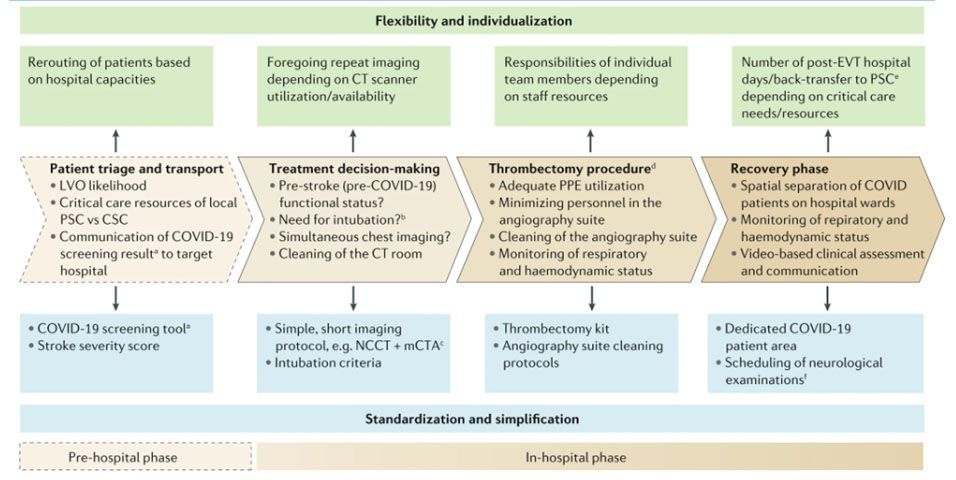
Две недавние статьи, Университета Цинциннати (Smith et al.[4]) и Общества по вопросам васкулярной и интервенционной неврологии (Nguyen et al.[5]), предлагают четкий порядок действий для того, чтобы сократить задержку ЭЛ и свести риск заражения для медперсонала и пациентов до минимума. Некоторые этапы протокола могут отличаться в зависимости от местных особенностей, но обе статьи выделяют шесть ключевых принципов, которые обеспечивают безопасное и своевременное ЭЛ в период пандемии COVID-19. Эти этапы: передача ключевых знаний, клиническая практика, стандартизация и упрощение, индивидуализация, гибкость и командная работа (Рис. 1).
Рис. 1 Трудности в организации эндоваскулярного лечения, связанные с COVID-19
Рисунок показывает, как пандемия COVID-19 с большой вероятностью может повлиять на эндоваскулярное лечение острого ишемического инсульта в добольничной и внутрибольничной фазах. CSC-комплексный инсультный центр; LVO-окклюзия крупных сосудов; mCTA-мультифазная КТ-ангиография; NCCT-неконтрастная КТ; PPE-персональные средства защиты (СИЗ); PSC-первичный инсультный центр. [а] см. первый рисунок в примечаниях [4]; [b] см. второй рисунок в примечаниях [4]; [с] как описано и принято в предыдущих испытаниях [7], [8], [9]. [d] для более детального описания протокола нейроангиографического комплекса мер при эндоваскулярном лечении см. примечания [4]. [е] см. раздел «После оказания неотложной помощи» (postacutecare) в примечаниях [5]. [f] График неврологического обследования после проведения эндоваскулярного лечения, как показан в примечаниях [4].
Работа в условиях пандемии COVID-19 требует быстрого и гибкого перераспределения больничного персонала и ресурсов. Чтобы плавно интегрировать новый персонал в уже существующие инсультные команды, необходимо передать новым членам ключевые знания о лечении острого ишемического инсульта и мерах по контролю инфекционных заболеваний, как, например, обследование пациентов на наличие симптомов COVID-19 (см. рисунок в работе Smith и др. [4]) и применение внутривенного тромболизиса.
Smith и др. [4] описывают набор изменений в порядке действий по лечению инсульта – в частности, механическую тромбэктомию, – которые актуальны во время пандемии COVID-19, включая использование дополнительных средств индивидуальной защиты (СИЗ) и меры по респираторному скринингу. Изменения в порядке работы часто ведут к возникновению чувства неуверенности у членов инсультной команды. Отработка протоколов оказания помощи при инсульте с учетом COVID-19, например, тренинг-симуляция, является крайне важной. Такие мероприятия научат эффективно распознавать риски и помогут ознакомить членов инсультной команды с изменениями, связанными с COVID-19 в протоколе, такими как надевание и снятие средств индивидуальной защиты для сокращения задержки в оказании помощи [6]. Nguyen и коллеги также предлагают, чтобы специальный наблюдатель следил за тем, как члены команды надевают и снимают халат и другие средства индивидуальной защиты. Это необходимо для выявления потенциальных недостатков предпринимаемых мер по защите от вируса [5].
Для того, чтобы избежать путаницы и задержек при оказании помощи, протоколы радиологического исследования и порядок работы должны быть стандартизированы и упрощены насколько это возможно, как показано в статье Smith и др. [4]. Например, следование стандартному перечню критериев для интубации, предшествующей началу ЭЛ, поможет избежать лишних обсуждений и минимизировать задержку в оказании помощи [4]. Nguyen и др. предлагают установить в условиях COVID-19 порядок нейроангиографических мер для лечения всех инсультных пациентов с подозрением на COVID-19 или с подтвержденным диагнозом [5]. Процедура тромбоэктомии сама по себе также должна быть стандартизирована и проводиться с уже подготовленным к использованию набором для тромбоэктомии, чтобы снизить когнитивную нагрузку на медперсонал.
У каждой больницы своя медицинская инфраструктура, внутреннее устройство и ресурсы; порядок организации работы и обязанности медперсонала, таким образом, могут также отличаться. Вследствие этого необходимо разработать протоколы с учетом местных реалий. Например, согласно Smith и др., в крупных больницах для пациентов с подозрением на COVID-19 или с уже подтвержденным диагнозом может быть выделен отдельный компьютерный томограф. В больницах поменьше, где такое разделение пациентов может быть невозможным, возникает необходимость принимать дополнительные меры защиты больных.
Ситуация в условиях пандемии COVID-19 меняется ежечасно: это касается показателей заражения, количества персонала, свободных больничных коек и индивидуальных средств защиты. Обе статьи подчеркивают необходимость того, чтобы протоколы лечения инсульта и стратегии ухода за пациентами после оказания неотложной помощи были гибкими и адаптировались с учетом последних научных разработок и доступных ресурсов. Если рабочая нагрузка в результате COVID-19 превышает возможности инсультного отделения отдельной больницы, необходимо изменить порядок добольничной транспортировки пациентов с инсультом и перенаправлять пациентов с подозрением или подтвержденным COVID-19 в другую, более отдаленную больницу.
Во время пандемии COVID-19 медицинские работники испытывают существенную физическую и психологическую нагрузку, поэтому командная работа очень важна для снижения стресса и предотвращения выгорания. Nguyen и коллеги подчеркивают, что персонал на переднем крае борьбы с пандемией особенно подвержен депрессии и тревожным расстройствам [5]. Открытое общение, доброжелательная атмосфера и готовность выслушать проблемы и опасения коллег позволят установить доверие между членами команды и легко интегрировать в нее новых сотрудников.
В заключение, острый ишемический инсульт – это состояние, тяжесть которого сильно зависит от скорости начала оказания помощи, в том числе в условиях пандемии COVID-19. В своих статьях Nguyen и др. и Smith и др. подчеркивают трудности, с которыми сталкиваются инсультные команды в условиях риска распространения инфекции среди медицинских работников и пациентов с учетом имеющихся ресурсов и необходимости оказывать своевременную эндоваскулярную помощь [4, 5]. В данной статье мы выделили шесть ключевых принципов, которые могут помочь обеспечить своевременную и безопасную эндоваскулярную помощь при одновременной минимизации распространения инфекции среди медперсонала и пациентов. Однако, как признают авторы в обеих статьях, конкретные этапы процесса оказания ЭЛ в условиях COVID-19 могут отличаться в зависимости от локальной инфраструктуры и ресурсов, и должны меняться с учетом развития ситуации с COVID-19.
Примечания
- Oxley, T. J. et al. Large-vessel stroke as a presenting feature of Covid-19 in the young. N. Engl. J. Med. doi.org (2020).
- Goyal, M. et al. Endovascular thrombectomy after large-vessel ischaemic stroke: a meta-analysis of individual patient data from five randomised trials. Lancet 387, 1723–1731 (2016).
- Saver, J. L. et al. Time to treatment with endovascular thrombectomy and outcomes from ischemic stroke: a meta-analysis. JAMA 316, 1279–1288 (2016).
- Smith, M. S. et al. Endovascular therapy for patients with acute ischemic stroke during the COVID-19 pandemic: a proposed algorithm. Stroke doi.org (2020).
- Nguyen, T. N. et al. Mechanical thrombectomy in the era of the COVID-19 pandemic: emergency preparedness for neuroscience teams: a guidance statement from the Society of Vascular and Interventional Neurology. Stroke doi.org (2020).
- Kurz M, O. J., Daehli-Kurz, K. & Goyal, M. Improving stroke care in times of the COVID-19 pandemic through simulation: practice your protocols! Stroke (in the press).
- Goyal, M. et al. Randomized assessment of rapid endovascular treatment of ischemic stroke. N. Engl. J. Med. 372, 1019–1030 (2015).
- Hill, M. D. et al. Efficacy and safety of nerinetide for the treatment of acute ischaemic stroke (ESCAPE-NA1): a multicentre, double-blind, randomised controlled trial. Lancet 395, 878–887 (2020).
- Menon, B. K. et al. Multiphase CT angiography: a new tool for the imaging triage of patients with acute ischemic stroke. Radiology 275, 510–520 (2015).