COVID – 19 среди пациентов с онкогематологическими заболеваниями
Источник: Leukemia, 24.02.2020
Автор: Wenjuan He et al.
Автор перевода: Олеся Кузнецова
Введение
Инфекция SARS-CoV-2, причина коронавирусного заболевания 2019 года (COVID-19), вызвала пандемию, поразив более 850 000 человек по всему миру, и это число до сих пор растет.В большинстве исследований описано влияние инфекциина преимущественно здоровых людей. Также есть некоторые данные о течении COVID-19 у лиц с солидными видами опухолей, однако вопрос, являются ли результаты данных пациентов одинаковыми с результатами здоровых исследуемых,остается спорным. Нами проведено когортное исследование 128 пациентов с онкогематологическими заболеваниями в двух центрах в Ухане, Китай. Из 128 пациентов 13 (10%) были инфицированы COVID – 19. Кроме того, нами было обследовано 226 медицинских работников, 16 из которых были поражены COVID – 19, 11 из них – госпитализированы. Результаты инфицированных пациентов с онкогематологическими заболеваниямибыли сравнены с результатами обследования 115 неинфицированных онкогематологических пациентов, и с результатами 11 инфицированных госпитализированных медицинских работников. Не было обнаружено достоверных различий в развитии COVID- 19 у пациентов с наличием онкогематологических заболеваний и при отсутствии таковых. Показатели заболеваемости COVID- 19 у пациентов с онкологическими новообразованиями кроветворной системы составили 10% (СI 95%; 6, 17%) по сравнению с 7% (4, 12%; P = 0.322) среди госпитализированных медицинских работников. Однако у 13 инфицированных пациентов с онкогематологическими новообразованиями коронавирусная инфекция протекала в более тяжелой форме и была ассоциирована с большим количеством смертей по сравнению с госпитализированными медицинскими работниками. Показатели смертности составили 62% (32, 85%) и 0 %(0, 32%; P = 0.002) соответственно. Госпитализированные пациенты со злокачественными новообразованиями крови имеют сходную частоту случаев заражения COVID – 19 по сравнению с медицинскими работниками, однако у них заболевание протекает в более тяжелой форме с более высоким уровнем смертности. Так как мы не смогли определить конкретные факторы риска поражения коронавирусной инфекцией у пациентов с онкогематологическими заболеваниями, мы рекомендуем усиленное наблюдение за пациентами, а также защитную изоляцию.
Результаты
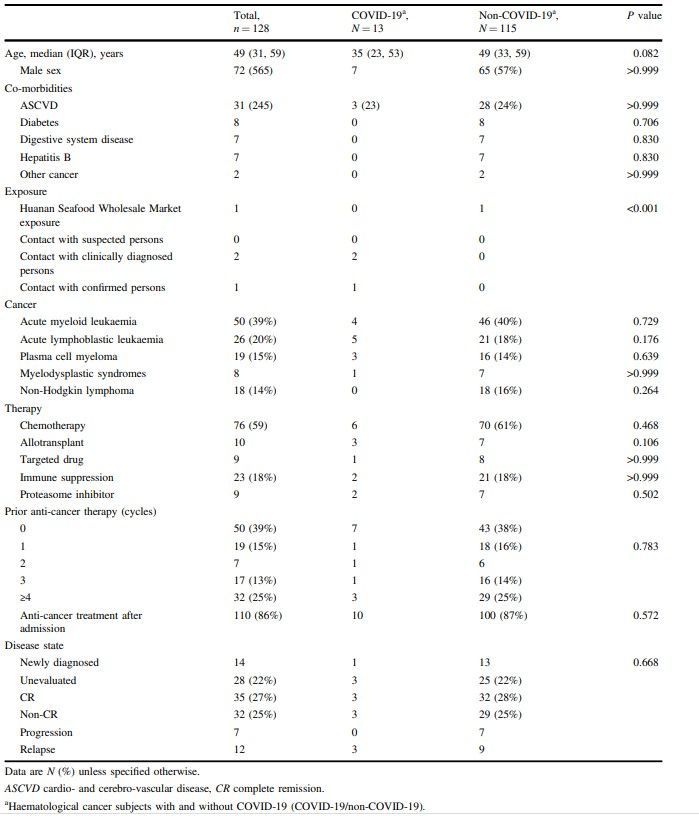
Характеристика пациентов с онкогематологическим заболеванием и COVID – 19
В исследование было отобрано 224 медработника и 128 госпитализированных пациентов с онкогематологическим заболеванием (Дополнительные таблицаы 1 и 2). У отобранных пациентов выявлены следующие диагнозы: острый миелобластный лейкоз ( ОМЛ; N=30), острый лимфобластный лейкоз ( ОЛЛ; N= 26), неходжскинская лимфома ( НХЛ; N=18), множественная миелома ( ММ; N=19) или миелодиспластический синдром (МДС; N=8).
У 13 из 128 пациентов с онкогематологическими заболеваниями (10%; CI 95%, 6, 17%) диагностирована инфекция COVID -19: у 4 пациентов с ОМЛ, 5 пациентов – c ОЛЛ, 3 пациента – с ММ, 1 пациент - с МДС. Случаев поражения COVID-19 не было выявлено среди 18 пациентов с НХЛ. Не было обнаружено корреляционной связи между видом злокачественного новообразования и вероятностью развития COVID – 19 при анализе результатов пациентов с диагнозом лейкоза по сравнению с пациентами с лимфомой, а также при сравнении миелопролиферативных и лимфопролиферативных новообразований. В группе пациентов, инфицированных COVID – 19, было 7 мужчин, в группе неинфицированных пациентов – 65 (P>0,99). Средний возраст пациентов первой и второйсоставил 35 лет ( диапазон 23 – 53 лет ) и 49 лет (диапазон 33 – 59 лет) соответственно. Наиболее распространенным сопутствующим заболеванием двух групп была сердечно-сосудистая патология (24%). Из 128 пациентов с онкогематологическими заболеваниями 122 пациента (95%) прошли предшествующую противоопухолевую терапию, включая химиотерапию (N=76), таргетную терапию (N = 9), иммунотерапию (N=23),терапию ингибиторами протеасом (N=9) перед (N=75) или после (N=110) их госпитализации. Средний период между окончанием последнего цикла противоопухолевой терапии до постановки диагноза COVID – 19 составил 9 дней ( от 7 до 19 дней) у 6 пациентов, которые ранее принимали препараты, подавляющие функцию костного мозга. З2 пациента (25%) прошли⩾ 4 циклов противоопухолевой терапии. Не было обнаружено разницы в количествепредшествующих циклов противоопухолевой терапии (P= 0.0783) или периоде (ремиссия или рецидив) онкологического заболевания (P=0.670) между пациентами , инфицированными и неинфицированными COVID- 19.Десять из 13 пациентов с коронавирусной инфекцией и 100 пациентов из 115 (87%) неинфицированных получили противоопухолевую терапию после поступления в клинику и до появления симптомов COVID-19.
Из 224 медицинских работников у 16 был установлен диагноз COVID- 19 (7,1% [4, 12%]. Данный показатель заболеваемости аналогичен уровню заболеваемости коронавирусной инфекцией в группе пациентов с онкогематологическими заболеваниями (P= 0.322). Трем из 13 пациентов со злокачественными новообразованиями диагноз коронавирусной инфекции был поставлен после обследования легких с помощью КТ (пациенты 6,13,14), оставшимся 10 пациентам (пациента 1,2,4,5, 7-12) КТ была проведена после выявления симптомов. Одному из 16 медицинских работников (пациент 16) диагноз был поставлен путем КТ легких, остальным ( пациенты 17-31) КТ проведена после развития симптомов. Из медицинских работников госпитализирован один пациент (пациент 16), которому диагноз был выставлен при проведении КТ, и 10 пациентов(пациенты 21 - 25, 27-31), которым диагноз был выставлен с помощью КТ после появления симптомов заболевания.
Табл. 1
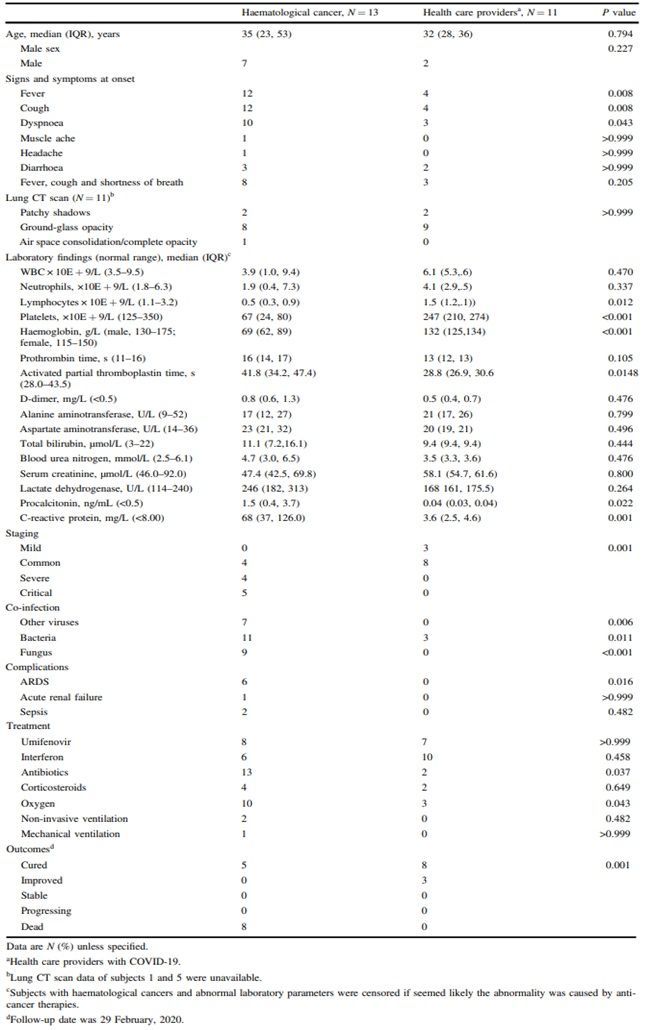
Клинические изменения и результаты пациентов с онкогематологическими заболеваниями и COVID – 19
Контрольную группу составили 11 госпитализированных медицинских работников. Из них 9 человек- женщины, средний возраст составил 32 года (29 – 36 лет). В контрольной группе 9 человек были медицинскими сестрами, один человек – врач, и еще один – служащий здравоохранения. Две группы пациентов: 13 пациентов с онкогематологическими заболеваниями и COVID- 19 и 11 госпитализированных медицинских работников с COVID – 19 имели сходное распределение по полу и возрасту (Таблица 2). Лихорадка развивалась у 12 пациентов из группы онкогематологических заболеваний и у 4 медицинских работников (P=0.008), кашель – у 12 по сравнению с 4 соответственно (P= 0.008), одышка – у 10 по сравнению с 3 (P=0.043).Данные КТ у пациентов с COVID-19 показывали типичные изменения, включающие многочисленные уплотнения по типу «матового стекла» округлой формы, сливные инфильтративные поражения или же тотальное затемнение [16], данные КТ были схожими в обеих группах (Рисунок 1). В начале развития клиники COVID-19 среди пациентов с онкогематологическими заболевнаиями уровень C- реактивного белка (СРБ), прокальцитонина был значительно выше, а концентрация гемоглобинаэ, лимфоцитов и тромбоцитов - ниже, чем в группе контроля. Однако значения лактатдегидрогеназы (ЛДГ), аспартатаминотрансферазы (АсТ),аланинаминотрансферазы (АлТ), билирубина, креатинина и мочевины крови были сходными у инфицированных пациентов обеих групп. Некоторые или большинство этих различий были ассоциированы с лечением онкологических новообразований, нежели COVID- 19.
После появления симптомов коронавирусной инфекции у пациентов с онкогематоогическими заболеваниями значительно снизился уровень гемоглобина, лимфоцитов, тромбоцитов. Повысилась концентрация D-димера (P= 0.001), АсТ, ЛДГ, СРБ, прокальцитонина и ферритина по сравнению с группой медицинских работников, инфицированных COVID – 19.Не было обнаружено значимой разницы в показателях концентраций таких цитокинов как ИЛ-6, -2, -4, - 10, ФНО и ИФН- γ в двух группах пациентов (доолнительная таблица 4). Количество сопутствующих инфекций было выше у пациентов с злокачественными новообразованиями и COVID – 19, бактериальная инфекция присутствовала у 11 пациентов, грибковая – у 9, иная вирусная – у 7 пациентов. У троих медицинских работников с подтвержденным диагнозом COVID-19 диагностировано присоединение бактериальной инфекции. У пациентов с онкогематологическими заболеваниями зафиксировано большее количество осложнений: острый респираторный дистресс-синдром (ОРДС) обнаружен у 6 пациентов, острая почечная недостаточность – у одного пациента, сепсис – у 2 пациентов. Данные осложнения не были выявлены среди инфицированных медицинских работников.Лечение пациентов с COVID - 19 проводилось стандартными методами [13, 24]. Разницы в применении противовирусной терапии ( умифеновир и интерферон), антибиотиков и кортикостероидов в двух группах пациентов не было (Таблица 2). Пациенты с онкогематологическими заболеваниями и COVID - 19 также получали оксигенотерапию (N=10), неинвазивную вентиляцию (N=2) и инвазивную искусственную вентиляцию легких (N=1) по сравнению с тремя медицинскими работниками, которые получили оксигенотерапию.
Для исследования влияния гематологических дисфункций на тяжесть и исходы COVID - 19 мы проанализировали данные 29 пациентов с коронавирусной инфекцией: 13 пациентов с онкогематологическими заболеваниями и 11 госпитализированных медицинских работников (дополнительные таблицы 5, 6). Установлено, что 4 случая протекали в легкой форме, 16 - средней степени тяжести, 4 - в тяжелой форме и 5 случаев - в критической форме (дополнительная таблица 3). Все 9 случаев тяжелых и критических состояний соответствовали пациентам с онкогематологическими заболеваниями (P=0.001).
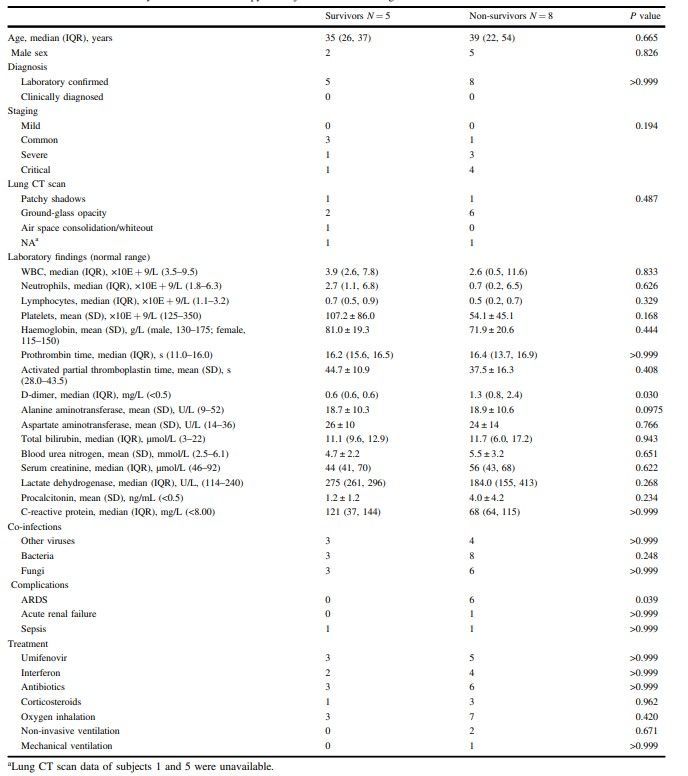
В группе инфицированных онкогематологических пациентов скончались 8 человек, в группе медицинских работников смертей не установлено (P=0.001). Средняя выживаемость 8 онкогематологических пациентов с момента появления симптомов COVID-19 составила 11 дней ( от 6 до 29 дней). Смерти были констатированы по причине ОРДС( N=6), септического шока (N=1), полиорганной недостаточности (N=1; таблица 2, дополнительная таблица 5). Среди инфицированных пациентов с онкогематологичесими заболеваниямивыявлена большая частота развития ОРДС по сравнению с группой медицинских работников (6/13 по сравнению с 0/11, P=0.016) (Таблица 2, дополнительные таблицы 5,6). Также большая частота возникновения ОРДСбыла зафиксирована среди умерших пациентов с онкогематологическими заболеваниями по сравнению с выжившими пациентами (6/8 по сравнению с 0/5; P=0.039). Среди умерших инфицированных пациентов с онкогематологическими заболеваниямизначительно выше (P=0.03) был изначальный уровень D-димера по сравнению с выжившими (таблица 3, дополнительная таблица 7) исследуемыми.
Табл. 2.
Предполагаемый путь передачи, связанный с отделением реанимации и интенсивной терапии
Из 29 пациентов с COVID - 19 один пациент в эпидемиологическом анамнезе имеет пребывание на оптовом рынке морепродуктов Хуанань (подозреваемый очаг происхождения SARS - CoV-2), 7 пациентов контактировали с людьми, инфицированными COVID - 19, один пациент контактировал с неифицированным человеком (подтверждено с помощью ПЦР). Оставшиеся 20 человек отрицали потенциальное воздействие на них путей распространения SARS-CoV-2. Из 29 инфицированных пациентов 16 пациентов уже находились в отделении реанимации до начала пандемии, включая 8 пациентов с онкогематологическими заболеваниями и 8 медицинских работников, находящихся в отделении реанимации в рамках рабочего процесса.Эти данные сравниваются с результатами 5 из 112 пациентов с онкогематологическими заболеваниями, не находившихся в отделении реанимации (P<0.001) и с 13 пациентами из 289, не находящихся в реанимации (госпитализированные пациенты с онкогематологическими заболеваниями и работники здравоохранения; P<0.001). Эти данные свидетельствуют о том, что более половины случаев COVID-19, которые мы изучили, были ассоциированы с отделением реанимации.Причем наиболее ранняя манифестация симптомов коронавирусной инфекции (пациент 22) наблюдалась у медицинской сестры отделения реанимации (дополнительная фигура 1). Обнаружена связь между более чем половиной пациентов с COVID-19, которых мы изучили. Нами не было больше обнаружено случаев коронавирусной инфекции среди пациентов с онкогематологическими заболеваниями после последнего выявления манифестации COVID-19 31 января (пациент 2) и 12 февраля ( пациенты 13 и 14) в больнице "Union" и Уханьской центральной больнице. Эти данные соответствуют механизму передачи, связанному с нахождением в отделении реанимации в больнице "Union" (Дополнительные таблица 1-3 и рисунок 1).
Табл. 3. Клинические, лабораторные показатели и лечение пациентов с онкогематологическими заболеваниями и COVID-19
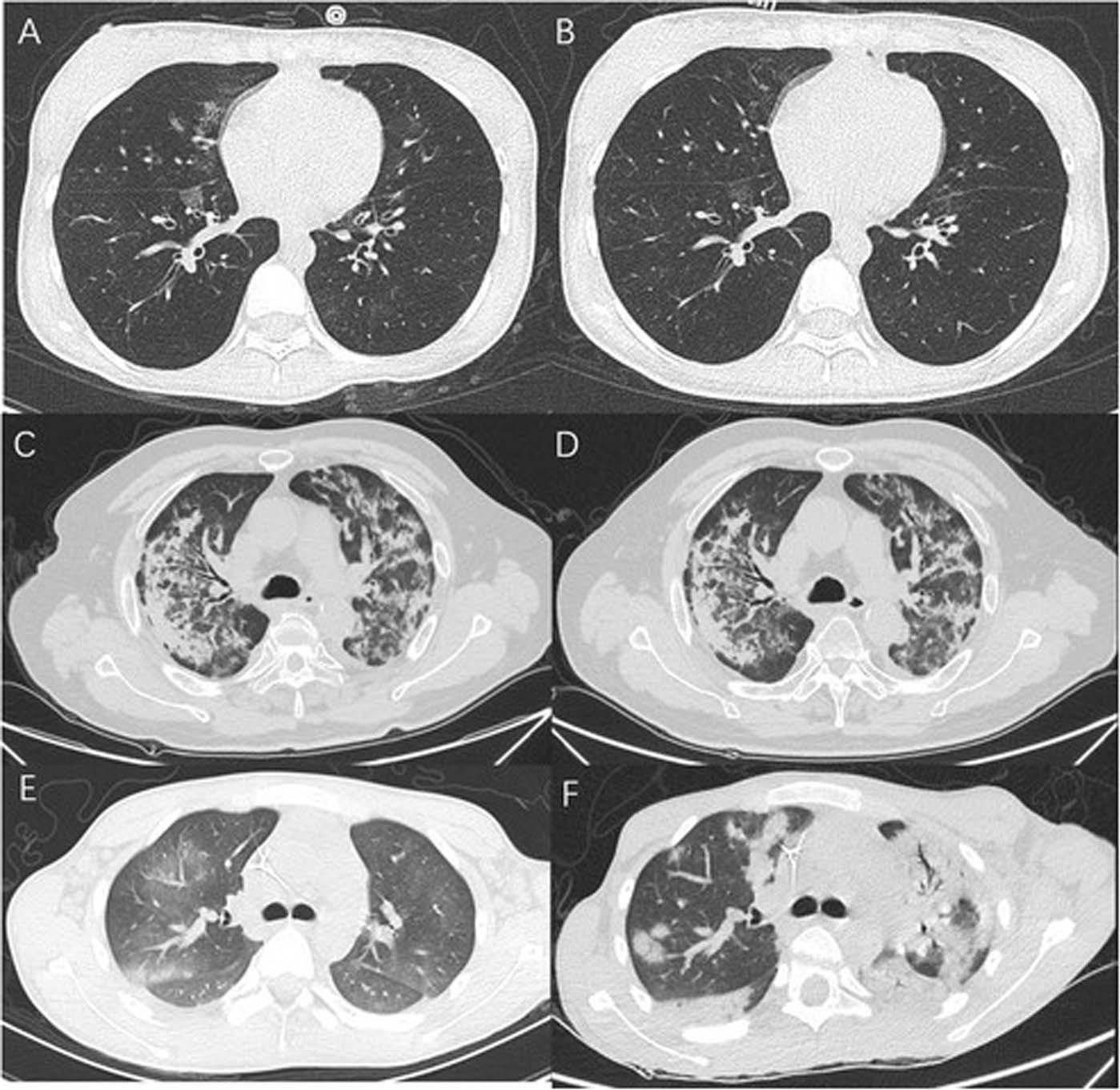
Рисунок 1. Результаты КТ-исследования трех пациентов с COVID-19
а. Уплотнения по типу "матового стекла в обоих легких; b. Снижение непрозрачности после лечения (пациент 2)с. Множественные тени с размытыми краями; d. Отсутствие значимых изменений после лечения (пациент 8); e. множественное уплотнение в виде матового стекла, пятна уплотнения в правом легком; f. диффузные тени с размытыми краями после лечения (пациент 4)
Обсуждение
Среди 128 пациентов с онкогематологическими заболеваниями в Ухане нами было обнаружено 10% случаев заражения COVID – 19. Данный показатель значительно выше показателейинфицированных пациентов с другими видами рака в другой больнице Уханя, заболеваемость которых составила <1%. Однако значения заболеваемости среди медицинских работников двух больниц аналогичны. Ковариационный анализ не дал возможности прогнозировать, пациенты с какими видами онкогематологических заболеваний имеют больший риск развития COVID – 19. Было обнаружено, что пациента с гемобластозами подвержены более тяжелому течению инфекции с более высоким уровнем смертности по сравнению с госпитализированными инфицированными медицинскими работниками. По нашим данным это ассоциировано с их онкологическим заболеванием и/или проводимой терапией.Также можно ожидать, что пациенты с злокачественными новообразованиями иммунной системы (лимфомы, лимфолейкозы) находятся в группе повышенного риска развития COVID – 19 по сравнению с пациентами с диагнозом миелопролиферативных новообразований, таких как острый миелолейкоз и миелодиспластический синдром, однако нами не было обнаружено данных, подтверждающих это утверждение. Высокие показатели смертности пациентов с коронавирусной инфекцией в сочетании с онкогематологическими заболеваниями были преимущественно связаны с присоединением бактериальной инфекции. Это также соответствует высокой вероятности снижения концентрации гранулоцитов вследствие онкологической патологии или же проводимой терапии.
Ограничительными особенностями нашего исследования являются гетерогенные гематологические диагнозы и различные уровни их компенсации, а также сопутствующие факторы в виде терапии онкогематологических заболеваний и периода до развития клиники COVID-19. Диагноз COVID-19 изначально основывался на результатах скрининговой компьютерной томографии легких, однако большинство случаев было подтверждено с помощью метода ПЦР. Нами не была проанализирована частота заражения SARS-CoV-2, так как тест-системы не были доступны. Вследствие этого, выводы основаны на результатах КТ легких и сбора клинических симптомов, которые не являются надежным показателем у онкогематологических пациентов, которые могут иметь и другие причины развития лихорадки, кашля и т.д., особенно вследствие противоопухолевой терапии.
Кроме того, период манифестации коронавирусной инфекции регистрировался при обнаружении изменений на КТ - снимке или появлении симптомов, характерных для развития COVID-19. Мы рекомендуем уделить особое внимание выявлению SARS-CoV-2 – инфекции с последующим развитием COVID-19 среди госпитализированных пациентов, получающих препараты, подавляющие функцию костного мозга,а также среди пациентов с запущенными стадиями рака. Помимо этого, должно быть принято решение о защитной изоляции, в особенности пациентов, находящихся в реанимации.
Список литературы:
1. Chan JF-W, Kok K-H, Zhu Z, Chu H, To KK-W, Yuan S, et al.Genomic characterization of the 2019 novel human-pathogenicoronavirus isolated from a patient with atypical pneumonia after visiting Wuhan. Emerg Microbes Infect. 2020;9:221–36.
2. Lu R, Zhao X, Li J, Niu P, Yang B, Wu H, et al. Genomic characterisation and epidemiology of 2019 novel coronavirus: implications for virus origins and receptor binding. Lancet. 2020;395:565–74.
3. Gorbalenya AE, Baker SC, Baric RS, de Groot RJ, Drosten C, Gulyaeva AA, et al. The species severe acute respiratory syndrome-related coronavirus: classifying 2019-nCoV and naming it SARS-CoV-2. Nat Microbiol. 2020;5:536–44.
4. Wu Z, McGoogan JM. Characteristics of and important lessons from the coronavirus disease 2019 (COVID-19) outbreak in China: summary of a report of 72,314 cases from the Chinese Center for Disease Control and Prevention. JAMA. 2020. https://doi.org/10.1001/jama.2020.2648.
5. Guan W-j, Ni Z-y, Hu Y, Liang W-h, Ou C-q, He J-x, et al. Clinical characteristics of coronavirus disease 2019 in China. N Engl J Med. 2020. https://doi.org/10.1056/NEJMoa2002032.
6. Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet. 2020;395:497–506.
7. Wang C, Horby PW, Hayden FG, Gao GF. A novel coronavirus outbreak of global health concern. Lancet. 2020;395:470–3.
8. Gates B. Responding to Covid-19—a once-in-a-century pandemic? N Engl J Med. 2020;382:692–4.
9. Wang D, Hu B, Hu C, Zhu F, Liu X, Zhang J, et al. Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirus–infected pneumonia in Wuhan, China. JAMA. 2020; 323:1061–9.
10. Chen N, Zhou M, Dong X, Qu J, Gong F, Han Y, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet. 2020;395:507–13.
11. Zhu N, Zhang D, Wang W, Li X, Yang B, Song J, et al. A novel coronavirus from patients with pneumonia in China, 2019. N Engl J Med. 2020;382:727–33.
12. Shi H, Han X, Jiang N, Cao Y, Alwalid O, Gu J, et al. Radiological findings from 81 patients with COVID-19 pneumonia in Wuhan, China: a descriptive study. Lancet Infec Dis. 2020. https://doi.org/10.1016/S1473-3099(20)30086-4.
13. Yang X, Yu Y, Xu J, Shu H, Xia Ja, Liu H, et al. Clinical course and outcomes of critically ill patients with SARS-CoV-2 pneumonia in Wuhan, China: a single-centered, retrospective, observational study. Lancet Resp Med. https://doi.org/10.1016/S2213- 2600(20)30079-5.
14. Liang W, Guan W, Chen R, Wang W, Li J, Xu K, et al. Cancer patients in SARS-CoV-2 infection: a nationwide analysis in China. Lancet Oncol. 2020;21:335–7.
15. Yu J, Ouyang W, Chua MLK, Xie C. SARS-CoV-2 transmission in patients with cancer at a tertiary care hospital in Wuhan, China. JAMA Oncol. 2020. https://doi.org/10.1001/jamaoncol.2020.0980.
16. Kutikov A, Weinberg DS, Edelman MJ, Horwitz EM, Uzzo RG, Fisher RI. A war on two fronts: cancer care in the time of COVID19. Ann Intern Med. 2020. https://doi.org/10.7326/m20-1133.
17. The Lancet O. COVID-19: global consequences for oncology. Lancet Oncol. 2020;21:467.
18. Xia Y, Jin R, Zhao J, Li W, Shen H. Risk of COVID-19 for patients with cancer. Lancet Oncol. 2020;21:e180.
19. Ludwig H, Delforge M, Facon T, Einsele H, Gay F, Moreau P, et al. Prevention and management of adverse events of novel agents in multiple myeloma: a consensus of the European Myeloma Network. Leukemia. 2018;32:1542–60.
20. Maschmeyer G, De Greef J, Mellinghoff SC, Nosari A, ThiebautBertrand A, Bergeron A, et al. Infections associated with immunotherapeutic and molecular targeted agents in hematology and oncology. A position paper by the European Conference on Infections in Leukemia (ECIL). Leukemia. 2019;33:844–62.
21. Taplitz RA, Kennedy EB, Bow EJ, Crews J, Gleason C, Hawley DK, et al. Antimicrobial prophylaxis for adult patients with cancer-related immunosuppression: ASCO and IDSA clinical practice guideline update. J Clin Oncol. 2018;36:3043–54.
22. National Health Commission of China. The novel coronavirus pneumonia diagnosis and treatment program, 5th version. China: 2020; http://www.nhc.gov.cn/yzygj/s7653p/202002/3b09b894a c9b4204a79db5b8912d4440.shtml. Accessed 26 Feb.
23. WHO. Clinical management of severe acute respiratory infection when novel coronavirus (nCoV) infection is suspected: interim guidance. Switzerland: WHO; 2020. https://www.who.int/publications-detail/clinical-management-of-severe-acute-respiratoryinfection-when-novel-coronavirus-(ncov)-infection-is-suspected. Accessed 25 Feb.
24. Zhang J, Zhou L, Yang Y, Peng W, Wang W, Chen X. Therapeutic and triage strategies for 2019 novel coronavirus disease in fever clinics. Lancet Resp Med. 2020;8:e11–2.