COVID-19 аутопсии, Оклахома, США

Автор: Lisa M. Barton, MD et al.
Опубликовано: American Journal of Clinical Pathology (AJCP), 12.04.2020
Перевод: Карпова Наталья, Фонд профилактики рака
Краткое изложение:
Цели: сообщить о методах и результатах двух полных аутопсий больных с тяжелым острым респираторным синдромом коронавирусом 2 (SARS-CoV-2), которые умерли в штате Оклахома (США) в марте 2020 года.
Методы: полное посмертное обследование проводилось в соответствии со стандартными процедурами в кабинете аутопсии с отрицательным давлением / изолированной комнате с использованием средств индивидуальной защиты, включая маски N95, средства защиты глаз и халаты. Диагноз COVID-19 был подтвержден тестированием обратной транскриптазной полимеразной цепной реакции в реальном времени на посмертных мазках.
Результаты: 77-летний тучный мужчина с гипертонией в анамнезе, спленэктомией и 6-дневной лихорадкой и ознобом умер во время транспортировки за медицинской помощью. На посмертных мазках из носоглотки и паренхимы легких получен положительный результат на SARS-CoV-2. Вскрытие выявило диффузное повреждение альвеол, а также хроническое воспаление и отек слизистой оболочки бронхов. У 42-летнего тучного мужчины с миотонической дистрофией в анамнезе развились боли в животе, сопровождавшиеся лихорадкой, одышкой и кашлем. Посмертный мазок из носоглотки был положительным на SARS-CoV-2; мазки из паренхимы легких были отрицательными. Вскрытие показало острую бронхопневмонию с признаками аспирации. Ни одно из вскрытий не выявило вирусных включений, закупорки слизью дыхательных путей, эозинофилов или миокардита.
Выводы: исследование на SARS-CoV-2 может быть проведено при аутопсии. Результаты вскрытия, такие как диффузное повреждение альвеол и воспаление дыхательных путей, отражают истинную вирусную патологию; другие результаты представляют собой наложенные или несвязанные процессы.
Ключевые аспекты
- Это первый отчет о полных результатах вскрытия при коронавирусной болезни 2019 года (COVID-19) в англоязычной литературе. Предоставляется протокол, детализирующий использование соответствующего оборудования.
- 77-летний мужчина после продолжавшихся в течение 6 дней лихорадки и озноба Посмертный мазок из носоглотки оказался положительным на SARS-CoV-2. Вскрытие показало диффузное повреждение альвеол и воспаление дыхательных путей.
- Вторым умершим оказался 42-летний тучный мужчина с мышечной дистрофией. Посмертный мазок из носоглотки дал положительный результат на SARS-CoV-2. Вскрытие показало острую бронхопневмонию с аспирацией.
Результаты
1 случай
Умерший был 77-летним мужчиной с артериальной гипертензией в анамнезе, удаленным тромбозом глубоких вен, удаленной спленэктомией по поводу неуточненного генетического заболевания, удаленным панкреатитом из-за желчнокаменной болезни и остеоартрозом после тотального эндопротезирования коленного сустава в октябре 2019 года с последующим развитием сыпи на коленях и положительной серологией антинуклеарных антител.
Во время своей нынешней болезни у него 6 дней наблюдался озноб и перемежающаяся лихорадка, но кашля не было. До появления этих симптомов умерший не соблюдал никаких известных мер предосторожности для предотвращения заболевания и подвергался воздействию многочисленных потенциальных источников инфекции. Однако у него не было никакой истории недавних путешествий или известных контактов с больными. Скорая медицинская помощь ответила на вызов 20 марта 2020 года, установив, что покойный испытывает слабость, лихорадку и одышку. У пациента случилась остановка сердца во время транспортировки в больницу, и он умер вскоре после прибытия в больницу.
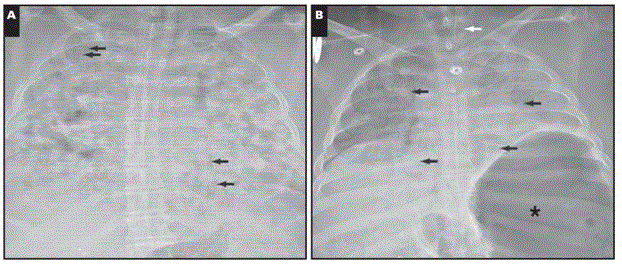
При посмертном обследовании были отмечены следы экстренного медицинского вмешательства, включая интубацию и признаки сдавления грудной клетки (ссадины и двусторонние переднебоковые выровненные переломы ребер). Покойный был ростом 5 футов 7 дюймов (174 см), весом 208 фунтов (94 кг), с индексом массы тела 31,8 кг/м2. Посмертная рентгенография показала двустороннее помутнение легких (Рисунок 2А). При внутреннем осмотре выявлены двусторонние легкие, которые были тяжелыми (масса правого легкого — 1,183 г; масса левого легкого — 1269 г), от красного до темно-бордового цвета, с отечной паренхимой, имевшей диффузно твердую консистенцию без очаговых поражений. Верхние и нижние дыхательные пути были широко раскрыты и выстланы гладкой, блестящей, бледно-кремовой слизистой оболочкой без грубых аномалий. Закупорки слизью не было отмечено.
Мазки из носоглотки и двусторонней паренхимы легких на SARS-CoV-2 были признаны положительными (методом ПЦР в реальном времени) лабораторией Департамента здравоохранения штата Оклахома, а мазок из носоглотки на группу респираторных патогенов, включая грипп, был признан отрицательным. Результаты были получены через 4 дня.
Рисунок 2: Посмертные переднее-задние рентгенограммы грудной клетки. А, Случай 1. Диффузная плотная двусторонняя консолидация воздушного пространства (полное затемнение). Имеются множественные воздушные бронхограммы (стрелки). Вскрытие в этом случае показало диффузное повреждение альвеол. B, Случай 2. Диффузные помутнения воздушного пространства в обоих легких, менее консолидирующие по сравнению со случаем А. Выделены множественные двусторонние воздушные бронхограммы (стрелки). Левое легкое асимметрично несколько более консолидировано по сравнению с правым. Эндотрахеальная трубка показана с кончиком выше уровня ключичных головок в шейной трахее (белая стрелка). Отмечается выраженное вздутие желудка с воздухом (звездочка). Большой непрозрачный круглый артефакт на правой груди представляет собой втулку герметичного мешка для тела, а маленькие непрозрачные круглые артефакты представляют собой пуговицы на одежде. Вскрытие показало острую бронхопневмонию.
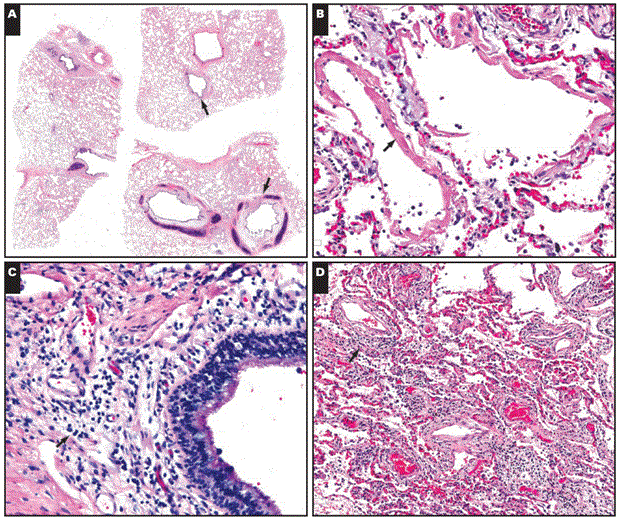
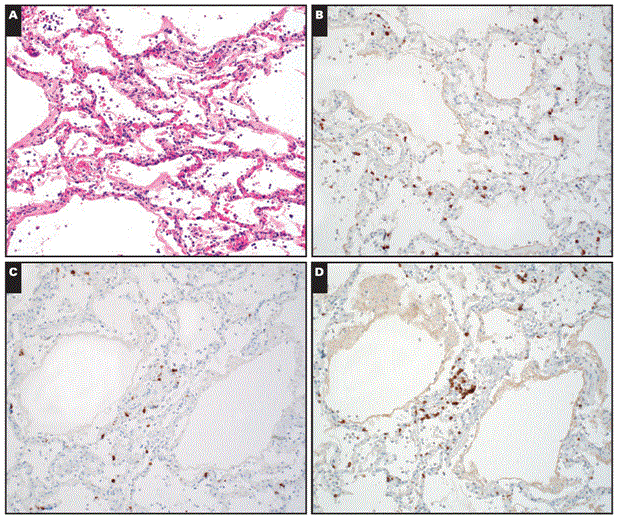
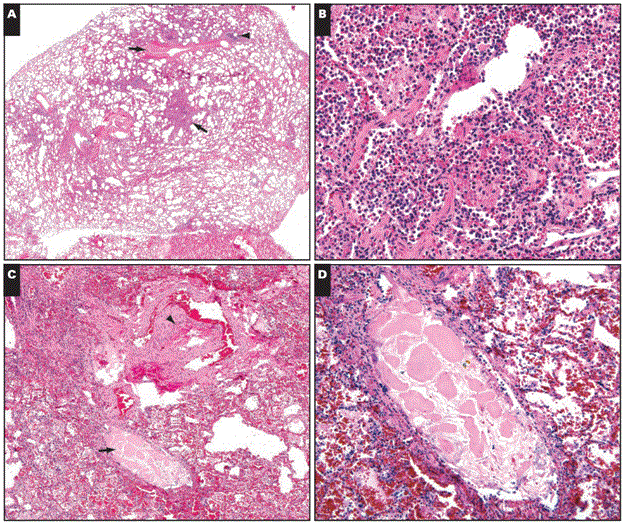
Микроскопическое исследование легких выявило DAD в острой стадии, характеризующейся многочисленными гиалиновыми мембранами без интерстициальных признаков (Рисунок 3). Наблюдалось очень неоднородное и редкое интерстициальное хроническое воспаление, состоящее в основном из лимфоцитов. Как это часто бывает у DAD, тромбы были отмечены в пределах нескольких небольших ветвей легочной артерии. Застой альвеолярных септальных капилляров и отек в пределах воздушных пространств отмечались очагово. Наблюдалось умеренное хроническое воспаление в бронхах и бронхиолах, а также выраженный отек слизистой оболочки в пределах слизистой оболочки бронхов (результирующее утолщение слизистой оболочки заметно даже при малом увеличении на Рисунке 3А). Не было никаких признаков закупорки слизью дыхательных путей. Ни эозинофилов, ни нейтрофилов обнаружено не было. Иммуногистохимия показала редкий инфильтрат CD3-позитивных Т-лимфоцитов в пределах альвеолярной перегородки (Рисунок 4), с редкими CD20-позитивными В-лимфоцитами. CD8-позитивные Т-клетки несколько превосходили по численности CD4-позитивные Т-клетки. CD68 выделил несколько макрофагов.
Кроме этого, при вскрытии были отмечены: правые плевральные спайки, гипертоническая болезнь сердца с микроскопическими признаками острой ишемии, атеросклероз коронарных артерий с выраженным двух-сосудистым поражением, артерионефросклероз, правая почечная масса (онкоцитома), признаки удаленной спленэктомии, выраженная гиперплазия предстательной железы и ожирение. Срезы сердца не выявили никаких признаков миокардита. В окончательном отчете о вскрытии причина смерти была указана как COVID-19, а ишемическая болезнь сердца как «другие сопутствующие факторы». Способ смерти был указан как естественный.
Рисунок 3 Случай 1. Микроскопические находки в легких 77-летнего мужчины, умершего от COVID-19. А, дыхательные пути открыты без каких-либо признаков закупорки слизью. Верхняя стрелка указывает на открытую бронхиолу. Структура, отмеченная нижней стрелкой, представляет собой открытый бронх. Ни в одном дыхательном пути не видно признаков закупорки слизью. Бледный вид утолщенной слизистой оболочки бронхов обусловлен отеком слизистой оболочки. B, диффузное повреждение альвеол в острой стадии. Обратите внимание на гиалиновые мембраны (стрелка). С, хроническое воспаление слизистой оболочки дыхательных путей (стрелка). Воспалительные клетки в основном лимфоциты. D, пятнистый интерстициальный хронический воспалительный процесс. Это изображение взято из одной из немногих областей, где интерстициальное воспаление было очевидно даже при малом увеличении. В большинстве областей воспалительный инфильтрат был очень редким или вообще отсутствовал.
2 случай
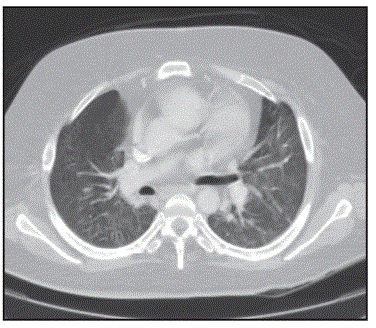
42-летний мужчина с миотонической мышечной дистрофией в анамнезе был доставлен в местную больницу 19 марта 2020 года в критическом состоянии. При поступлении сообщалось о таких симптомах, как лихорадка, одышка и кашель. Покойный проживал с двумя ближайшими родственниками. По сообщениям родственников, погибший был инвалидом и использовал ходунки для передвижения из-за прогрессирующей мышечной слабости, вызванной мышечной дистрофией. Его единственным недавним использованием общественного пространства было посещение местного ресторана 13 марта 2020 года. За это время его ближайшие родственники побывали в продуктовом магазине, после чего ушли на работу. Не было никакой истории недавних путешествий или известных контактов с больными. В анамнезе у него были сообщения о предшествующих закупорках кишечника, которые разрешались без хирургического вмешательства. Примерно за 2 дня до своей смерти он начал испытывать боли в животе. Компьютерная томография (КТ) грудной клетки, выполненная в больнице незадолго до смерти, показала двусторонний синдром «матового стекла» (Рисунок 5), а также двустороннюю консолидацию. Вскоре после этого у пациента случилась остановка сердца. В целом он продержался в больнице всего несколько часов.
Рисунок 4 Иммуногистохимия в случае 1. А, диффузное альвеолярное повреждение с минимальным пятнистым хроническим воспалением (H&E, x200). Т-лимфоциты выделяются иммуногистохимическими пятнами для CD3 (B), CD4 (C) и CD8 (D).
При посмертном осмотре были обнаружены признаки экстренного медицинского вмешательства, включая интубацию и сдавление грудной клетки. Покойный был ростом 5 футов 10 дюймов (155 см.), весом 218 фунтов (98 кг), с индексом массы тела 31,3 кг/м2. Посмертная рентгенография показала двустороннее помутнение легких (рис. 2В). Живот был расширен воздухом в желудке, тонком кишечнике и толстой кишке. Легкие были тяжелыми (вес правого легкого — 579 г, левого — 612 г). Легочная паренхима имела красно-коричневую крапчатую окраску, а обе нижние доли имели диффузно насыщенный темно-красный цвет.
Мазки из носоглотки (rRT PCR – ПЦР в реальном времени) на SARSCoV-2 были положительны. Временной интервал между сбором проб и сообщением результатов составлял 4 дня. Однако двусторонние мазки паренхимы легких оказались отрицательными. Стандартная группа респираторных патогенов также была отрицательной. Бактериальные культуры (аэробные/анаэробные) легочной ткани содержали нетоксичные Escherichia coli, Candida tropicalis и Proteus mirabilis.
Рисунок 5 Предсмертное компьютерное томографическое сканирование грудной клетки случая 2, показывающее двусторонний синдром «матового стекла». Двусторонняя консолидация присутствовала и в других местах (не показана).
Микроскопическое исследование легких выявило очаги острой бронхопневмонии наряду с редкими аспирированными частицами пищи (рис. 6). Этот процесс характеризовался заполнением перибронхиолярных воздушных пространств нейтрофилами и гистиоцитами. Никаких признаков DAD, скопления слизи в дыхательных путях или эозинофилов обнаружено не было. Очагово в дыхательных путях отмечался аспирированный инородный материал, включающий бактерии, плоскоклеточные клетки и растительные вещества. Иммуногистохимия показала результаты, аналогичные случаю 1. CD68 выделял многочисленные макрофаги в зонах бронхопневмонии.
Другие результаты вскрытия включали цирроз печени с гинекомастией и атрофией яичек, умеренный атеросклероз коронарных артерий в 372-граммовом сердце, почечный нефросклероз, трубчатые веерообразные кристаллы (почки), узловую щитовидную железу и ожирение. Срезы сердца не выявили никаких признаков миокардита. В окончательном отчете о вскрытии причина смерти была указана как "осложнения цирроза печени", с мышечной дистрофией, аспирационной пневмонией и COVID-19, перечисленными в качестве других значимых состояний. Способ смерти был указан как естественный.
Рисунок 6 Патологические находки в легких в случае 2. А, вид с низким увеличением небольшой ветви легочной артерии (верхняя стрелка) и ее партнерской бронхиолы (конец стрелки). Область, обозначенная нижней стрелкой, показана при более высоком увеличении на B. B, воздушные пространства заполнены смесью нейтрофилов и гистиоцитов (острая бронхопневмония). C, вид с низким увеличением другой области. Конец стрелки указывает на небольшую легочную артерию. Стрелка указывает на его партнерские дыхательные пути, которые содержат инородную частицу. Частица показана при более высоком увеличении на D. D, чужеродная частица — это кусок аспирированного растительного вещества.
Обсуждение
Упомянутые в статье вскрытия являются первыми, которые были проведены у умерших с положительным результатом теста на SARS-CoV-2 в Оклахоме, и, насколько нам известно, эта рукопись представляет собой первый опубликованный отчет о патологических находках, основанных на полных вскрытиях умерших с COVID-19 в английской литературе. Наши наблюдения дополняют скудную мировую литературу по патологии этого объекта. Старший из двух умерших имел множественные сопутствующие заболевания и умер от DAD (AIP (DAD) — острая ИП (синдром Хаммена-Рича)), что является ожидаемой патологической находкой смертельной вирусной инфекции. Другой умерший страдал прогрессирующей миотонической мышечной дистрофией и умер от острой бактериальной бронхопневмонии, вызванной, вероятно, аспирацией. Поэтому этот пациент, скорее всего, умер с COVID-19, а не от COVID-19.
Эти случаи иллюстрируют проблемы, с которыми столкнутся патологоанатомы и медицинское сообщество в целом при определении причины смерти умерших, имеющих положительный результат теста на SARS-CoV-2. Некоторые результаты будут представлять истинную вирусную патологию, в то время как другие будут отражать наложенные процессы или несвязанные болезни. Отделение истинной вирусной патологии от потенциальных запутывающих и отвлекающих факторов в этих сложных обстоятельствах позволит извлечь пользу из опыта и экспертизы судебно-медицинских патологов и патологов легких.
Хотя первоначальные отчеты, основанные на посмертных биопсиях ядра, указывали на DAD как основную патологию в случаях COVID-19, полные вскрытия дают некоторые преимущества по сравнению с более ограниченными образцами. Во-первых, вскрытие позволяет исследовать множество органов и получать адекватные ткани для диагностики и исследования. Во-вторых, поскольку они позволяют проводить адекватный отбор проб пораженных тканей, они сводят к минимуму вероятность пропуска точного диагноза из-за ошибки отбора проб. Появляется все больше разговоров о повреждении миокарда у пациентов COVID-19, и многие в медицинском сообществе задаются вопросом, выявит ли исследование тканей признаки миокардита у этих пациентов. С оговоркой, что наша выборка очень ограничена и основана только на двух смертельных случаях, мы не наблюдали признаков миокардита у этих умерших. Мы также не наблюдали признаков потенциально обратимых патологических изменений в легких, таких как слизистые пробки, тканевая эозинофилия или организующаяся пневмония.
С начала циркуляции COVID-19 в Оклахоме (начало марта 2020 года) мы брали мазки у умерших, где в анамнезе были обнаружены симптомы, возможные для COVID-19, такие как кашель, лихорадка и одышка. Нам повезло, что у нас есть возможность провести полную посмертную рентгенографию тела до вскрытия и провести вскрытие в безопасном месте с соответствующими СИЗ (средств индивидуальной защиты). Однако мы признаем, что большинство больничных аутопсийных кабинетов и судебно-медицинских учреждений не оборудованы для исследования высокоинфекционных заболеваний. Поскольку мы продолжаем принимать невостребованных умерших с подозрением на COVID-19 в анамнезе, мы пытаемся повысить эффективность нашего рабочего потока и снизить риск заражения, чаще используя компьютерный томограф Toshiba и чаще берем биопсию иглой для биопсии легкого, а не вскрываем тело. Мы будем собирать и анализировать информацию COVID-19, чтобы помочь понять тенденции, правильно рассортировать умерших и дать семьям точную и конкретную причину смерти. Мы собираем образцы для потенциальных дальнейших исследований, включая разработку специфического окрашивания для диагностики, анализ клеточных характеристик инфицированной вирусом ткани и профилей иммунного ответа на вирусную инфекцию, которые могут оказаться полезными.
Мы признаем ограниченность этого доклада. Наши наблюдения основаны только на двух случаях, и вполне вероятно, что по мере появления патологических находок в большем количестве будет появляться более широкий спектр заболеваний. Важно подчеркнуть, что ОРДС (острый респираторный дистресс-синдром) развивается только у подгруппы тяжелобольных пациентов с COVID-19. Поэтому вполне вероятно, что тканевая реакция отличается у людей с COVID-19, которые бессимптомны или имеют только легкие симптомы. Поскольку мы находимся в эпицентре пандемии, мы откликаемся на призыв к действию и сообщаем о наших результатах, чтобы понять патологию COVID-19. Мы выражаем искреннюю благодарность всем людям, которые неустанно трудятся во время этого кризиса, и надеемся, что наше описание мер предосторожности, принятых во время вскрытий, будет полезно другим.