Пальцевидные папулосквамозные высыпания, ассоциированные с инфекцией, вызываемой SARS-CoV-2

Автор: Adrien Sanchez, MD et al.
Опубликовано: JAMA 30.04.2020
Перевод: Константин Сергеев, Фонд Профилактики Рака
В декабре 2019 года в китайском городе Ухань новый коронавирус, SARS-CoV-2, вызвал вспышку респираторного заболевания — COVID-19. Наиболее частые симптомы COVID-19: лихорадка, общая слабость, кашель и одышка [1]. В большинстве случаев заболевание сопровождается легкими симптомами, но примерно у 5 % пациентов развиваются тяжелая пневмония и полиорганная недостаточность [2]. Недавнее итальянское исследование [3] сообщает о спектре кожных высыпаний с неспецифическими признаками у небольшой группы пациентов с COVID-19 — высыпания обнаружены у более чем 20 % людей в этой группе. В этой статье авторы сообщают о случае мелкобляшечного (пальцевидного) папулосквамозного высыпания у пациента с COVID-19.
Описание клинического случая
Весной 2020 года в отделение реанимации и интенсивной терапии (далее ОРИТ) поступил пожилой пациент с острым респираторным дистресс-синдромом и сопутствующими сахарным диабетом 2 типа, артериальной гипертензией, заболеванием периферических артерий и хронической почечной недостаточностью. За неделю до поступления в ОРИТ пациент почувствовал общую слабость, сопровождаемую лихорадкой и одышкой, без улучшения после лечения цефподоксимом в дозе 200 мг два раза в день в течение 5 дней. Компьютерная томография органов грудной клетки показала периферические двусторонние изменения по типу “матового стекла” с субплевральными уплотнениями пораженных участков легочной ткани. Выявлена РНК SARS-CoV-2 методом полимеразной цепной реакции с обратной транскрипцией (далее ОТ-ПЦР) в образцах из носоглотки, что подтвердило диагноз COVID-19.
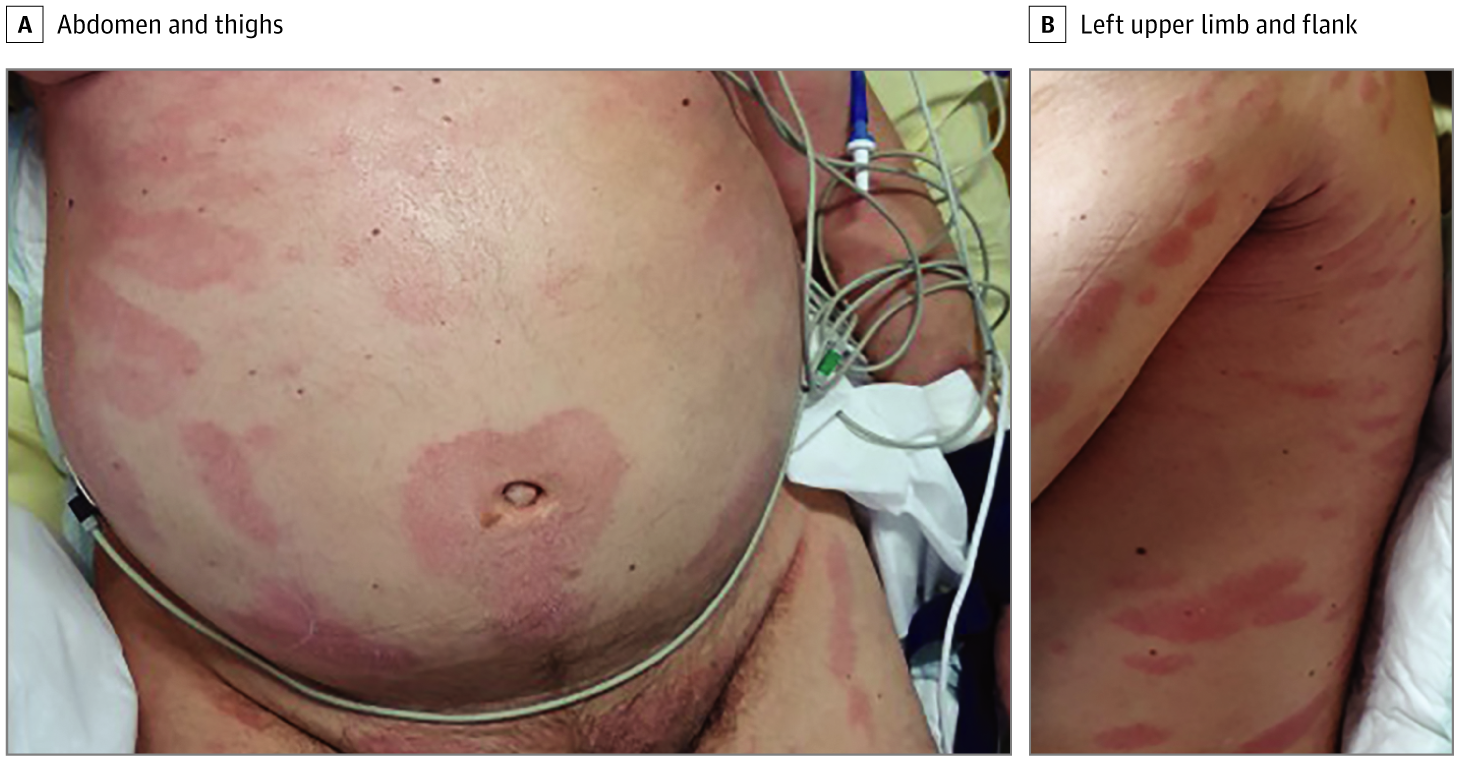
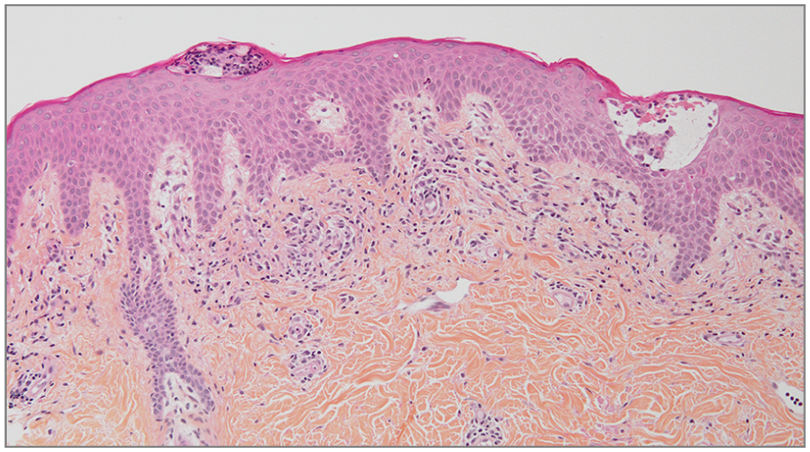
На следующий день после госпитализации у пациента появилось эритематозно-сквамозное пятно вокруг пупка (Рисунок 1А) с быстрым развитием аналогичных пальцевидных чешуйчатых тонких бляшек на латеральных областях кожи туловища и бедер. Некоторые высыпания на плечах (Рисунок 1B), надплечьях и спине имели вид папул. Эти пальцевидные папулосквамозные высыпания клинически напоминали розовый лишай. Биопсия кожи левого надплечья выявила очаги межклеточного отека с очаговым паракератозом в эпидермисе и несколько округлых спонгиотических везикул, содержащих скопления лимфоцитов и клеток Лангерганса. Умеренная лимфогистиоцитарная инфильтрация присутствовала в поверхностном слое дермы и была связана с отеком в сосочковом слое дермы (Рисунок 2). Авторы статьи провели ОТ-ПЦР образца из свежего материала биопсии кожи и не выявили генома SARS-CoV-2. Результаты анализов крови, включая серологические тесты на ВИЧ, трепонемные и нетрепонемные антигенные тесты на сифилис, тесты на цитомегаловирусную инфекцию и ПЦР-тест на Mycoplasma pneumoniae, были отрицательными, тогда как результат определения вируса Эпштейна-Барр (далее ВЭБ) методом ПЦР был положительным, с вирусной нагрузкой 4,6 log10 копий/мл (39811 копий/мл), что отражало репликацию ВЭБ. Серологические маркеры указывали на реактивацию и исключили инфекционный мононуклеоз. Сыпь разрешилась спонтанно в течение недели. В дальнейшем пациент умер от COVID-19.
Рисунок 1. Клинический случай мелкобляшечного (пальцевидного) папулосквамозного высыпания у пациента с COVID-19.
А. (Живот и бёдра) Эритематозно-сквамозные высыпания, с изначально появившимся пятном вокруг пупка и высыпаниями на коже живота и бёдер, возникшими позже.
B. (Левая рука и левый бок) Папулезные высыпания на левой руке и эллиптические или пальцевидные чешуйчатые высыпания на боку туловища.
Рисунок 2. Образец биоптата кожи с участком пальцевидногопапулосквамозного высыпания у пациента с COVID-19.
Наличие умеренного диффузного межклеточного отека в эпидермисе и округлые спонгиотические везикулы, содержащие скопления лимфоцитов и клеток Лангерганса, а также небольшой отек в сосочковом слое и лимфогистиоцитарная инфильтрация в дерме (окраска гематоксилин-эозином, увеличение × 10).
Обсуждение клинического случая
Авторы статьи утверждают, что это первое опубликованное наблюдение опальцевидном папулосквамозном высыпании при инфекции, вызванной SARS-CoV-2. Они предполагают, что между инфекцией SARS-CoV-2 и этими высыпаниями есть связь. Несмотря на то, что заболевание COVID-19 у пациента было лабораторно подтверждено, результат ОТ-ПЦР из образца кожи на наличие генома SARS-CoV-2 оказался отрицательным, что соответствует современному пониманию тканевой специфичности вируса. Кожные симптомы могут быть вторичным следствием иммунного ответа против вируса. Большинство пациентов с тяжелым течением COVID-19, как и в вышеописанном случае, демонстрируют повышенные уровни провоспалительных цитокинов и биомаркеров, связанных с инфекцией [4]. Авторы не нашли доказательств, что сыпь связана с лекарствами, — лечение цефподоксимом (период его полувыведения составляет 2 часа) прекратили более чем за 30 часов до появления высыпаний. Высыпание также отличалось от классического розового лишая — отсутствовала первоначальная овальная эритематозная бляшка с “кружевным” воротничком, называемая “материнской бляшкой” [5], и в течение недели произошло раннее спонтанное разрешение кожных поражений. Хотя результаты теста, полученные авторами, показали реактивацию ВЭБ, которая может наблюдаться при наличии других вирусных инфекций, авторы не считают, что сыпь у этого пациента была связана с ВЭБ [6].
Авторы полагают, что их наблюдение может быть включено в комплексную категорию околовирусных дерматозов (т.е., имеющих вторичный генез по отношению к COVID-19). В связи с нынешней пандемией COVID-19, врачи должны знать об этой новой возможной ассоциации.
Список источников
- HeF , DengY , LiW .Coronavirus disease 2019: what we know? J Med Virol. Published online March 14, 2020. doi:10.1002/jmv.25766PubMedGoogle Scholar
- WuZ , McGooganJM .Characteristics of and important lessons from the coronavirus disease 2019 (COVID-19) outbreak in China: summary of a report of 72 314 cases from the Chinese Center for Disease Control and Prevention.JAMA. Published online February 24, 2020. doi:10.1001/jama.2020.2648
ArticlePubMedGoogle Scholar - RecalcatiS .Cutaneous manifestations in COVID-19: a first perspective.J Eur Acad Dermatol Venereol. Published online March 26, 2020. doi:10.1111/jdv.16387PubMedGoogle Scholar
- QinC , ZhouL , HuZ , et al.Dysregulation of immune response in patients with COVID-19 in Wuhan, China.Clin Infect Dis. Published online March 12, 2020. doi:10.1093/cid/ciaa248PubMedGoogle Scholar
- DragoF , BroccoloF , ReboraA .Pityriasis rosea: an update with a critical appraisal of its possible herpesviral etiology.J Am Acad Dermatol. 2009;61(2):303-318. doi:10.1016/j.jaad.2008.07.045PubMedGoogle ScholarCrossref
- HallLD , EmingerLA , HestermanKS , HeymannWR .Epstein-Barr virus: dermatologic associations and implications, part I: mucocutaneous manifestations of Epstein-Barr virus and nonmalignant disorders.J Am Acad Dermatol. 2015;72(1):1-19. doi:10.1016/j.jaad.2014.07.034PubMedGoogle ScholarCrossref